Причини захворювання серцево судинної системи. Лікування судинних захворювань народними засобами
Ні для кого не секрет, що всі захворювання, зокрема хвороби судин, помітно помолодшали. Сьогодні від будь-якої патології серцево-судинної системи може страждати навіть дитина, хоча раніше недуги серця і судин діагностували переважно у людей старшої вікової категорії. Подібні хвороби дуже небезпечні. До того ж, згідно зі статистичними даними, найвища смертність відзначається саме серед людей, у яких діагностували недугу судин.
Причини і симптоматика патологій серцево-судинної системи можуть бути найрізноманітнішими. Все буде залежати від конкретної хвороби. У будь-якому випадку, при появі тривожної симптоматики (про неї розповімо далі), необхідно в негайному порядку звернутися за допомогою лікаря-флеболога. Саме цей фахівець займається терапією хвороб судин.
Людське тіло оснащено великою кількістю венозних і судинних сіток. У тілі людини немає такого органу, який би не залежав від лімфо і кровообігу. Судини є таким собі трубопроводом. Судинна сітка відповідає за транспортування необхідних продуктів в усі органи. Артерії доставляють всі необхідні речовини, зокрема кисень, до всіх органів. Венозні судини відповідають за збір насиченою вуглекислим газом крові і її доставку в серце і печінку. Винятком в даному випадку є кровоносні легеневі судини.
Люди, які страждають від подібних захворювань, скаржаться на появу самих різних симптомів, обумовлених поразкою як судин тих і інших органів, зокрема, мозку, нирок, кишечника і м'язів.
Патології судинної системи характеризуються:
- розширенням вен;
- зблідненням, почервонінням або ціанозом дерми і слизових;
- збільшенням або зниженням температури;
- появою на шкірних покривах тріщин, ерозій і виразок;
- патологічним пульсування артерій;
- асиметричним (локальним) лімфатичних набряком кінцівок і тулуба;
- порушенням цілісності судинних стінок: появою гематом, синюшности, судинних зірочок;
- кровотечами;
- нездужанням;
- хронічною втомою;
- дратівливістю.
До методів обстеження периферичних судин відноситься пальпація, аускультація і огляд. При проведенні обстеження звертається окрему увагу на пульсування певних артерій.
У деяких випадках можна побачити саму артерію, яка проходить неглибоко. Обумовлюється це її підвищеним пульсування. При огляді також можливе виявлення вогнищевого розширення дрібних периферичних судин або телеангіоектазій - великої кількості темних червоних судинних вузлів. Крім цього виявляється звивистість артерій. Обумовлюється це втратою еластичності і подовженням (через пульсових поштовхів).
Огляд судин при судинних хворобах проводиться по всій периферії тіла. Відзначається розширення шийних судин, судин передньої очеревини і судин ніг (флебіти, тромбофлебіти, варикоз).
Досить часто у пацієнтів виявляється лімфатичний набряк ніг, статевих органів, рук і обличчя. Поява лимфостаза обумовлюється вродженими аномаліями, обструкцією лімфатичних шляхів через запалення, травмування, хірургічного втручання.
Локалізація набряклості при лімфостаз - ступня або гомілку. Набряклість непостійна. Поява і збільшення набряків обумовлюється, як правило, порою року (літо, весна) і навантаженням. Зменшення набряклості відбувається восени-взимку чи влітку після тривалого відпочинку.
Крім цього набряк може збільшуватися через малоактивного способу життя, професійної діяльності, яка пов'язана з тривалим перебуванням на ногах, частими стресовими ситуаціями.
Шкіра при судинних патологіях нормального кольору. Судинна сітка виражена слабо. Крім цього, при недугах судин відзначається виражена набряклість. Ямки в момент натискання не залишаються. Спостерігається схильність до запалень, що провокує погіршення перебігу патології, і її прогресування.
Під капілярним пульсом мається на увазі ритмічне почервоніння і збліднення нігтя. Подібний пульс характеризується також зміною кольору чола (якщо потерти його чимось). Такий пульс можна спостерігати і на губах при натисканні на них скельцем.
Виділяють істинний і прекапілярних пульс. Поява істинного обумовлюється різного ступеня наповненням вен. Спостерігатися такий пульс може у людей, які страждають від такої патології як тиреотоксикоз, а також у молодих людей в разі сильного збільшення температури.
Що щодо прекапілярного пульсу, то він з'являється виключно у людей, які страждають від недостатності аортального клапана.
Патологічні зміни в судинах обумовлюються, як правило:
- запальними та інфекційними недугами (артеріїтом, тромбофлебітом);
- вродженими патологіями і аномаліями;
- відкладенням атеросклеротичних бляшок;
- емболією;
- аневризмами;
- аутоаллергических запальними процесами (облітеруючий ендартеріїтом);
- патологіями крові;
- авітамінозом;
- на цукровий діабет;
Центральні судини відповідають за кровопостачання серця і мозку. Найчастіше виникнення недуг обумовлено атеросклеротичними процесами в мозкових і коронарних артеріях. До наслідків освіти холестеринових бляшок відносять стеноз артерії, ішемію тканин і схильність до підвищеного утворення тромбів.
До основних недугам центральних судин відносять: ішемічну хворобу серця , Ішемію мозку, нейроциркуляторну дистонію.
Патологія виникає як відповідна реакція на недолік надходить крові в судини, що відповідає за харчування серцевого м'яза. Характеризується недуга появою інтенсивних загрудинних хворобливих відчуттів. Спочатку біль виникає тільки при навантаженні. Надалі вона виникає навіть у стані спокою. Больові відчуття можуть віддавати в ліву руку, горло, щелепу, лопатку. Усувається напад після прийому нитропрепаратов. Крім цього, при ІХС надходять скарги на задишку і прискорений пульс.

Гостра форма ішемії чревата розвитком інфаркту - небезпечного ураження тканин. Больові відчуття посилюються, стають ріжучими. Також можливий перехід задишки в задуха і набряк легенів. Вгамувати напад можна за допомогою Нітрогліцерину.
Що щодо поширеного інфаркту, то він характеризується появою кардіогенного шоку, який в свою чергу може призвести до вторинним ураженням судин. Лікування в такому випадку направлено на збереження життя.
Що відносно ішемії мозкових судин, то розвиток цієї недуги обумовлюється не тільки атеросклерозом, але і травмами хребта. Розвиток хронічної ішемії поступове. Найчастіше патологія виявляється у людей похилого віку. Супроводжується захворювання появою:
- запаморочення;
- головного болю;
- похитування при ходьбі;
- зниження якості слуху і зору;
- безсоння;
- дратівливості;
- поступової втрати пам'яті.
Гостра форма патології чревата ішемічним інсультом. Крім цього, надходять скарги на виникнення наступної симптоматики: психічних розладів, утруднення мови, паралічу, запаморочень, коматозних станів.
Для терапії недуги призначається прийом судинорозширювальних і заспокійливих засобів, вітамінів.
що щодо нейроциркуляторна дистонія, То ця недуга - відмінний приклад ураження артерій внаслідок збоїв у функціонуванні ЦНС. Виявляється дане захворювання:
- незначним збільшенням температури;
- нудотою;
- головними болями;
- незначним зниженням або збільшенням АТ;
- непритомний стан;
- запамороченням;
- втратою апетиту.
Від даної патології страждає більше 70% міських жителів. Її виявляють навіть у дітей і підлітків. Розвиток недуги найчастіше обумовлюється перевтомою і перенесеними інфекціями. Терапія полягає в дотриманні дієти, прийомі медикаментозних препаратів, веденні активного і здорового способу життя.
До самим часто зустрічається хвороб периферичних судин відносять тромбофлебіт, варикоз, атеросклероз ніг, облітеруючий артеріїт ніг.
Облітерація обумовлюється:
- неспецифічним запаленням стінки;
- генетичною схильністю;
- курінням.
Розвинутися патологія може у будь-якої людини, однак більше її виникнення схильні представники сильної половини суспільства. Появі атеросклерозу більшою мірою схильні люди похилого віку.
Виявляється недуга гострими больовими відчуттями в литках, судомами, похолоданням кінцівок, збільшенням хворобливості в момент ходьби, трофічними змінами на дермі, «переміжною кульгавістю».
Що відносно варикозу, то в даному випадку надходять скарги на ниючий біль в ступнях і литках, набряклість стоп до вечора, підвищену стомлюваність нижніх кінцівок, поява червоних павучків на дермі гомілки і стегна.
При ураженні глибоких вен відзначається посилення симптоматики. Біль турбує пацієнта постійно. Крім цього спостерігається посиніння стоп і просвічування потовщених венозних сплетінь.
Варикоз відносять до жіночих патологій. Виною цьому є: постійне носіння туфель на шпильці, вагітність і навантаження на органи таза. Однак слід розуміти, що розвиток варикозу у представників сильної половини суспільства також не виключено.
Особливою формою недуги є геморой, що характеризується постійним свербінням і палінням в області анального отвору, розпираючий болями, кровотечами. Для терапії варикозу призначається застосування гімнастики, мазей, використання компресійного білизни і застосування медикаментозних препаратів.
Патології периферичних судин на пізніх стадіях чреваті гангреною пальців ступні і вищерозташованих відділів.
З метою профілактики виникнення судинних недуг потрібно підтримувати тонус стінок судин. Перше, що слід відкоригувати - раціон. Рекомендується вживання овочів і фруктів, молочної продукції та риби. Прийом в їжу смажених, жирних, гострих, копчених страв не вітається.
Більш того, необхідно відмовитися від згубних звичок, зокрема, куріння. Пам'ятайте, запорукою здорових суглобів є рух. Знайдіть собі заняття до душі. Плавайте, бігайте або їздите на велосипеді. Кожен новий день починайте з зарядки. Тільки так ви зможете попередити розвиток небезпечних патологій.
Хвороби судин головного мозку: симптоматика і терапія
Хвороби судин головного мозку сьогодні досить поширені. Згідно зі статистичними даними, розвитку судинних патологій і захворювань, пов'язаних з кровопостачанням, піддається понад 80% населення планети. Провідна причина поразки судин - сучасний спосіб життя. Багато підлітків знайомі з проявами ВСД і гіпертонічної хвороби.

Хвороби судин головного мозку протягом певного часу зовсім ніяк не проявляються. До того ж мало хто надає особливого значення головних болів або втоми. Однак важливо розуміти, що навіть незначне нездужання або запаморочення може свідчити про наявність хвороби судин головного мозку.
При виникненні таких, здавалося б, незначних симптомів потрібно звернутися за допомогою лікаря. Не варто вживати в боротьбі з головним болем народні засоби або медикаментозні препарати. Це може стати причиною погіршення стану. Приймати будь-які ліки можна з відома і призначення кваліфікованого фахівця.
Які прояви хвороб судин головного мозку
Розвиток ІХС або дисциркуляторної енцефалопатії, склерозу судин мозку супроводжується:
- частими мігренню;
- переднепритомний стан;
- зниженням або підвищенням артеріального тиску;
- безсонням;
- порушенням координації рухів;
- нездужанням;
- онімінням кінцівок втратою чутливості.
Поразка судин може бути спровоковано генетичною схильністю, малоактивним способом життя, наявністю згубних звичок, діабетом, патологіями хребта, захворюваннями крові.
Терапія судинних патологій мозку
При виникненні тривожної симптоматики в терміновому порядку зверніться за допомогою лікаря. Терапія патологій судин повинна бути доцільною і своєчасною. Лікування ІХС полягає в:
- відновленні фізіологічних і поведінкових функцій. Призначається застосування масажу, магнітотерапії, електрофорезу, лікувальної фізкультури;
- стабілізації артеріального тиску і профілактиці інсультів. Призначається прийом антикоагулянтів і препаратів, що сприяють розширенню судин;
- нормалізації обмінних процесів і кровообігу.
Для терапії дисциркуляторної енцефалопатії призначається прийом антигипоксантов, натрапив, засобів на основі нікотинової кислоти.
Хвороби судин ніг і рук: види, а також причини виникнення хвороб судин верхніх і нижніх кінцівок
Згідно зі статистичними даними патології ССС - найчастіша причина смерті. Сьогодні все частіше хвороби судин ніг діагностують навіть у підлітків.
До найпоширеніших і небезпечних хвороб судин ніг відносять:
- атеросклероз;
- варикозне розширення вен;
- ендартеріїт;
- непрохідність судин;
- закупорку глибоких вен;
- тромбоз.

Хронічний недуга, розвиток якого обумовлено порушенням ліпідного обміну і відкладенням на судинних стінках холестеринових бляшок іменується атеросклерозом. Надалі відзначається звуження судинного просвіту. Це основний провісник ІХС.
Другий, не менш небезпечна недуга, що характеризується непомітним скороченням судин до повної їх закупорки, називається ендартеріїтом. Розвинутися дана хвороба судин ніг може як у жінки, так і чоловіки, причому незалежно від віку.
Ще одне не менш небезпечне захворювання - варикоз. Про причини і проявах патології вказувалося раніше. Ігнорування проявів недуги загрожує розвитком венозної недостатності.
Що відносно закупорки глибоких вен, то ця недуга супроводжується формуванням тромбів в ногах, швидко розвиваються набряками, місцевим підвищенням температури, хворобливістю, артеріальними скороченнями.
Ще однією небезпечною хворобою судин ніг є тромбоз. Ця недуга є супутником варикозу.
Лікуванням патологій судин кінцівок може займатися тільки кваліфікований фахівець. Терапія патології залежить від стадії недуги і стану пацієнта. Крім застосування медикаментозних засобів призначається дотримання дієти, носіння компресійних пов'язок, застосування компресів.
Стани, що характеризуються порушенням кровообігу в артеріях, які йдуть від грудної клітини до верхніх кінцівок, через звуження або закупорки судин хвороби зустрічаються дуже рідко.
Найчастіше їх поява і прогресування дуже повільне і на перших етапах захворювання зовсім ніяк не проявляються. Надалі можлива поява хворобливості в руках. Ігнорування того чи іншої недуги загрожує появою виразок і гангрени.
Крім атеросклерозу, ураження судин рук можуть бути обумовлені:
- Хворобою Бюргера. Характеризується розвитком запального процесу в дрібних судинах. Найчастіше виникає у курців.
- Хворобою Такаясу. Розвитку цього аутоімунного недуги більшою мірою схильні до азіатки.
- Хворобою Рейно. Стан, що характеризується підвищеною чутливістю пальців рук на вплив холоду.
- Колагенозами.
- Емболією - закупоркою артерії внаслідок проникнення в неї кров'яного згустку.
- Відмороження.
- Раком грудей.
Патології судин рук характеризуються: хворобливістю, судомами, стомлюваністю в руках, зблідненням і похолоданням дерми рук. Часте прояв недуг - оніміння пальців рук.
Все патології судин вельми небезпечні. Вони можуть привести до плачевний наслідків, якщо їх вчасно не лікувати. Тому не варто зволікати з появою вищевказаної симптоматики. Чим раніше почнеться терапія захворювання, тим швидше настане одужання і тим кращим буде прогноз.
Судинні патології шкіри - це ціла група захворювань. Існує більше десятка різних систем класифікації судинних аномалій шкіри, в основу яких покладені клінічні прояви гістологічні та патофізіологічні дані
Дана класифікація є найбільш повною і зрозумілою:
- Ангіоневрози. До цієї групи патологій віднесені хронічні ураження шкіри, спровоковані порушеннями периферичного кровообігу, спровокованого зниженням тонусу або спазмом судин.
- Ангіопатії. Основа розвитку даних судинних аномалій - зміни судинних стінок, які, як правило, є оборотними.
- Ангіоорганопатіі. У цю групу патологій входять захворювання, пов'язані з глибокими морфологічними змінами стінок судин, які є незворотними. Наприклад,.
- Новоутворення судинні. До числа цих патологій відносять судинні пухлини, наприклад,.
Причини розвитку та клінічна картина
Симптоматика судинних патологій залежить від виду і типу захворювання
ангіоневрози
Причиною більшості патологій, що відносяться до групи ангіоневроз, є порушення з боку симпатичної нервової системи.
Найбільш поширеними захворюваннями цієї групи є:
- Хвороба Рейно;
- Акроцианоз.
Називають нейросудинне аномалію, що викликає періодичні спазми артеріол. Найчастіше, уражаються пальці на руках чи ногах, рідше - кінчик носа або вушні раковини.
Розвитку захворювання сприяють обмороження, часті травми пальців, тривалі стресові стани, психічні розлади, а також, професійні шкідливості - вібрації, робота на холоді. Проявляється захворювання синюшностью шкіри, почуттям болю і поколювання. При тривалому перебігу захворювання починають проявлятися трофічні зміни - поява ерозій, виразок, патології нігтів.
- це судинна аномалія, яка характеризується уповільненням кровотоку. Дана патологія може бути первинною, що розвивається з невідомих причин (ідіопатичний акроціаноз), або вторинної, що з'являється на місці дозволу дерматозів.
ангіопатії
До цієї групи судинних патологій відносять такі захворювання:
- Васкуліти алергічні;
- Діатези геморагічні;
- Дистрофії судинні токсичного або інфекційного походження.
Найбільш поширеним типом патології є васкуліти - захворювання, пов'язані із запаленням стінок судин, це:
- Мікробід Мішера-Штрок;
- некротичний;
- Васкуліт алергічний Рюітер.
Спільними рисами всіх цих судинних патологій є:
- Раптове початок захворювання;
- Стрибкоподібне поява висипань;
- Переважна локалізація на шкірі ніг;
- Різні види висипань, у хворих виявляються геморагічні і некротичні компоненти;
- Хронічний перебіг захворювання з загостреннями в зимовий час;
- Гостре протягом при патологіях зовнішніх судин і більш впертий перебіг при глибокому васкулите.
- Поява суб'єктивних симптомів. Хворі скаржаться на болі в суглобах, в м'язах, головний біль, поганий сон.
Причинами, як правило, виступають:
- Захворювання нервової системи;
- Інфекційні захворювання, що протікають хронічно;
- Підвищена сенсибілізація до деяких лікарських або хімічних речовин;
- Порушення в роботі імунної системи.
Ангіоорганопатіі
До цієї групи судинних аномалій відносяться ураження шкіри, викликані незворотними змінами стінок судин. Клінічно ці патології проявляються розвитком:
- Гіпертонічних виразок гомілки;
- Злоякісного папулез.
судинні новоутворення
До цієї групи судинних патологій віднесені і ангіодісплазіі (судинні мальформації). Перша різновид судинної патології зустрічається частіше.
Гемангіоми - це доброякісні пухлини, яка розвивається із стінки судини. Дана судинна аномалія може бути вродженою або утворитися протягом життя, частіше за все, в дитячому віці.
Гемангіома може мати агресивний перебіг, що характеризується швидким ростом пухлини і її проростання в навколишні тканини з їх руйнуванням.
Найбільш частою судинною патологією є дитяча гемангіома і. Пухлина може утворитися, як на шкірі, так і у внутрішніх органах. Ця судинна патологія відзначається приблизно у 10% новонароджених немовлят, переважно у дівчаток. Найчастіше, пухлина утворюється на голові або шиї.
У більшості випадків, дитячі гемангіоми регресує самостійно протягом 1-9 років. Зовнішній вигляд цього судинного освіти залежить від того, наскільки глибоко розташовується пухлина. При поверхневому розташуванні патології судини пухлина матиме яскраво-червоний колір. Якщо судинна пухлина розташовується глибоко, то зовні новоутворення може мати незмінний колір шкіри або бути злегка синюшним.
Судинні мальформації - це доброякісні аномалії судин, який завжди є вродженими, але проявитися можуть не відразу, а через кілька днів або навіть років. Відмінністю цієї патології від гемангіоми є повільне зростання протягом усього життя людини. Регрес для цієї патології не характерний.
Судинні мальформації класифікуються за типом уражених судин - артерій, вен або капілярів.
Капілярні патології називають порт-вінимі плямами. Вони можуть розташовуватися на різних ділянках шкіри, але частіше за все, на обличчі. Поразки ростуть разом з дитиною, у малюків плями мають рожевий колір, але з віком плями темніють.
Венозні мальформації викликають утворення поразок на обличчі, ногах або руках. Дана аномалія розвитку судин може вражати невеликі ділянки або займати значну частину тіла, наприклад, половину обличчя. Зовні ця судинна патологія проявляється як м'яка шишка червоно-синього кольору.
Артеріовенозні мальформації - це аномалія судин, при якій артеріальна кров, минаючи капілярну мережу, потрапляє відразу в вену. Зовні патологія проявляється появою червоної пульсуючим області на тілі. Згодом можлива поява кровотеч з ураженої області, причому, кровотечі можуть бути настільки масштабними, що це буде позначатися на серцевої діяльності.
методи діагностики
Основа діагностики всіх судинних патологій - це зовнішній огляд шкірних проявів та проведення гістологічних досліджень.
Лікування та прогноз
Метод лікування судинних патологій вибирається залежно від типу захворювання. Пухлиноподібні новоутворення можуть віддалятися хірургічним шляхом. Судинні мальформації лікують із застосуванням лазерних методів. Для лікування васкулітів застосовують лікарські засоби і фізіотерапію. Патології, пов'язані зі спазмами судин лікують шляхом застосування судинорозширювальних препаратів і методів фізіотерапії.
Прогноз при більшості видів судинних патологій сприятливий, проте, практично всі захворювання вимагають наполегливої і тривалого лікування.
17. ПОРОКИ РОЗВИТКУ СУДИН (Пороки розвитку артерій - Q25; пороки розвитку вен - Q26; пороки розвитку інших судин - Q27) - артеріовенозні фістули, стенози, атрезії, вроджені аневризми. Патологічна комунікація між великими артеріями і венами зазвичай виникає в зв'язку з пороком розвитку або з перенесеною травмою, аневризмою, виразок пухлиною і т.д. Сполучення між судинами може бути досить добре сформований і покрито ендотелієм.
В патофізіології цих процесів основне місце займають гемодинамічні порушення, пов'язані з розвитком постійно функціонуючого шунта, зазвичай спрямованого зліва направо, оскільки тиск в артеріях вище венозного (для системного кровообігу). Можливий розвиток тромбозу з подальшою тромбоемболією. Організовані тромби мають також і компенсаторне значення в зв'язку зі зменшенням і навіть припиненням кровотоку через фістулу. Інтенсивність клінічних проявів і їх значення прямо корелюють з розмірами пошкоджених судин.
17.1. артеріосклероз- захворювання кровоносних судин, що вражає стінку з розвитком фазових деструктивних, запальних і склеротичних процесів.
17.2. атеросклероз (I70) - загальний термін для групи хронічних захворювань судин, що характеризується деформацією судини (стеноз, дилатація) і супроводжується метаболічними порушеннями. Морфологічна картина атеросклерозу в значній мірі залежить від розміру утягненого судини. В артеріях еластичного типу в основному визначається склероз і атероматоз. У магістральних артеріях м'язового типу (судини кінцівок) часто виявляється кальциноз медії, в дрібних артеріях м'язового типу, таких як ниркові, церебральні, коронарні частіше зустрічаються склероз і еластоз. Розвиток атеросклерозу є фазовим процесом.
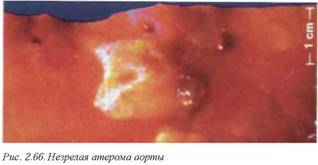
Ліпідоз аорти (рис. 2.65) - частково оборотний процес, який не викликає значних деструктивних змін стінки судини. Макроскопічно представлений плоскими, нерідко поздовжніми жовтими субінтімальнимі смужками, найбільш часто локалізованими в місцях відходження великих гілок (порушення ламінарності кровотоку). На початку патологічного процесу зміни представлені невозвишающіміся ли-Пидне плямами, і стінка аорти повністю зберігає свою еластичність.
У міру прогресування ліпідозу ліпідні плями збільшуються, причому більш інтенсивно в абдомінальній аорті, починають підніматися над поверхнею інтими з формуванням неповної, або незрілої, атероми (рис. 2.66), представленої склерозом і прогресуючим накопиченням ліпідів і ліпоїдів. Процес закінчується формуванням повної, або зрілої, атероми з інтенсивним склерозом (рис. 2.67).
Ряд авторів виділяють поняття «ускладнений атеросклероз» - з розвитком розриву атером, тромбоутворенням і виразкою (рис. 2.68). Атеросклеротична аорта частіше розширена, стеноз виникає при приєднанні тромбозу і його організації або зрілої атероми значних розмірів. Атеросклеротіче-ська аорта втрачає еластичність, атеросклеротичні бляшки і склеротическое потовщення стінки з вторинної (дистрофічній) кальцификацией можуть визначатися по всій її довжині. Кальцифіковані ділянки ламаються при розтині судини, і їх слід диференціювати з прижиттєвим розшаруванням аорти без прогресування. Якщо справжні зміни визначаються в основному в грудній аорті або розвинені більш інтенсивно, то слід шукати іншу причину незвичайного кальциноза - сифілітичний мезаортит або будь-який інший аортит, що поєднується з атеросклерозом. При звичайному атеросклерозі гирла магістральних гілок зазвичай стенозірованних.
Кальцифікація медії [склероз (медіальний) Менкеберга; 170.2] (рис. 2.69) - поздовжня, іноді циркулярна кальцифікація судини. Ці зміни досить добре виявляються рентгенологічно у вигляді виступаючих витягнутих утворень (симптом «гусячої шиї» при ангіографії). Артеріальна стінка настільки щільна, що посудина є непохитну трубку. Особливістю дистрофічній кальцифікації при склерозі Менкеберга є відсутність периваскулярного патологічного процесу.


17.3. Етіологія і патогенез атеросклерозу багато в чому невивчені, незважаючи на те, що ця патологія вивчається у ж е кілька століть.
Принципово етіологічні фактори поділяються на контрольовані і неконтрольовані.
До контрольованих факторів належать деякі порушення обміну речовин (зокрема гомоцістінемія), відповідний спосіб життя (відсутність фізичної активності, споживання жирів, висококалорійних продуктів, алкоголю, стрес, куріння), а також група частково контрольованих факторів при деяких хворобах і станах (гіпертонія, нефротичний синдром, цукровий діабет). З приводу споживання алкоголю висловлюється й інша точка зору, яка полягає в тому, що малі дози деяких алкогольних напоїв знижують якщо не інтенсивність розвитку і частоту атеросклерозу, то, у всякому разі, частоту його ускладнень (інфаркти міокарда, порушення мозкового кровообігу, ішемічний синдром нижніх кінцівок).
Неконтрольовані, або незалежні, причини атеросклерозу пов'язані з генетичними порушеннями (різні типи мутацій в ферментативної системі метаболізму і утилізації атерогенних ліпопротеїнів або мутації периферичних рецепторів), статтю (переважно поширення і більш інтенсивний прояв атеросклерозу у чоловіків) і віком.
У патогенезі атеросклерозу основною є теорія хронічного запалення у відповідь на пошкодження ендотелію. Щільність холестеролсодержащіх ліпопротеїдів знаходиться в прямій залежності від вмісту в них білків і в зворотній залежності від вмісту ліпідів (тригліцеридів). Атеросклеротичні бляшки містять велику кількість холестеролу, що свідчить про безсумнівну ролі атерогенних ліпопротеїдів низької щільності в патогенезі захворювання. Імовірність і інтенсивність розвитку атеросклерозу знаходяться в прямій залежності від їх кількості. Ризик розвитку ускладнених форм атеросклерозу у чоловіків до 65 років становить 11%.
Точний механізм формування атеросклеротичних пошкоджень при надлишку нізкоплотний ліпопротеїдів не встановлено. Найбільш проста модель розглядає окислені ліпопротеїди як речовини, що мають хімічну спорідненість з ліпопротеїдними рецепторами макрофагів з подальшою їх активацією і формуванням антитіл до окисленим продуктам (в профілактиці атеросклерозу антиоксидантний терапія розглядається як досить ефективна).
Механізм залучення ліпопротеїдів дуже низької щільності ще більш незрозумілим. Тут, можливо, основну роль грає не стільки кількість цих продуктів, скільки їх приналежність до певної фракції і субтипу. Виявляється поєднання високого вмісту ліпопротеїдів дуже низької щільності і низький вміст ліпопротеїдів високої щільності (останні є негативним фактором ризику як атеросклерозу, так і коронарної хвороби серця), тому особи з таким співвідношенням цих ліпідних фракцій мають високий ризик для розвитку коронарної хвороби серця.
В даний час обговорюється й інша теорія розвитку атеросклерозу - травматична, коли має місце хронічна механічна травматизація ендотелію (артеріальна або легенева гіпертонія).
Частота атеросклерозу не піддається точному обліку, проте атеросклеротичні зміни в судинах виявляються в 70-75% випадків на валовому секційному матеріалі. У розвинених країнах серцево-судинна патологія є причиною смерті 35-50% всіх померлих. Інтенсивність атеросклеротичних уражень судин виявляє пряму кореляційну залежність від віку і, в меншій мірі, - від статі (чоловіки уражаються інтенсивніше, ніж жінки). Статеві відмінності в інтенсивності розвитку атеросклерозу характерні для віку старше 18 років. Це положення також вірно для частоти атеросклерозу аорти і коронарних артерій. Ліпідоз аорти майже завжди визначається у молодих чоловіків і тільки у 60% дівчаток і молодих жінок у віці між 10 і 30 роками.
Інтенсивність атеросклерозу також залежить від локалізації процесу. Так, найбільш важкий атеросклероз визначається в аорті, коронарних і хребетних артеріях, потім в порядку зменшення інтенсивності ураження йдуть клубові, стегнові і артерії підстави мозку. У 53% випадків визначається комбінація перших трьох локалізацій.
Ускладнення пов'язані з місцевими і системними проявами атеросклерозу. Системні порушення є результатом підвищення ригідності і зниження еластичності судинної стінки у відповідь на коливання артеріального тиску (периферичні інфаркти), локальні - виникають при ектазія, аневризмах (з можливим розривом або розшаруванням), регіонарної ішемії (внаслідок звуження судин). Тромбоутворення на поверхні атером призводить до тромбоемболічних або атеромно-емболіческого синдрому з розвитком периферичних інфарктів.
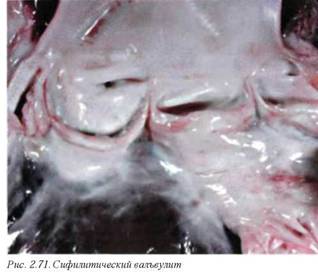
17.4. Сифілітичний аорти / вальвулит(I79.1 / I39.8 / А52.0) (рис. 2.70, 2.71) - ускладнення (або прояв) третинного сифілісу, пов'язане із запаленням і рубцюванням аортальной медії. Типові макроскопічні зміни характеризуються дифузним аневрізматіческого розширенням висхідної аорти і аортальної дуги, потовщена інтиму набуває «шагренева» вид.
Діагностичними симптомами є значне звуження усть коронарних артерій з розбіжністю стулок аортальних клапанів (аортальний недостатність - симптом Дюли). Спадну аорту патологічний процес не зачіпає.
Макроскопічно інтиму ураженої аорти біла і щільна. Серце помірно гіпертрофоване за рахунок лівого шлуночка. В подальшому в ураженій аорті виникають поздовжні поглиблення, що пов'язано з ретракцией рубцевої тканини в медії. Фіброз і запалення поширюються на гирла коронарних артерій зі стенозом, який при чистому варіанті хвороби визначається тільки в гирлі.
У патогенезі аортіта основне значення набуває запалення vasa vasorum з формуванням фокального рубцювання.
Сифілітичний аорти розвивається в ході третинного сифілісу, приблизно через 20 років після первинного інфікування. Ускладненнями є розрив аневризми, найчастіше в напрямку перикарда (I тип), коронарна недостатність з можливим розвитком некрозу серця або при інтенсивному прогресуванні атеросклеротичного процесу - гострого інфаркту міокарда.



17.5. Розшарування аорти з медіонекроз (I77.5) - ідіопатичний некроз аортальной медії, особливо в області висхідної аорти, з розривом або формуванням аневризми. Макроскопічно представлений найчастіше поперечним розривом інтими, зазвичай в межах 4-8 см від аортальних клапанів (рис. 2.72). Потік крові розшаровує стінку аорти на різну довжину, іноді аж до клубовихартерій. У деяких випадках виникає вторинний дистальний розрив, і кров повертається назад в просвіт аорти. При цьому первинне уражена частина аорти розширена.


Діагностичним симптомом є розрив в зоні відсутності вираженого атеросклерозу або кальцифікати при відносно збереженій еластичності судини.
Розшарування аорти з медіонекроз спостерігається у віці 40-50 років, частіше у чоловіків. Ускладненням патологічного процесу є вторинне розшарування великих артеріальних гілок з подальшим розвитком периферичних ішемічних порушень (нирки, кишечник, сонні артерії). Можливі зовнішні розриви з порушенням цілісності адвентиции і розвитком гемоперикарда, гемотораксу і гемоперитонеума. В процесі розвитку може спостерігатися спонтанне загоєння з формуванням грануляційної тканини, тромбозу і подальшого рубцювання.
Патогенез процесу багато в чому неясний. Певне значення надається некрозу гладком'язових і еластичних волокон з накопиченням глікозоаміногліканов. Можливо, розвиток шоку призводить до порушення мікроциркуляції власне судинної стінки. Так званий «мукоїдному» некроз характерний для мукополисахаридозов. Необхідно відзначити, що чисте розшарування аорти з медіонекроз можна спостерігати і при сифілітичному мезаортиту, але надзвичайно рідко.
17.6. розшарування аорти також може спостерігатися при синдромі Марфана (Q87.4) - генетично обумовленому захворюванні з підвищеною розтяжністю сполучнотканинних структур. Оскільки найбільш важким проявом синдрому є розшарування аорти, дане захворювання можна розглядати в розділі, присвяченому патологій серцево-судинної системи, хоча в основі цього синдрому лежать порушення структури і функції сполучної тканини і прояви її мультисистемні.
Синдром Марфана успадковується по аутосомно-домінантним ознакою, і виникає при цьому системна патологія сполучної тканини в основному зачіпає серце, судини, скелет і орган зору. Характерні диспропорційно високий зріст і тонке тулуб, деформація грудної клітки, патологічна рухливість або контрактури суглобів. При обстеженні органу зору визначається характерний підвивих і дислокація кришталика. Патологія серцево-судинної системи характеризується розшаруванням аорти і її розширенням з формуванням аневризми, а також класичним пролапсом мітрального клапана з миксоматозной дегенерацією його задньої стулки. Цей процес в поєднанні з подовженням хордальних ниток може стати причиною їх розриву і розвитку гострої мітральної недостатності. Інші прояви синдрому Марфана - спонтанний пневмоторакс, ектазія твердої мозкової оболонки, атрофи-етичні зміни шкіри. Особи з синдромом Марфана зазвичай вмирають у віці 40 - 50 років від розшарування аорти або серцевої недостатності.
17.7. Аневризми артеріальних судин. Аневризми артеріальних судин і аорти зустрічаються рідше, ніж їх стенозирование. Виникнення аневризм також пов'язано з атеросклеротичними змінами. Причиною розвитку аневризм є вогнищева слабкість артеріальної стінки в зв'язку з втратою еластину і колагену. У патогенезі формування цих процесів основна роль належить дисбалансу між МЕТАЛОПРОТЕАЗ і їх інгібіторами. Нижче наводяться відомості про найбільш частих артеріальних аневризмах.

17.7.1. Аневризми абдомінальної аорти(171,4). Абдомінальні аневризми зазвичай безсимптомно і виявляються у вигляді знахідок при проведенні прижиттєвого або посмертного дослідження (рис. 2.73). Супутні оклюзивні хвороби артерій нижніх кінцівок визначаються в 25% спостережень.
У нормі діаметр аорти нижче гирла ниркових артерій становить 2 см (окружність близько 6,5 см). Діагноз аневризми встановлюється при подвійному збільшенні її діаметра. Близько 90% аневризм абдомінальної аорти розташовані нижче гирла ниркових артерій, і багато хто з них залучають загальні клубові артерії. Атеросклеротичні аневризми проксимальної аорти зустрічаються значно рідше.
Найбільш небезпечне ускладнення абдомінальної аневризми - її розрив (рис. 2.74) - клінічно супроводжується абдомінальними болями в поєднанні з гіпотонією. Цей патологічний процес є причиною смерті багатьох хворих на догоспітальному та ранньому госпітальному етапі. Більшість аневризм розривається в вільну черевну порожнину. При розриві по задній стінці формується ретроперитонеального гематома (рис. 2.75). Задні розриви аорти прогностично більш сприятливі, оскільки кров в закритому ретроперитонеальном просторі відіграє роль тампонади, що дає можливість провести адекватне лікування.
17.7.2. Аневризми торакальної аорти (171,2). Ця локалізація зустрічається в 10% всіх аортальних аневризм (рис. 2.76). Торакальні аневризми рідко пов'язані з первинним атеросклерозом і чаші виникають при медіонекроз, сифілісі, синдромі Марфана. Посттравматичні аневризми більш характерні для торакальної аорти при швидкісних травмах. Вони розташовуються в районі артеріальної зв'язки, відразу за гирлом лівої підключичної артерії (рис. 2.77).
У разі переважної локалізації атеросклеротіче-ського процесу в торакальної аорті слід шукати інші причини розвитку вторинного атеросклерозу. Симптоматика торакальних аневризм в значній мірі залежить від їх локалізації і розмірів, оскільки тиск може здійснюватися на різні органи: трахею, стравохід, нерви шиї, верхню порожнисту вену.


17.7.3. Периферичні артеріальні аневризми (Стегнова і підколінної; 172.4). Частота аневризм підколінної артерії становить близько 90% всіх артеріальних периферичних аневризм. Очевидно, що хворі з підколінної або стегнової аневризмами мають генералізований пошкодження артеріальної стінки. Так, в більш ніж половині випадків при даній локалізації аневризм втягується контралатеральная артерія. Близько 35% осіб з підколінними аневризмами і близько 70% з стегновими виявляють абдоминальную аортоклубового аневризму (рис. 2.78). Периферичні артеріальні аневризми зустрічаються в переважній більшості випадків у осіб чоловічої статі. Симптоматика аневризм рідко пов'язана з їх розривом, переважають клінічні прояви тромбозу, периферичної емболізації і місцеві симптоми, пов'язані з тиском на периферичні структури.
17.8. Артеріальні оклюзивні хвороби. Цей клінічний термін визначає різні типи порушення кровообігу в артеріях, переважно нижніх кінцівок. Оклюзія судин цієї локалізації може бути пов'язана з атеросклерозом, тромбозом або тромбоемболією. Певне значення в артеріокк- люзівних синдромах надається на облітеруючий тромбангіїт (хвороби Винивартера-Бюргера), проте атеросклеротична оклюзія є найбільш частою.
17.8.1. Атеросклероз, тромбози і емболії клубової артерії (I74.5) зазвичай супроводжуються розвитком зрілих укритих виразками атером. Стеноз клубовихартерій в основному білатеральний, з незначними варіаціями. У клубовихартеріях нерідко виявляються тромби різного ступеня давності, і, з огляду на масивне тромбоутворення в черевній аорті, неможливо диференціювати первинне джерело оклюзії.
У розвитку периферичної гангрени важливе місце займає колатеральний кровообіг, за рахунок якого можлива значна компенсація магістрального кровотоку, проте воно спостерігається тільки в чистому варіанті оклюзивною атеросклерозу.
Відома патогенетична роль деяких станів в приречення топографії артеріальної оклюзії:
-атеросклероз і гіпертонія - залучення каротидних артерій з відповідними мозковими синдромами;
-атеросклероз і куріння - поразка стегнових артерій при хворобі Винивартера-Бюргера;
-атеросклероз і цукровий діабет - оклюзія підколінної артерії.
17.8.2. облітеруючий тромбангіїт(I73.1) (хвороба Винивартера-Бюргера) - ідіопатичне запалення великих і середніх м'язових артерій: коронарних, ниркових, мезентеріальних і артерій кінцівок (синонім: асиметрична ювенільний гангрена кінцівок).
Певне значення в розвитку цієї патології надається паління (активація нікотінзавісімих рецепторів на гладких м'язах і судинах мікроциркуляції з розвитком ішемії судин і акселерірованним атеросклерозом).
Частим наслідком різних артеріокклюзівних хвороб судин є розвиток гангрени кінцівки, яка може бути вологою (колліквационний некроз) або сухий (коагуляційний некроз).
Макроскопічні зміни досить добре відомі: волога гангрена представлена чорно-сіро-зеленими ділянками з характерним запахом, некротичні тканини при цьому сухуваті і легко кришаться; при сухій гангрені зміни кольору поєднуються зі значним зменшенням обсягу ураженої кінцівки і муміфікацією.
18. тромбоз виникають у зв'язку з інтраваскулярного коагуляцией крові. Тромбози мають велике клінічне значення, проте в даному контексті хотілося б розглянути їх з точки зору порушення гомеостазу.

Тромбоутворення при пошкодженні судин (як компенсаторна реакція, що перешкоджає подальшому кровотечі) і внутрішньосудинне формування тромбу (як патологічна реакція, що викликає порушення циркуляції) відбуваються за одними і тими ж фазовим механізмам, відомим як коагуляційний каскад. Таким чином, тромбоз є ідеальною моделлю для філософської трактування патології і компенсації і потребує глибокого вивчення, оскільки сучасне розуміння гомеостазу навряд чи включає процеси, які можна було б розглядати так тільки патологічні або тільки компенсаторно-фізіологічні.
Дана проблема не є предметом розгляду в цьому виданні, автор намагається тільки поставити питання, який може послужити основою для більш детального дослідження філософської сутності хвороби.
Тромбози необхідно диференціювати від посмертних згортків, що іноді досить важко для початківця патолога. Посмертні згортки можуть бути червоними, білими і червоно-білими. Біла частина згортка складається з фібрину, червона - представлена еритроцитами. Зазвичай посмертні згортки заповнюють весь просвіт судини, в зв'язку з чим їх розміри відповідають діаметру судини, в якому вони визначаються. Згортки зазвичай еластичні, тромби - більш щільні, сухі і ламкі. Посмертні згортки вільно лежать в просвіті судини, тобто не пов'язані із судинною стінкою. При наявності агональну тромбів диференціальна діагностика стає особливо складною. На відміну від згортків тромби мають власну структуру, яка пов'язана з циркуляцією в ушкодженому посудині. Тромб, утворений в результаті аглютинації, має шорстку поверхню, на якій визначаються западають паралельні білуваті структури і виступаючі червоні. Білі поперечні смуги складаються з тромбоцитів, червоні - з еритроцитів.
Більшість тромбів має тіло, сформоване в результаті аглютинації, і хвіст, утворення якого пов'язано з коагуляцією, оскільки тромб має власну коагуляционную активність, некорельованих з навколишнього кров'ю.

1 Гранулематоз Вегенера залучає як артеріальну, так і венозну системи.
2 Гигантоклеточний артеріїт первинно вражає медію скроневої артерії.
3 Облитерирующий тромбангиит вражає інтиму і медію артерій.
4 Слід диференціювати первинну ідіопатичну хвороба (симетричне ураження, хвороба, прогресуюча без спонтанних ремісій) і вторинний синдром (переважно асиметричне ураження).
5 Визначається гранулематозное запалення аорти і великих її гілок. Макроскопічно в деяких випадках визначаються шагреневідние зміни інтими дуги аорти. Гістологічно не відрізняється від скроневої артериита. Може поєднуватися з акцелерірованним атеросклерозом. При розвитку глибокої ішемії в пізньому періоді можливе ефективне хірургічне лікування.
6 Синонім - слизисто-шкірний лімфаденопатія. Може стати причиною розвитку коронарної аневризми і гострої коронарної недостатності у дітей. Вражає осіб азіатського походження. Етіологія невідома.
7 Висока периферична еозинофілія в поєднанні з некротичним васкулітом і астмою.
8 Гетерогенна група захворювань з переважним ураженням дрібних судин шкіри. Екзогенна етіологія представлена первинної сироваткової хворобою, медикаментозними васкулитами, інфекційними та Постінфекційний васкулитами. Ендогенними причинами гіперчутливих васкулитов є злоякісні новоутворення, аутоімунні хвороби, синдроми комплементарного дефіциту.
Найбільш серйозним ускладненням артеріального тромбозу є периферична ішемія, що характеризується різноманітними проявами. Крім того, тромб може стати джерелом більш дистальної тромбоемболії. Це положення вірне і для венозних тромбів, найбільш важким ускладненням яких є легенева тромбоемболія - одна з найчастіших безпосередніх причин смерті. Венозний тромбоз є досить широко поширеним процесом, що визначається в 30-50% всіх випадків валового секційного матеріалу після проведення ретельного дослідження глибоких вен.
Тромбоз церебральних синусів виявляється в 5-8% всіх аутопсії, особливо часто у дітей, портальний тромбоз-в 3-5%.
Тромбози ниркових вен визначаються в сучасній практиці досить часто, оскільки пов'язані з розвитком ранніх посттрансплантаційних ускладнень.
У патогенезі тромбоутворення основоположна роль довгий час відводилася тріаді Вирхова: порушення цілісності судинної стінки, порушення згортання крові і порушення ламінарності кровотоку. В даний час схема патогенезу значно доповнена, проте її суть залишилася колишньою.
Гіперкоагуляційні синдроми. Патофізіологія коагулирующих систем крові вивчена досить глибоко, проте багато питань залишаються спірними і вимагають подальшого уточнення.
Гіперкоагуляційні синдроми в клінічній практиці зустрічаються досить часто. Їх принципова відмінність від гіпокоагуляціонную синдромів, з точки зору сучасної патології, полягає в тому, що стосовно них не існує жодних об'єктивних лабораторних даних, що дозволяють прогнозувати виникнення тромбозу. Більшість тестів побудовано на вимірі малих пептидів або комплексів ферментативних інгібіторів, які генеруються в процесі коагуляції.
Найбільш поширеним є радіоімунологічний метод вивчення фібрінопептіда А і В для ідентифікації активності тромбінантітромбінового комплексу і фрагментів розщеплення протромбіну. Позитивний тест високоспеціфічен для протромботичних і тромбоемболічних станів і вимагає проведення флеботоміі і аналізу специфічного комплексу антикоагулянтів.
У патогенезі гиперкоагуляционного синдромів можна виділити два основних компоненти: надлишок прокоагулянтов і недостатність фібринолітичної / антикоагулянтной системи або за рахунок її дефекту, або за рахунок інгібіторних систем. Ці системи в основному представлені циркулюючими антитілами, які порушують природний гемостаз. Їх виникнення може бути придбаним або пов'язаним з генетичними факторами.
Макроскопічно гіперкоагуляційні синдроми не мають яких-небудь характерних особливостей, і клініко-анатомічна картина периферичних тромбозів (артеріальних або венозних) неспецифічна. Основні патофізіологічні та клініко-анатомічні дані, що стосуються більшості гиперкоагуляционного синдромів, представлені в табл. 2.2.
19. Ангиит. Ангіїт включають велику групу захворювань, яка характеризується запаленням і пошкодженням судин і порушенням кровотоку з подальшою ішемією. Клінічна картина визначається розміром і локалізацією пошкодженого судинного русла. Основна маса васкулитов повністю або частково пов'язана з розвитком імунопатологічних реакцій. Хвороби даної групи можуть існувати як самостійно (в якості основного захворювання), так і бути клінічним проявом первинного стану. В останньому випадку васкуліт трактується як вторинний.
Диференціальна діагностика васкулитов часто неможлива в зв'язку з наявністю загальних клініко-анатомічних симптомів, і основну роль у встановленні діагнозу відіграють імунологічне та мікроскопічне дослідження.
У табл. 2.3 відображені клініко-анатомічні особливості лише деяких форм васкулітів, що дозволяють в тій чи іншій мірі діагностувати їх під час макроскопічного дослідження.
У людському тілі не знайти жодного органу, який не залежав би від загального кровообігу і лімфообігу організму. Людські судини в сукупності являють собою якийсь трубопровід, по якому циркулює кров, підкоряючись командам спинного і головного мозку і вправляючись вказівками, які надходять від імунної системи. Судинні захворювання ніколи не проявляються у вигляді окремої патології - вони завжди мають саму прямий зв'язок із загальними збоями в організмі.
Головна функція, виконувана мережею судин всього організму людини - це транспортувати продукти метаболізму з верхньої частини тіла в нижню і назад.
Артерії переносять до органів і тканин необхідні живильні елементи, а також кисень, без якого неможлива повноцінна робота клітин. Артеріальна кров збагачена киснем і має яскраво-червоний колір, саме тому артерії теж виглядають червоними.
Венозні судини доставляють в печінку і серце вуглекислий газ, шкідливі речовини і перероблену кров. На відміну від артеріальної, венозна кров не містить кисню зовсім, тому вона набагато темніше, а самі вени при цьому мають блакитний окрас.
Єдиним винятком у вищеописаної системі є легеневі судини: у цьому випадку артерія відправляє венозну кров в легені, щоб замінити вуглекислий газ киснем, венозні ж судини переправляють збагачену киснем кров в ліве передсердя.
Діаметр судин має властивість збільшуватися від периферії до центру. Найбільший з судин - аорта, має 25 мм в діаметрі, розміри самих маленьких капілярів можуть становити до 8 мкм. Найбільш дрібні капіляри при цьому підходять до клітин. На них покладена найважливіша функція - забирати шлаки, пропускаючи через себе поживні субстанції разом з киснем. Наприклад, ниркові капіляри виводять зайві для організму речовини, утримуючи в крові ті, що йому необхідні.
При захворюваннях судин найпершим страждає капілярний кровообіг - в цьому випадку проблеми з отриманням кисню провокують виникнення стану гіпоксії. Без належного своєчасного лікування такі клітини гинуть через кисневого голодування.
Судинні захворювання діляться на два види:
- Хвороби, що вражають периферичні судини - до них зараховуються захворювання судин кінцівок, а також черевної порожнини.
- Захворювання центральних судин - шиї, голови, аорти і т.п.
Дані судинні хвороби здатні провокувати:
- Поява спазмів, а також різких розширень / звужень присвятив.
- Непрохідність.
- Порушення в будові стінки.
Такі патології судин можуть як протікати в гострій формі, так і не турбувати багато років, формуючись поступово.

причини
Причини судинних захворювань:
- Інфекційні запалення (тромбофлебіт, артеріїт і т.п.).
- Пороки розвитку, вроджені патології в організмі.
- Тромбоз.
- Зниження або підвищення тонусу.
- Варикозне розширення вен, аневризми.
- Порушення в структурі стінок судин, що викликає їх розриви з супутнім крововиливом у внутрішні органи.
Захворювання, які можуть викликати патології судин:
- Атеросклероз.
- Авітаміноз.
- Ендокринні захворювання.
- Інфекції.
- Розлад ЦНС внаслідок гіпертонії або якихось неврологічних хвороб.
Лікування судинних захворювань обов'язково повинно проводитися з урахуванням попереднього виявлення першорядного захворювання.
Основні хвороби центральних судин
На центральні судини організм покладає, мабуть, найвідповідальнішу задачу - вони постачають кров'ю головний мозок і серце. Найчастішою з причин патологій судин вважається атеросклероз в мозкових і коронарних артеріях або аорті, а також хребетної і сонної артерії.
Наслідком виникнення артеросклеротичні бляшок виступає ішемія, схильність до утворення тромбів, звуження артерії.
Ішемічна хвороба серця розвивається як наслідок недостатнього кровопостачання в живлять міокард судинах. Гострі прояви ішемії чреваті грізним станом під назвою інфаркт, який, до всього, супроводжується кардіогенний шок.
Ішемія мозкових судин - хронічне захворювання, що має властивість набирати обертів протягом багатьох років і виявляти себе у всій красі після досягнення людиною похилого віку. У хворої людини змінюється характер, він стає дратівливим, мало-помалу втрачає пам'ять. Погіршуються слух і зір. Прояви такої ішемії також чреваті інфарктом, які мають звичку траплятися вночі або до ранку.
Призначити необхідне лікування при захворюваннях судин може тільки фахівець за умови попереднього вивчення як самої патології, так і природи її походження.
Зазвичай застосовується комплексне лікування судин: використання відповідних медичних препаратів, фізіотерапії, лікувальної гімнастики, а в певних випадках - і народні методи.
Якщо лікування захворювання судин не набуло належного ефекту, швидше за все, буде потрібно вдатися до радикальних методів. Під такими методами мається на увазі необхідність хірургічного втручання.
профілактика
В першу чергу, слід знати, що ніяке судинне лікування не матиме повноцінного ефекту, якщо пацієнт курить.
Також з раціону виключається алкоголь, солодкі і жирні продукти. Натомість необхідно збагатити стіл рибою, фруктами, молочними продуктами, а також овочами.
Основне правило: рух - запорука здоров'я, в тому числі і судин. Єдине - не слід перестаратися. Важкі фізичні навантаження хворим протипоказані.
Проблемами судин займаються найрізноманітніші фахівці: нейрохірурги, терапевти, флебологи і деякі інші. Дуже важливо при спостереженні у себе скільки-небудь підозрілих симптомів своєчасно обстежуватися і пройти необхідне лікування. Такий підхід запобігає розвитку важких ускладнень.
Судинні захворювання розвиваються на тлі збоїв в регуляції життєзабезпечення. Для діагностики недуги застосовуються різні інструментальні та лабораторні методики. Лікування судин проводиться після виявлення причини виникнення патології.
Медичні показання
Судинна система людини транспортує продукти метаболізму від серця до інших частин тіла і назад. Симптоми при судинних захворюваннях вказують на локалізацію недостатнього кровопостачання.
Умовна класифікація недуг:
- хвороби серця і судин центральних (аорта);
- патології судин периферичних (в області очеревини, кінцівок).
При розвитку недуги порушується будова стінок, блокуються нервові волокна регуляції тонусу, розвивається оклюзія, розширюється або звужується просвіт. Судинні захворювання виникають раптово, супроводжуючись гострої симптоматикою. Якщо патологія формується поступово, тоді ознаки відсутні.
Фахівці виділяють наступні причини розвитку хвороби серця і судин:
- інфекційне запалення при артериите або тромбофлебіті;
- вроджену аномалію;
- порок розвитку;
- тромбоз;
- емболію;
- атеросклеротичної бляшки під м'язово-еластичної артерією;
- порушену структуру стінок;
- високий або низький тонус.
Причини розвитку хвороби судин пов'язані з поширенням атеросклерозу, розладом функцій ЦНС, ендокринними збоями, серцевою недостатністю, авітамінозом. Патології судин рук розвиваються на тлі порушення кровотоку в артеріях, які йдуть від грудної клітини до кінцівок. Такі стани пов'язані зі звуженням або закупоркою судин. Такі захворювання - це рідкісна форма, при якій атеросклеротична бляшка формується на стінках артерій у верхніх кінцівках.

Вони розвиваються поступово, прогресуючи протягом певного часу. На початкових етапах стан пацієнта не змінюється. У міру посилення хвороби серця і судин людина може скаржитися на дискомфорт в руках при виконанні фізичних робіт. При відсутності лікування з'являються виразки, починається гангрена пальців.
Патології центральних кровоносних судин (КС)
Центральні судини постачають кров'ю серце і головний мозок (ГМ). Найчастіше прояв судинних захворювань пов'язано з патологічним процесом в артеріях ГМ. При цьому атеросклеротична бляшка сприяє звуженню артерії, провокуючи утворення тромбів і ішемію тканин.
Остання хвороба розвивається на тлі недостатнього надходження крові в вінцеві судини, які живлять міокард.
Хронічна ішемія у людини проявляється наступними симптомами:
- Нападом стенокардії - на перших етапах біль виникає тільки при навантаженні, а потім і в стані спокою. Приступ триває 30 хвилин, іррадіюючи в ліву руку, горло, лопатку. Лікувати хворобу серцево-судинної системи можна нитропрепаратами.
- Задишкою.
- Аритмією.
Гостра ішемія міокарда провокує інфаркт. Поразка серцево-судинної системи залежить від наступних факторів:
- зона ішемії;
- розвиненість інших судин;
- глибина поразки.

Подібне захворювання судин призводить до загальної недостатності кровообігу. Ознаки патології проявляються у вигляді інтенсивної і ріжучої болі, иррадиирущие як при стенокардії. Але в цьому випадку Нітрогліцерин неефективний. Задишка може переходити в набряк легенів і задуха, провокуючи гостру серцеву недостатність.
Хвороби серця можуть супроводжуватися кардіогенний шоком, викликаним вторинним ураженням судин. При цьому розвивається тромбоемболія. Лікування серцево-судинних патологій направлено на збереження життя хворого.
ішемія МС
Атеросклероз мозкових судин сприяє розвитку ішемії артерій мозку. Вчені довели, що перші ознаки патології з'являються на стінках сонної артерії. Наприклад, цей може бути атеросклеротична бляшка. При затримці крові в вертебральних судинах протягом залежить від стану хрящів і кісток.
Хронічна форма такої хвороби розвивається поетапно і частіше діагностується у людей похилого віку. До основних її ознак відносять мігрень, зниження зору і слуху, безсоння. Для гострої форми характерний ішемічний інсульт, який частіше виникає вранці або вночі.
З урахуванням локалізації вогнища пацієнт може скаржитися на запаморочення і коматозні стану, зміна чутливості кінцівок, утруднене мова, складності при ковтанні. Лікувати таку хворобу серцево-судинної системи рекомендується шляхом розчинення тромба і відновлення прохідності судин. Терапія буде ефективною, якщо вона розпочата в перші 6 годин після нападу.

Також показано внутрішньовенне (через крапельницю) введення урокінази, стрептокінази і Фібринолізину. Їх дія спрямована на запобігання ускладнень і зменшення зони ішемії. Люди, які страждають ішемією мозкових судин, повинні приймати судинорозширювальні медикаменти, заспокійливі засоби, вітаміни, анаболіки.
Для нейроциркуляторна дистонія характерне ураження периферичних артерій на тлі проблем в роботі головних відділів ЦНС. Недуга проявляється головним болем, запамороченням, непритомністю, аритмією, тривалим запором або рідким стільцем. Дана патологія діагностується у підлітків після перевтоми або інфекції. Лікування включає в себе раціональне харчування, регулярні фізичні навантаження, прийом заспокійливих.
Патології периферичних КС
Поширені патології периферичних судин:
- облітеруючі захворювання;
- атеросклероз артерій нижніх кінцівок;
- варикоз;
- тромбофлебіт;
- закупорка глибоких вен.
При атеросклерозі в артерії відсутні ділянки з облітерірован стінками, а всередині формуються відповідні бляшки. Нога піддається даному захворюванню на тлі автоімунних процесів, які передаються у спадок. Така хвороба серцево-судинної системи частіше вражає чоловіків середнього віку. На її протягом прямий вплив надають шкідливі звички. Нікотин негативно впливає на судини, розташовані по периферії нижніх кінцівок.

Ендартеріїт - патологія, при якій порушується структура стінок суглобів, що сприяє звуженню судинних просвітів. Облітеруючий ендартеріїт супроводжується наступними симптомами:
- судоми;
- біль при ходьбі;
- судинна цефалгія;
- виразки і тріщини на шкірі.
Оклюзія при ендартеріїті частіше розвивається в післяопераційний період. При відсутності лікування патологія, як і всі облітеруючі захворювання судин, може привести до ампутації ніг. Артеріїт, на відміну від ендартеріїту, є патологією судин гомілки і стоп. Найчастіше дана недуга діагностується у віці 20-40 років.
Варикоз нижніх кінцівок починається з втрати тонусу, що провокує провисання судин. Така клінічна картина супроводжується високою і швидкою стомлюваністю ніг, набряками, болями в стопах і литках, появі «павучків» по кожному покрову в області стегна і гомілки.
Якщо недуги серця і судин вражають глибокі вени, тоді пацієнта турбують сильні і постійні болі. Стопи стають синіми, а під шкірою помітні потовщені сплетення вен. Фахівці вважають, що варикоз - це жіноче захворювання, так як розвивається в період вагітності. Але дана патологія може виникати і у чоловіків «сидячій» професії.

Лікування варикозу вен легкого ступеня включає в себе прийом тонізуючих препаратів, виконання гімнастики, носіння компресійного білизни. Варикоз у вагітних може ускладнюватися гемороєм. В цьому випадку дотримується спеціальна дієта.
При тяжкому перебігу патології проводиться хірургічне втручання. Методика підбирається лікарем з урахуванням діаметра і глибини пошкодження судин:
- склеротерапія;
- радіочастотна абляція;
- видалення всієї вени.
Перебіг і терапія тромбофлебіту
Тромбофлебіт - ускладнення варикозу, при якому запалену ділянку червоніє і опухає. При пальпації пацієнт відчуває сильний біль. Недуга вражає частіше поверхневі вени ніг і рук. У пацієнта може підвищитися температура тіла. Для цієї хвороби серця і судин характерно таке небезпечний наслідок, як відрив частини тромбу. Утворився емболії може потрапити в праве передсердя і легеневу артерію, спровокувавши інфаркт або миттєву смерть.

Таке ускладнення спостерігається частіше після операції. Тому перед хірургічним втручанням показана профілактика судинних захворювань: прийом антикоагулянтів, туге бинтування нижніх кінцівок.
Велика виразка на гомілки проявляється втраченої функцією харчування шкірного покриву і м'язів. Якщо патологія протікає у важкій ступеня, можлива гангрена пальців стопи. Терапія направлена на запобігання некрозу тканин. Важко протікає тромбофлебіт на фоні атеросклерозу артерії стегна, цукрового діабету.
Для діагностики венозної системи ніг фахівці використовують такі методи:
- ультразвукову доплерографію;
- дуплексне сканування;
- флебографию.
Стандартом виявлення тромбофлебіту та інших патологій серцево-судинної системи вважається рентгенконстрастная методика. За допомогою ультразвукового ангіосканування лікар може визначити місце розташування тромбу, його протяжність і характер патології.
При проведенні ретроградної іліокаваграфіі використовується катетер, який вводиться в клубову вену. Точним методом діагностики патологій є спіральна КТ і МРТ. При підозрі на венозний тромбоз призначаються лабораторні дослідження.
Оперативне втручання
При гострій формі поверхневого тромбофлебіту хірургічне лікування застосовується в разі, якщо величина згустку перевищує рівень середньої третини стегна. Класичною операцією вважається метод Троянова-Тренделленбурга. Рідше проводиться кросектомія.
У першому випадку лікар перев'язує велику підшкірну вену, перетинаючи її стовбур в області рани. Це перешкоджає поширенню хвороби на стегнову вену. При кросектомія додатково виділяються і перев'язуються пріустья великий вени. Така операція усуває рефлюкс шляхом сафено-феморального соустя. При гострому тромбозі глибоких вен ніг, який супроводжується флотацией, проводиться хірургічне лікування.
В іншому випадку оклюзійні захворювання вимагають використання компресійного білизни; гелів, тонізуючих і зміцнювальних стінки судин; лікування основного недуги. Пацієнту рекомендується пройти курс масажу і медикаментозну терапію (статини).
Але подібне лікування не дасть належного результату, якщо не дотримуватися дієти. Остання терапія спрямована на нормалізацію ваги і рівня холестерину в крові. Рекомендується відмовитися від продуктів з тваринними жирами. В меню включають продукти з клітковиною, які покращують діяльність кишечника, сприяючи виведенню холестерину.
профілактичні заходи
Терапія судинних і серцевих захворювань залежить від причини, що викликала їх, і стадії перебігу. Рекомендується змінити звичний спосіб життя. Лікувальна фізкультура позитивно впливає на перебіг патології. Потрібно повністю відмовитися від шкідливих звичок. Якщо недуга спровокувала гіподинамія, тоді терапія враховує зміну професії.
Профілактика хвороб серця і судин спрямована на підтримку тонусу стінок. Тому необхідно харчуватися овочами та фруктами. Якщо виявлено атеросклероз артерій, з меню пацієнта виключається жирна і смажена їжа, солодощі та спиртні напої. Обов'язковими продуктами є:
- нежирна риба;
- молоко і його похідні.
Куріння вважається серйозною перешкодою в терапії патологій серця і судин. Рух - це запорука здорової судинної системи. Щоденні помірні фізичні вправи сприяють активації течії крові в капілярах і венах в периферії. Не рекомендується піднімати тяжкості і займатися важкими видами спорту. Можна плавати, захоплюватися пілатесом і ходьбою.
При появі симптомів захворювань судинної і серцевої систем рекомендується проконсультуватися з терапевтом, хірургом, нейрохірургом, кардіологом, флебологом. Своєчасна терапія запобіжить небезпечні ускладнення і раптову смерть.




