Ревматоїдний артрит - симптоми і лікування, народні засоби. Ревматоїдний артрит - симптоми і лікування, народні засоби.
Важливо! Лікарі в шоці: "Ефективний і доступний засіб від болю в суглобах існує ..." ...
Ревматоїдний артрит - захворювання грізне і практично невиліковне. Їм страждає 1% населення всієї нашої планети. Якщо врахувати, що чисельність становить 7 мільярдів, то 1% - це 70 мільйонів чоловік. З них 1 мільйон хворих живе в Росії. Більш поширений ревматоїдний артрит у літніх. Медики помітили небезпечну тенденцію за останні 10 років: ревматоїдний артрит стрімко молодшає.
Чому виникає ревматоїдний артрит?
Глибинні причини виникнення цієї хвороби до кінця не вивчені. Медики досі б'ються над питанням: чому імунітет людини, зобов'язаний захищати його, раптом спрямовує свої сили в протилежну сторону?
Ревматоїдний артрит (РА) - аутоімунне захворювання, при якому лімфоцити починають боротися з власним організмом.
Деякі причини цього захворювання все ж відомі:
- Однією з причин є спадкова схильність. Про певну роль генетики в розвитку РА свідчить статистика, що підтверджує, що у родичів пацієнтів з РА частіше розвивається ця ж патологія.
- Найпоширеніша причина цієї хвороби - різні інфекційні захворювання: ГРВІ, сезонний грип, інфекційна ангіна, герпес, краснуха і багато інших. Більш того, РА частіше підстерігає тих, хто ігнорує похід до лікаря або займається самолікуванням.
- Будь-нервовий зрив, стрес, потрясіння може стати причиною виникнення цієї хвороби.
- Травми кінцівок, постійні переохолодження. У такому випадку спочатку виникає інфекційний артрит, який формує своєрідну основу для подальшого переходу в ревматоїдний.
- Розвиток реактивному артриті.
Ревматологи давно помітили, що половина пацієнтів, які страждають РА, люди емоційно незахищені, іншими словами, ревматоїдний артрит «любить» людей з тонкою душевною організацією, тих, хто болісно і важко переживає будь-які невдачі в житті, а також часто стикається зі стресовими ситуаціями і знаходиться в нестабільному психоемоційному стані.
форми і стадіїревматоїдного артриту
- Ювенільний ревматоїдний артрит діагностується у дітей та підлітків. Може протікати в трьох формах. Як олігоартікулярний артрит, при якому уражено не більше ніж 4-х суглоба, частіше 2-3, ця форма зустрічається найчастіше. Як поліартікулярний артрит, коли уражається більше 4-х суглобів. Або як системний артрит, який характеризується поєднанням ураження суглобів і внутрішніх органів, такий варіант найрідкісніший.
- Серонегативний РА спостерігається у пацієнтів, у яких при проведенні аналізу крові, не визначається ревматоїдний фактор і це є сигналом про сприятливому перебігу хвороби. Він супроводжується різким підняттям температури тіла до 38-39 ° C, збільшуються лімфатичні вузли, пацієнт починає втрачати вагу, атрофуються м'язи. Згодом запалюються колінні суглоби, за ними запалення переходить на суглоби стоп і кистей. Для цієї форми артриту характерно відсутність ранкової скутості суглобів, не виникають ревматоїдні вузли. Протікає захворювання без особливих ускладнень, легко піддається терапії, хоч і починається раптово.
- Серопозитивним РА - це найважча форма захворювання, при якій в аналізі крові пацієнта визначається в певній кількості ревматоїдний фактор. Характеризується як повільним перебігом хвороби, так і її швидким прогресуванням. Супроводжується ранкової скутістю в хворих суглобах, набряками і хворобливістю. Згодом грануляційна тканина (паннус) починає розростатися, проростає всередині хряща і руйнує його. Починається деформація суглобів, сильно обмежується їх рухливість. Але це ще не все: поразка сполучної тканини і кровоносних судин відбувається системно. Формуються ревматоїдні вузли, спостерігається збільшення лімфатичних вузлів, а також печінки і селезінки. Відбуваються зміни в шлунково-кишковому тракті. Сильно страждають нирки.
- РА літніх людей найчастіше пов'язаний зі зношеністю суглобів в силу віку, а також з нездатністю організму літніх боротися з недугою.
- Блукаючий ревматоїдний артрит зустрічається рідко. Виявлено збудник цієї хвороби: стрептокок групи А. Він виробляє отруйні речовини, які починають пошкоджувати тканини організму. Зовні це виглядає як звичайна неускладнена ангіна, але незабаром починається ревматична лихоманка , І запалюються по черзі великі суглоби: лікті, голеностоп, коліна, зап'ястя.
Своєчасне виявлення і лікування призводить до успішного лікування, але в запущених випадках відбувається ураження серцевого м'яза, що загрожує великими ускладненнями.
Що стосується стадій перебігу ревматоїдного артриту, Вони варіюють в залежності від того, в якому плані захворювання оцінюють. Існує класифікація за клінічними проявами, по тривалості і по рентгенологічної картині.
По клінічній картині виділяють:
- Першу стадію, для якої характерним буде набряк синовіальної сумки ураженогосуглоба, що провокує появу болю, локального підвищення температури і поява припухлості м'яких тканин навколо суглоба.
- Другу - коли відбувається посилена проліферація клітин синовіальної оболонки, і вона ущільнюється.
- Третю - спостерігається зниження рухливості суглоба, аж до її повної втрати і його деформація.
За тривалістю:
- Рання стадія обмежується першим напівроком з початку хвороби, коли головна симптоматика ще не проявляється.
- Розгорнута - займає період від закінчення першого півроку хвороби до кінця перших двох років. В цей час ревматоїдний артрит проявляється в повній мірі.
- Пізня - починається через два роки з початку хвороби і характеризується поступовим формуванням ускладнень.
За рентгенологічної картині:
- Ранні зміни, коли на рентгені визначається тільки ущільнення м'яких тканин і остеопороз близько суглоба.
- Помірні зміни, в цю стадію починається звуження суглобової щілини, посилюється остеопороз і з'являються освіти в трубчастих кістках, що нагадують кісти.
- Виражені зміни, коли розвивається деструкція суглобів. Спеціаліст побачить на рентгені деформації, вивихи і підвивихи уражених артритом суглобів.
- Анкілоз - фінальна стадія, коли з'являються кісткові зрощення в суглобах і вони повністю втрачають рухливість.
Лікування ревматоїдного артриту
В кінці XX в. медицина була здатна лише зменшити страждання пацієнта, але в підсумку суглоби деформувалися до такої міри, що людина отримувала інвалідність. У XXI ст. ситуація кардинально змінилася.
Чим раніше почати лікування ревматоїдного артриту, тим результат виявиться більш ефективним.
Сучасній медицині вдається змусити цю підступну хворобу «затихнути». Можна не тільки позбавити людей похилого віку від болю, а й від деформації суглобів. Якщо людина працює, він не позбавляється працездатності. Якість життя дорослої людини, що вже має це захворювання, поліпшується, відповідно, продовжується життя. Лікувати РА необхідно в комплексі. Необхідно розуміти, що ревматоїдний артрит - захворювання хронічне і лікування буде супроводжувати людей все життя.
Лікування медикаментами - основа, адже воно зупиняє подальше руйнування суглобів. До медикаментозного лікування ревматоїдного артриту у літніх додається фізіотерапія та реабілітація. В особливо запущених випадках на допомогу приходить хірургія.
Медикаментозне лікування ревматоїдного артриту

Лікування ревматичного артриту протизапальними препаратами використовується для зняття больового синдрому, після купірування болю їх скасовують. Кортизол приймається за схемою в активній фазі хвороби. Але такі препарати не є основними.
Основне лікування здійснюється базисними препаратами (БП). Це глюкокортикоїди «Преднізолон» або «Метилпреднізолон», інгібітори ЦОГ 1-2 «Диклофенак» або «Мелоксикам», цитостатики «Циклофосфан». Ці препарати використовуються як за своїми схемами, так і у вигляді пульс-терапії, коли на протязі декількох діб в організм вводять великі дози препаратов.С допомогою цих препаратів пригнічується активність ревматичного артриту за рахунок здійснення впливу на імунітет. Ці препарати припиняють руйнівну дію деформації суглобів. Лікування БП триває зазвичай багато років і направлено на те, щоб ревматоїдний артрит НЕ прогресував.
Щоб не виникали побічна дія, Такі як виразка 12-палої кишки і шлунка, витончення кісткових тканин, часто застосовується місцеве лікування і препарати, які надають знеболюючу дію. Це можуть бути різні компреси (гарячі і холодні), мазі, ін'єкції в хворий суглоб.
Обов'язково перед лікуванням хвороб консультуйтеся з лікарем. Це допоможе врахувати індивідуальну переносимість, підтвердити діагноз, переконатися в правильності лікування і виключити негативні взаємодії препаратів. Якщо ви використовуєте рецепти без консультації з лікарем, то це повністю на ваш страх і ризик. Вся інформація на сайті представлена для ознайомлювальних цілей і не є лікувальним посібником. Вся відповідальність за застосування лежить на вас.
Ревматоїдний артрит (не плутати з ревматизмом) - захворювання з групи так званих колагенозів. Причини і патогенез даного захворювання до кінця не вивчені. Встановлено, що на впровадження інфекції організм відповідає збоченій реакцією імунної системи. В результаті імунітет губить власну сполучну тканину не тільки в суглобах, але і в серці, кровоносних судинах, внутрішніх органах.
Основні напрямки лікування
Лікування ревматоїдного артриту повинно бути своєчасним і комплексним. Адже захворювання протікає важко, і при відсутності належних заходів призводить до інвалідизації пацієнта. Лікувальна тактика спрямована не тільки на нормалізацію роботи суглобів, а й на ліквідацію позасуглобових проявів. Симптоми ревматоїдного артриту крім болю і припухлості суглобів можуть включати в себе недостатність серцевих клапанів, підвищену кровоточивість кровоносних судин, ураження шлунка, кишечника, печінки, нирок.
У зв'язку з цим лікувальна тактика при даній терапії включає в себе:
- Медикаментозне лікування
- лікувальну фізкультуру
- Масаж і фізпроцедури
- Режим, повноцінне харчування
- хірургічне лікування
- Народні засоби.
Медикаменти
Лікарські препарати для лікування ревматоїдного артриту представлені такими основними групами:
- Нестероїдні протизапальні засоби (НПЗЗ)
- Стероїдні гормони (кортикостероїди)
- базисні засоби
- Засоби, які нормалізують роботу внутрішніх органів.
НПЗЗ сприяють пригнічення внутрішньосуглобових запальних процесів. Завдяки цим препаратам зменшується біль, набряклість в уражених суглобах, нормалізується їхня функція. Найбільш відомі представники цієї групи - ацетилсаліцилова кислота і парацетамол. Крім них застосовуються і інші засоби в таблетках і уколах - ортофен, диклофенак, німесулід, бутадіон. Проблема в тому, що ці кошти негативно діють на шлунок, печінку і кишечник, які і без того страждають при ревматоїдному артриті.
Кортикостероїди, як і НПЗЗ, мають виражений запальним ефектом. Деякі з них (кеналог, гідрокортизон) можна вводити безпосередньо в порожнину ураженого суглоба. Преднізолон застосовується в таблетках і в ін'єкціях. Крім усунення запалення кортикостероїди знижують проникність судинної стінки, яка страждає при цьому захворюванні. На жаль, ці кошти теж негативно позначаються на роботі шлунково-кишкового тракту. після тривалого застосування їх не можна відразу скасовувати.
Базисні ліки впливають на патогенез і перебіг ревматоїдного артриту. Багато в чому це досягається шляхом пригнічення збоченого імунної відповіді. У зв'язку з цим використовують так звані цитостатики (азатіоприн, имуран, хлорбутин), препарати золота (крізанол), сульфасалазин. Останній препарат є комбінованим, і крім пригнічувала впливу на імунітет має протимікробну дію, знімає запалення в кишечнику. Сульфасалазин при ревматоїдному артриті, як і інші базисні препарати, приймається з самого початку захворювання тривалим курсом в рекомендованих дозах.
При ревматоїдному артриті крім суглобів можуть страждати і інші органи, в основі своїй мають сполучну тканину. Залежно від залучення того чи іншого органу в патологічний процес можуть призначатися специфічні засоби. При ураженні клапанів із серцевою недостатністю можуть призначатися сердечніше глікозиди (дігоксин, корглікон), мілдронат, рибоксин. При захворюванні печінки показаний карсил, есенціале, при залученні шлунка і кишечника - омез, квамател, фестал, мезим. Всі кошти призначаються тільки лікарем і суворо за показаннями. Дозування, тривалість і кратність введення цих ліків відображаються при ревматоїдному артриті в історії хвороби, яка є основним медичним документом.
ЛФК та масаж
Масаж і фізпроцедури при ревматоїдному артриті доповнюють ефект медикаментозного лікування і сприяють не тільки усунення запалення в суглобах, але і зміцненню м'язів, поліпшенню кровопостачання внутрішніх органів. На тлі щадного масажу застосовують амплипульс, фонофорез з гідрокортизоном, парафін і озокерит. Правда, всі ці заходи категорично протипоказані при активному загострився процесі. Набагато ефективніше при даній патології лікувальна фізкультура. ЛФК при ревматоїдному артриті проводиться поетапно - в стаціонарі, потім вдома і в санаторії.
Запорука ефективності ЛФК - її регулярність. Протягом перших 2-3 днів тривалість вправ мінімальна (10 - 15 хв.) - за цей час пацієнта навчають правильному диханню і розслабленню м'язів. У наступні 15 днів тривалість гімнастики збільшується до півгодини. Створюються оптимальні навантаження на той чи інший суглоб з використанням спеціальних снарядів - скакалок, м'ячів, куль, палиць. Заключний період (останні 2-3 дня) призначений для закріплення ефекту від проведених вправ.
Лікувальна гімнастика при даному захворюванні - це не тільки вправи, але і лікування становищем. Таке лікування проводиться в активній фазі ревматоїдного артриту і передбачає правильну укладку пацієнта на високе ліжко з рівною твердою основою. Під п'яти підкладають спеціальний упор. В залежність від зони ураження (плечі, таз, коліна) під ці місця підкладають м'які валики або мішечки з просом.
дієта
Лікувальні заходи принесуть користь лише в тому випадку, якщо будуть проводитися на тлі збалансованого харчування. Дієта при ревматоїдному артриті повинна бути низькокалорійної. Адже великі калорії - це надмірна вага і додаткове навантаження на суглоб. У зв'язку з цим не рекомендований прийом білого хліба, картоплі, макаронів.
Також протипоказані продукти, які алергізують організм - яйця, цитрусові, мед, незбиране молоко. Варто відмовитися від солі, гострих приправ, жирної свинини, алкоголю. Ідеальне харчування - гречана або вівсяна каша, висівковий хліб, свіжі овочі і фрукти. З продуктів тваринного походження підійде риба або нежирне м'ясо, приготоване на пару. Прийом їжі при ревматоїдному артриті повинен бути дробовим - по 5-6 разів на день маленькими порціями.
Народні засоби
Крім традиційних терапевтичних методик здійснюють лікування ревматоїдного артриту народними засобами. Це лікування можна здійснювати в домашніх умовах засобами, подарованими нам природою. Наведемо деякі рецепти, найбільш ефективні в лікуванні даного захворювання:
- Настояти рівні кількості листя кропиви дводомної, берези, і трави фіалки триколірної. Півсклянки настою приймати двічі в день.
- Приготувати настойку з червоної конюшини. Для цього в пляшку 0,5 л., Наполовину заповнену конюшиною, залити горілкою. Настоювати 10 днів, після чого процідити і обробляти уражені суглоби.
- Рівні кількості (50 р) камфори і гірчичного порошку розчинити в 100 мл. спирту. До отриманої суміші додати яєчний білок, втирати в уражені суглоби.
- Розплавити і нагріти до 65 градусів парафін. Потім рівномірно наносити пензликом на уражену область так, щоб утворився шар до 1 см. Покрити поліетиленом і укутати хусткою на ніч.
При ревматоїдному артриті народні засоби ні в якій мірі не виключає застосування медикаментів, фізпроцедур і лікувальної гімнастики. Народна медицина всього лише доповнює офіційну.
прогноз
А чи можна зовсім вилікувати ревматоїдний артрит? Навряд чи. Раз проявивши, захворювання буде нагадувати про себе протягом усього життя пацієнта. Але це не привід для зневіри або паніки. Головне - своєчасне адекватне лікування, яке зведе до мі6німуму негативні прояви і ускладнення ревматоїдного артриту. Тому при перших же симптомах потрібно звернутися до терапевта, ревматолога, кардіолога. Саме ці фахівці знають, як лікувати ревматоїдний артрит, щоб пацієнт знову зажив повноцінним життям.
Хронічне системне аутоімунне захворювання сполучної тканини з прогресивним симетричним ерозивно-деструктивним ураженням суглобів (переважно периферичних) і характерними позасуглобовими проявами.
Ревматоїдний артрит - поширена форма запального захворювання суглобів, що вражає близько 1% населення (в Україні - 0,4%, в Європі і Північній Америці - 1-2%). З віком поширеність ревматоїдного артриту зростає. Щорічна захворюваність становить близько 2 випадків на 10 тис. Населення, хоча в різних регіонах вона коливається від 1 до 40. Захворювання може виникати в будь-якому віці, починаючи від 16 років, що називають ювенільний ревматоїдний артрит. Віковий пік дебюту хвороби припадає на п'яте десятиліття (для жінок - в середньому близько 41 року, для чоловіків - близько 45 років). Жінки хворіють на ревматоїдний артрит в 2-4 рази частіше, в середньому співвідношення жінок і чоловіків становить 3: 1. Ревматоїдний артрит реєструють у всіх регіонах світу без вираженого географічного або кліматичного впливу.
До сих пір не ідентифіковані конкретні етіологічні фактори, подібні антигену або інфекційного агента, що стали б первинної причиною ревматоїдного артриту. Розвиток захворювання обумовлено багатьма патогенетичними механізмами, взаємодіючими в генетично схильному до виникнення ревматоїдного артриту організмі. Хвороба може дебютувати:
- після травм,
- внаслідок стресів,
- на тлі інфекційних захворювань,
- після переохолодження,
- в період гормональної перебудови і т.д.
Однак це лише зовнішні чинники, які реалізують внутрішні глибинні механізми ревматоїдного артриту. Далі є доказів значення генетичної схильності до ревматоїдного артриту.
Генетичні чинники. Встановлено факт сімейної агрегації цього захворювання. У близьких родичів, хворих на ревматоїдний артрит, захворювання розвивається в 3-8% випадків, що в кілька разів вище, ніж в цілому по популяції. Відносний ризик розвитку ревматоїдного артриту у монозиготних близнюків в 12-62 рази вище, ніж у незв'язаних індивідів, а у дизиготних близнюків з розділеними лише наполовину генами ризик розвитку ревматоїдного артриту вище в 2-17 разів. Однак на відміну від класичних генетичних хвороб розвитку ревматоїдного артриту сприяють безліч різних генів і їх комбінацій, і у різних пацієнтів вони можуть відрізнятися. Крім того, деякі гени більше впливають на тяжкість ревматоїдного артриту, ніж на його виникнення. Головний комплекс гістосумісності - єдиний генетичний ділянку, послідовно пов'язаний з ревматоїдним артритом. Це великий генетичний регіон на короткому плечі 6-ї хромосоми. Освіта антитіл до цітруліносодержащему білку високоспеціфічен для ревматоїдного артриту. У зв'язку з цим нещодавно в клінічну практику з діагностичною метою впроваджений метод визначення таких антитіл, де антигенної субстанцією служить синтетичний циклічний цитрулінованого пептид. Вироблення антитіл до цітруліносодержащему білку в багатьох випадках передує початку хвороби, тому комбінування генетичного статусу та позитивності по антитіл до цитрулінованого білку розглядають як фактор високого ризику розвитку ревматоїдного артриту. Точні механізми реалізації ролі так званого РА-епітопи в розвитку захворювання до кінця не з'ясовані.
Вчені вважають, що генетичний внесок в етіологію ревматоїдного артриту відносно малий - в межах 15-30%.
Тригерна роль інфекції. Припущення про можливу роль інфекції як пускового механізму розвитку ревматоїдного артриту грунтується на тому, що багато мікроорганізмів беруть участь у виникненні подібних ревматоїдного артриту воспламенителей артропатий у людей або у тварин. Вірус імунодефіциту здатний індукувати у людини суглобовий патологію, а парвовирус обумовлює минущу артропатию, що має риси подібності з ревматоїдним артритом. Очевидний приклад - реактивні артрити, в розвитку яких доведена роль різних мікроорганізмів.
У хворих на ревматоїдний артрит досить часто виявляють патологічні титри антитіл до вірусу Епштейна-Барр. Однак до сих пір немає ніяких доказів взаємозв'язку між ревматоїдний артрит і будь-яким інфекційним агентом.
Теоретично не можна виключити, що ревматоїдний артрит обумовлений хронічною, поки не ідентифікованої інфекцією.
Про певну роль ендокринних та середовищних (соціально-економічних і сімейних) факторів свідчать нижче наведені:
- переважання в структурі захворювання жінок,
- різке зростання захворюваності чоловіків старше 60 років,
- ремісії хвороби під час вагітності,
- загострення хвороби після пологів,
- зниження захворюваності серед жінок, що вживають гормональні протизаплідні препарати,
- низька захворюваність серед розлучених чоловіків, незаміжніх жінок і жінок старше 45 років, які не мають дітей,
- подвоєння частоти захворюваності серед чоловіків з низьким доходом.
Таким чином, передбачається, що в організмі генетично сприйнятливому до хвороби, в результаті, порушень регуляції імунної відповіді затримується завершення гострого запального процесу в суглобах (клінічно явного або прихованого), обумовленого будь-яким з тригерних факторів (травма, інфекція, харчової антиген і т.д .). Так гостре запалення трансформується в хронічний, і надалі протікає по аутоімунному механізму на відміну від суб'єктів, які не піддаються ревматоїдного артриту, у яких гострий процес в умовах нормальної иммунорегуляции закінчується повним одужанням.
Основний патологічний процес при ревматоїдному артриті - руйнування суглобного хряща і субхондральної кістки ектопічної гиперплазований синовіальної тканиною. Ревматоїдний артрит розглядають як іммунозавісімое захворювання з аутоімунним компонентом. На користь цього свідчать:
- генетичний зв'язок з комплексом НbА;
- інфільтрація синовіальної оболонки імунокомпетентними клітинами;
- наявність в порожнині суглоба і циркулюючої крові;
- По-лімфоцітозавісімий механізм позасуглобових уражень;
- ефективність імуносупресивної терапії.
Встановлено визначальну роль Т-клітин у багатьох ключових точках патологічного процесу ураження суглобів. Так, формування в синовіальній оболонці складних лімфоїдних структур, які визначають деструктивну природу синовіту, протікає з обов'язковою участю Т-клітин з хелперной функцією. Всі сучасні гіпотези патогенезу ревматоїдного артриту сконцентровані навколо двох концепцій - Т-клітинно-цитокиновой і неімунний. Відповідно до першої з них, активізовані специфічнимантигеном Т-клітини відповідальні за формування клітинної кооперації, що складається з лімфоцитів, макрофагів, моноцитів, фібробластів, дендритних та інших клітин, внаслідок вироблення цітохінов, індукують розвиток пануса і контролюючих весь процес хронічного запалення в суглобі. Друга концепція передбачає центральну роль в деструкції суглобового хряща неімунних механізмів, а саме трансформованого, генетично зміненого сіновіоцітов, відповідального за пухлиноподібні зростання пануса і автономність цього процесу. Очевидно, мова йде про взаємодоповнюючі концепціях.
В цілому розвиток патологічного процесу може бути представлене в такий спосіб. Після потрапляння в суглоб якогось гіпотетичного екзогенного або ендогенного антигену він поглинається і обробляється макрофагами і дендритними клітинами, а потім його активні пептиди виводяться на поверхню цих клітин.
Фізіологічної гіперплазії тканини і проліферації лімфоцитів в процесі імунної відповіді зазвичай протидіє апоптоз - запрограмована смерть клітин, що запобігає надмірне накопичення клітинних популяцій. У ревматоидной синовіальній оболонці відбувається активне інгібування апоптозу, обумовлене надлишком антиапоптотических молекул, які виробляються сіновіоцітов і синовіальними лімфоцитами. Запальний процес протікає при безпосередній участі лейкоцитів, які мігрували в суглоб.
Згодом до ланцюга подій приєднується неоангіогенез, утворюється клон агресивних (з неконтрольованим розмноженням) сіновіоцітов, що призводить до формування паннуса з пухлиноподібними властивостями. Орієнтовно для освіти пануса потрібно кілька місяців. З практичної точки зору важливо підкреслити, що роль описаних складових патогенезу ревматоїдного синовіту в різні терміни захворювання не однакова: на ранніх стадіях ревматоїдного артриту основне значення має Т-клітинний макрофагальний механізм з цітокініческім каскадом, а на пізніх стадіях домінують автономні неімунні механізми за участю генотипів змінених сіновіоцітов. Звідси випливає висновок про необхідність застосування базисної терапії ревматоїдного артриту, дії спрямованого на придушення функціональної активності клітин, інтенсивно пролиферирующего, на ранніх стадіях процесу - до формування пануса, практично рефрактерного до впливів лікарських препаратів. Своєрідний латентний період, необхідний для формування клону пухлинних клітин, і є "терапевтичним вікном", в рамках якого повинна починатися базисна терапія ревматоїдного артриту, що дозволяє розраховувати на припинення патологічних подій на не інвазивні стадії.
Морфологічні зміни при артриті перш зачіпають синовіальну оболонку. Вона гіперплазована, набрякла, збільшені в обсязі пальцеподібні ворсинки збираються в множинні складки. Гістологічно в покривному і субсіновіальном шарах виявляють підвищену кількість макрофагоподобних і фібробластоподібних сіновіоцітов, кількість шарів клітин замість нормальних 2-3 збільшена до 10. Часто в ворсинках і тканинах, що межують з поверхнею суглоба, виявляють фолікулярні скупчення лімфоїдних клітин, які нагадують зародкові центри лімфатичних вузлів. Кількість нейтрофілів в синовіальній тканині, як правило, незначно; велика кількість цих клітин може свідчити про розвиток септичного артриту.
Для ревматоїдного артриту характерна надлишкова васкуляризация гиперплазированного субсіновіального шару за рахунок утворення нових судин. У стінках судин можна виявити ознаки продуктивного васкуліту, аж до утворення тромбів. На поверхні і в самій синовіальній оболонці виявляють фібрин. З прогресуванням захворювання синовіоцити і клітини запального ряду виявляють не тільки в поверхневих шарах синів, але і в суглобовому хрящі, що свідчить про формування пануса.
Гіпертрофовані ворсини, що складаються з судинної і фіброзної тканини і інфільтровані синовіоцити і клітини хронічного запалення, наповзають на прикордонний хрящ, поступово руйнуючи і заміщаючи його. Хрящ истончен, кількість хондроцитів в ньому зменшено. Досягнувши по краю суглобового хряща кісткової тканини, пануса вкорінюється і в ній, викликаючи появу характерних для ревматоїдного артриту крайових кісткових ерозій. У разі проникнення пануса через субхондральну пластинку субхондральної кістки відбувається її руйнування, що на рентгенограмах виглядає як кіста. Ерозії субхондральної кістки можуть бути обумовлені і структурами, за будовою нагадують ревматоїдний вузлик. На пізніх стадіях переважають фіброзно-склеротичні зміни. Заместивший хрящ паннус поступово трансформується в грубу фіброзну тканину, бідну клітинними елементами. Розростання фіброзної тканини спостерігають також по всьому периметру суглобової порожнини, в капсулі, прилеглих сухожильних піхвах і зв'язках. Це викликає різке обмеження рухливості суглобів, формування фіброзного анкілозу.
Ревматоїдні вузлики гістологічно складаються з макрофагів, що оточують некротичні ядро, розсіяних по колу лімфоцитів і плазматичних клітин, їх можна виявити в шкірі, під окістям, під внутрішньосуглобових тканинах і внутрішніх органах (всі три шари серця, легені та ін.). Ревматоїдні вузлики виникають, як правило, в місцях, що зазнають тиск. Звичайні місця їх локалізації - проксимальна третина розгинальній поверхні передпліччя (ліктьової кістки), зап'ястя, пальці верхніх кінцівок, область суглобів і вздовж сухожиль. Набагато рідше їх виявляють на п'ятковому сухожиллі, потилиці, в області дрібних суглобів стоп і колінних суглобів, Сідничних горбів і крижів. Ревматоїдні вузлики настільки специфічні для ревматоїдного артриту, що вони включені в діагностичні критерії.
В Україні прийнято використовувати робочу класифікацію ревматоїдного артриту, максимально наближену до Міжнародної класифікації хвороб 10-го перегляду. Основою клініко-імунологічної характеристикою є поділ на серопозитивний і серонегативний варіанти. Серопозитивним вважають ревматоїдний артрит, якщо в крові визначено класичний ІgМ в патологічному титрі. Оскільки вираженість рентгенологічних змін в різних суглобах зазвичай неоднакова, рентгенологічну стадію встановлюють по максимальному поразки будь-якого суглоба або групи суглобів. Для цього аналізують знімки кистей і стоп.
За результатами ультразвукового дослідження суглобів та морфологічного дослідження синовіальної оболонки можна встановити:
- морфологічну стадію артриту:
- гострий,
- підгострий,
- хронічний синовіт;
- продуктивно-дистрофічний процес;
- анкилозирование.
Клінічні прояви ревматоїдного артриту в разі типового перебігу захворювання досить характерні. В основному (70% випадків) захворювання починається повільно, з поступовим розгортанням клінічної симптоматики протягом декількох місяців або навіть років. Набагато рідше ревматоїдний артрит дебютує підгостро (15-20% хворих) або гостро (10-15%). В останньому випадку пацієнт нерідко може назвати конкретний день початку захворювання, при цьому поліартікулярний процес з високим ступенем клінічної та лабораторної активності розвивається протягом декількох тижнів (зазвичай в межах 1 місяця).
Суглобовий синдром характеризується наявністю ранкової скутості тривалістю більше 30 хвилин, постійної спонтанної болем в суглобах, що посилюється при будь-яких рухах, з максимумом в другій половині ночі і вранці. На початку захворювання біль може виникати тільки під час руху.
Ранкова скутість - неспецифічний, але дуже характерний для ревматоїдного артриту симптом, лише для невеликого числа хворих вона не характерна. Ранкова скутість виникає через накопичення запальної рідини в ураженому суглобі і періартикулярних тканинах, протягом дня вона слабшає, ймовірно, внаслідок поліпшення лімфатичного і венозного відтоку, пов'язаного з функціональною активністю суглобів. Зазначену добову періодичність скутості пов'язують з ритмом вироблення кортикостероїдних гормонів з піком у другій половині дня.
Виразність і тривалість скутості корелює з активністю запального процесу. Класичним вважають початок артриту у запястно-фалангових і проксимальних міжфалангових суглобах II і III пальців кистей. Як правило, симптоматика в дрібних суглобах кистей за часом випереджає залучення до процесу плюс-фаланговий суглобів. У незначної частини (25%) хворих досить тривалий час ревматоїдний артрит може протікати як олігоартріт із запаленням двох-чотирьох, як правило, великих або середніх суглобів і дуже рідко - як моноартріт.
При олигоартрите частіше уражаються колінні, променезап'ясткові або ліктьові суглоби, на початку захворювання у осіб похилого віку - плечові. При цьому зазвичай зберігається характерна для ревматоїдного артриту білатеральні, хоча повна симетричність вираженості запального процесу не обов'язкова.
У деяких хворих з початком захворювання за типом моно- або олигоартрита першими уражаються суглоби, які раніше піддавалися травм (спортивним або побутовим) або захворювань (остеоартрозу і т.д.). Об'єктивно відзначають припухлість уражених суглобів, яка може бути наслідком запалення сухожильних піхв, що проходять по поверхні суглоба, особливо на руках, теносіновіт згиначів і розгиначів пальців верхніх кінцівок - часте явище при ревматоїдному артриті, хоча діагностика їх вчасно утруднена через загальне набряку періартикулярних тканин. Як правило, їх виявляють з припухлістю вздовж сухожиль на тильній або долонній поверхні кисті і в області лучезапястного суглоба, іноді за крепітацією при русі пальців. Припухлість проксимальних міжфалангових суглобів надає пальцях веретеноподібної форми. Поразка плюс-фаланговий суглобів супроводжується припуханням і розширенням переднього відділу стопи. Діапазон рухів в суглобах обмежується як внаслідок синовіту, так і з-за поразки сухожильних піхв. При пальпації визначають болючість суглобів і місцеве підвищення температури. Характерні позитивні симптоми поперечного стиснення кисті, стопи і лучезапястного суглоба. При значній кількості ексудату ймовірна флуктуація.
Діагностично важлива клінічна особливість: колір шкіри над ураженими суглобами не змінюється. Перш за все, це стосується великих і середніх суглобів; над проксимальними міжфалангових суглобами пальців верхніх кінцівок, рідше - при високій активності синовіту можлива незначна гіперемія. Яскраве почервоніння шкіри практично виключає ревматоїдний артрит.
Залучення до процесу функціонально найважливіших дрібних суглобів кистей досить швидко призводить до порушення працездатності, зменшення сили кистей, утруднення стискання пальців в кулак і виконання повсякденних побутових процедур. Характерні також підвищена стомлюваність і загальну слабкість, які в деяких випадках можуть навіть домінувати в скаргах пацієнта, на кілька тижнів або місяців випереджати розвиток клінічно явного суглобового синдрому. Уже в дебюті ревматоїдного артриту температура тіла може підвищуватися до субфебрильних цифр. При гострому початку захворювання можлива висока лихоманка. У осіб похилого віку суглобовий синдром часто супроводжується болем у м'язах. Закономірно, що в разі надмірної і високої активності процесу хворі втрачають масу тіла, скаржаться на зниження апетиту, підвищену пітливість. Характер подальшого перебігу процесу варіабельний.
У типових випадках не спостерігають ремісій, в патологічний процес залучаються всі нові суглобові зони з наростанням функціональних розладів. Рідше захворювання протікає хвилеподібно, з періодами тимчасового загасання і загострення клінічної симптоматики. У незначної кількості хворих артрит протягом багатьох місяців і років може обмежуватися ураженням невеликої кількості суглобів і мізерними клінічними проявами. Подальший хід подій визначається переважно вчасно розпочатої ефективною терапією.
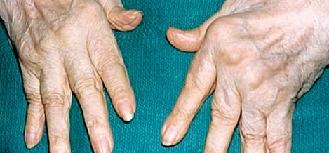
Розгорнута клінічна картина ревматоїдного артриту характеризується симетричним ураженням великої кількості дрібних і великих суглобів з порушенням їх функції. Обмеження рухливості суглобів збільшується внаслідок атрофії м'язів, досить швидко розвивається поблизу запалених суглобів, особливо помітна вона на кистях і стегнах. На цій стадії виявляють типові деформації кистей і стоп.
На кистях:
- ульнарная девіація - відхилення пальців в латеральну сторону з підвивихи в п'ястно-фалангових суглобах (цю форму кисті іноді називають плавником моржа);
- деформація пальців типу гудзикової петельки (по аналогії з вигином пальця під час проштовхування гудзики в петельку) - згинальна контрактура проксимального міжфалангового суглоба та разгибательная контрактура дистального міжфалангового суглоба;
- деформація пальців типу лебединою шиї - згинальні контрактури п'ястно-фалангового, дистального міжфалангового суглобів і разгибательная контрактура проксимального міжфалангового суглоба.
Відхилення пальців в ліктьову сторону посилюється підвивихи в променезап'ястковому (точніше - дистальному лучелоктевой) суглобі із зсувом кісток зап'ястя вниз і посиленням ульнарной девіації всієї кисті. Зазначені деформації разом з атрофією міжкісткових м'язів з'єднані поняттям ревматоїдна кисть. Можливі також згинальні контрактури в усіх суглобах пальця. Рідше трапляється х-подібна деформація великого пальця. Ці деформації - сумарний результат трьох взаємозалежних патологічних процесів:
- руйнування і порушення конгруентності суглобових поверхонь;
- хронічного ексудативного синовіту з розтягуванням капсули суглоба і ослабленням зв'язкового апарату;
- теносиновита, заканчівающігося формуванням спайок, укороченням сухожиль і зісковзуванням їх зі зміною осі м'язової фракції.
При цьому м'язово-сухожильний компонент має визначальне значення, оскільки контрактури і підвивихи утворюються і в суглобах з нормальною суглобової поверхнею. Іноді наслідком теносиновита стає розрив сухожиль.
Вальгусна деформація в підтаранний суглобі призводить до сплощення поздовжнього склепіння і формування плоскої стопи. Внаслідок запалення плюс-фаланговий суглобів і відповідних сухожильних піхв в цих суглобах розвиваються підвивихи і відхилення пальців в латеральний бік, а також молотоподобная деформація пальців. Найчастіше вражаються суглоби II-V пальців, хоча і палець через ураження сухожиль також відхиляється назовні. Сукупність цих змін називається ревматоидной стопою. При ходьбі внаслідок постійного тиску маси тіла на плюс-фаланговий суглоби і розтягнення капсули проксимальная фаланга зміщується в бік стопи, а амортизуючі подушки, що лежать під суглобами і складаються з фіброзної і жирової тканини, переміщаються вперед. Зрештою, все навантаження припадає на незахищені головки плеснових кісток, виникає інтенсивний біль, яку хворі порівнюють з відчуттями при ходьбі по гострому камінню. На підошовної поверхні формуються омозолелости (натоптиші) або виразки. До процесу можуть бути залучені будь-які синовіальні суглоби, до казуїстичних випадків запалення персні-черпаловидного суглоба гортані з розвитком дисфагії і сиплости голосу. Орієнтовно частота ураження різних суглобів при ревматоїдному артриті така:
- п'ястно-фалангових - 90-95%,
- променевозап'ястні і зап'ястні - 80-90%,
- проксимальні міжфалангові - 70-90%,
- плюс-фаланговий - 60-90%,
- колінні - 60-80%,
- надп'яткової-гомілкові - 50-70%,
- ліктьові і плечові - 50-60%,
- тазостегнові і суглоби шийного відділу хребта - 40-50%,
- скронево-нижньощелепних - 20-30%.
При ревматоїдному артриті практично ніколи не уражаються дистальні міжфалангові суглоби, крижово-клубові зчленування і суглоби грудо-поперекового відділу хребта, в зв'язку з чим їх можна назвати суглобами виключення ревматоїдного артриту.
У деяких хворих з багаторічним ревматоїдний артрит на рентгенограмах можна виявити ерозії в дистальних міжфалангових суглобах кистей, хоча об'єктивних ознак синовіту такої локалізації у них, як правило, немає. Доцільність виділення суглобів, які практично не уражаються на ревматоїдний артрит, визначається диференційно-діагностичними завданнями.
При ревматоїдному артриті характерно прогресивне посилення болю при підйомі рук через сторони вгору і обмеження відведення передпліччя в сторону при зігнутому на 90 ° і притиснуті до тулуба ліктьового суглобу. Біль і значне обмеження рухливості можуть викликати ураження не тільки власне для лопатки плечового суглоба, але і інших структур плечового пояса - надплечово-ключичного суглоба, піхви сухожилля двоголового м'яза, поднадплечовой сумки, м'язи. На пізніх стадіях можливий підвивих головки плечової кістки спереду. Поразка гомілковостопного суглоба на ранніх етапах ревматоїдного артриту нехарактерне, людина не перемагає воно клінічно і на пізніх стадіях. Больовий синдром зазвичай помірний, можлива припухлість в області щиколоток. Колінні суглоби рано і часто залучаються до патологічного процесу. При огляді, згладжена контурів суглоба навколо надколінника, місцеве підвищення температури в порівнянні з шкірою стегна або гомілки.
У разі значної кількості випоту його визначають при бічній пальпації надколінного завороту синовіальної оболонки або викликають симптом балотування надколінка. Якщо рідини не дуже багато, для провокування цього симптому потрібно однією рукою натиснути в наколінного ділянці зверху вниз, виганяючи рідина з надколінного синовиального завороту під коліном.
При синовите колінного суглоба в напівзігнутому положенні зменшується внутрішньосуглобове тиск і полегшується біль, внаслідок чого можуть розвиватися згинальні контрактури. Через хронічне підвищення внутрішньосуглобового тиску і звуження суглобової щілини внаслідок руйнування хряща відбувається розтягнення і ослаблення зв'язкового апарату, що призводить до біомеханічної нестабільності колійного суглоба. В колінних суглобах частіше і раніше, ніж в інших суглобах, розвивається вторинний остеоартроз.
Як лікувати ревматоїдний артрит?
мета лікування ревматоїдного артриту - досягнення повної клініко-рентгенологічної ремісії, проте цього вдається домогтися лише у деяких хворих. Тому лікування спрямоване на зменшення болю, пригнічення запалення, збереження функції суглобів, забезпечення нормальної життєдіяльності.
Центральною проблемою стає досягнення контролю над запальним процесом, від адекватності якого залежить уповільнення швидкості деструкції суглобів і збереження функціональних можливостей опорно-рухового апарату. Провідну роль в цьому зіграла базисна терапія, спрямована на:
- гальмування функціональної активності клітин учасників запалення,
- зниження вироблення цитокінів,
- блокаду біологічної дії,
- зменшення продукування деструктивних ферментів.
Без ефективної базисної терапії патологічний процес буде фактично некерований, протікати природним ходом. Однак на різних етапах захворювання потрібно застосовувати і інші медикаментозні і немедикаментозні методи.
Основні компоненти комплексного лікування хворих на ревматоїдний артрит такі:
- медикаментозне лікування:
- системне
- нестероїдні протизапальні препарати (НПЗП),
- базисні (модифікують перебіг хвороби) препарати,
- глюкокортикоїди;
- місцеве
- внутрішньосуглобові і навколосуглобових ін'єкції пролонгованих глюкокортикоїдів,
- мазі, креми і гелі, що містять нестероїдні протизапальні засоби,
- компреси на основі диметилсульфоксида (ДМСО);
- системне
- еферентні методи;
- фізіотерапевтичне лікування;
- хірургічне лікування;
- фізичний вплив (ЛФК);
- психологічна і медико-соціальна реабілітація;
- санаторно-курортне лікування.
Обов'язкова умова хороших віддалених результатів медикаментозної терапії та зменшення потреби в інших компонентах лікування - раннє встановлення діагнозу. Після первинного обстеження визначають ступінь активності запального і оцінюють прогноз перебігу захворювання. Від ступеня активності та прогнозу залежать базисна терапія і вирішення питання про необхідність призначення і методи застосування (локально або системно) глюкокортикоїдів, проте алгоритм дій однаковий практично для всіх пацієнтів.
Перший і дуже важливий крок в лікуванні - бесіди з пацієнтом. Хворому слід пояснити особливості і наслідки цього захворювання, хронічний характер його перебігу і необхідність тривалого безперервного прийому препаратів. Хворий повинен розуміти мету і тактику медикаментозної терапії і усвідомити три ключових моменти:
- НПЗП лише полегшують симптоми захворювання, однак не впливають на руйнування суглобів;
- тільки за допомогою базисних препаратів можна зупинити або сповільнити розвиток запального процесу в суглобах і порушення їх функції і тим самим знизити потребу у вживанні НПЗП і глюкокортикоїдів;
- призначення глюкокортикоїдів - вимушена і частини тимчасовий захід, а користь від застосування малих доз цих препаратів значно перевершує можливі несприятливі ефекти.
Основним компонентом медикаментозного лікування, що впливає на перебіг та наслідки захворювання, вважають базисні препарати. Базисні препарати призначають не пізніше ніж через 3 місяці від моменту розвитку симптоматики, що пов'язано з особливостями патогенезу ранніх і пізніх стадій захворювання. У дебюті ревматоїдного артриту важливо спочатку застосовувати препарати з швидким початком клінічного дії (метотрексат, лефлуномід). У разі агресивного перебігу захворювання можна застосовувати комбіновану базисну терапію.
Базисні засоби дозволяють керувати ходом ревматоїдного артриту, але не лікують хворобу. Тому при досягненні контролю над активністю захворювання препарати слід приймати в підтримуючих дозах невизначено тривалий час. Переривання базисної терапії може викликати загострення ревматоїдного артриту, а повторне призначення того ж препарату, як правило, безуспішно. Для досягнення позитивного лікувального результату терапевтичний режим змінюють - призначають інший базисний препарат або додають до колишнього новий. Потреба в заміні базисних препаратів пов'язана з тим, що більш ніж у половини пацієнтів препарат, спочатку добре діє, втрачає ефективність в період від 2 до 5 років.
Інші лікарські засоби (НПЗП і глюкокортикоїди) призначають переважно з симптоматичною метою - для усунення болю, набряку, скутості та інших проявів запалення. Місцеве введення пролонгованих глюкокортикоїдів показано для придушення процесу в найбільш гарячих суглобах. Якщо у пацієнта захворювання протікає по типу моно- або олигоартрита, локальна ін'єкційна терапія деякий час може відігравати провідну роль. У разі високої активності ревматоїдного артриту на старті лікування можна застосовувати глюкокортикоїдний "місток" - призначають преднізолон в малих дозах на період очікування розвитку ефекту базисної терапії (2-3 міс.), А потім поступово скасовують його.
Для контролю ефективності базисної терапії потрібно періодично оцінювати активність захворювання за клінічними та лабораторними результатами (ШОЕ, С-реактивний протеїн). Для контролю можливих токсичних ефектів препаратів проводять також інші дослідження. Якщо після 3 місяців вживання базисного препарату в повній терапевтичній дозі зниження активності захворювання не спостерігають, базисну терапію слід змінити. Повна відсутність ефекту стає показанням до призначення нового базисного препарату або комбінування таких. У разі часткового, але недостатньої відповіді на терапію попереднього базисного засоби, слід додати новий. Пацієнтам з тяжким перебігом ревматоїдного артриту може знадобитися планове призначення глюкокортикоїдів або тимчасове збільшення їх дози. Важливий критерій ефективності лікування - відсутність прогресування рентгенологічних змін в суглобах.
З якими захворюваннями може бути пов'язано
Морфологічна картина ревматоїдного васкуліту, зазвичай вражає артеріальні судини різного калібру, малоспеціфічна. В уражених судинах можна спостерігати фрагментацію еластичних мембран, інфільтрацію судинної стінки клітинами лейкоцитную ряду і фібриноїдний некроз. Можлива повна оклюзія судин дрібного калібру. При біопсії м'язів, особливо прилеглих до запалених суглобів, виявляють ознаки васкуліту і міозиту. В інших органах і тканинах також можливі дистрофічні і запальні зміни:
- в нирках - ознаки виявляють або,;
- виявлення в змінених м'язах і внутрішніх органах депозитів імуноглобулінів і фібрину дає підстави припускати наявність іммунокомплексов і характер їх ураження;
- порівняно часто, особливо на пізніх стадіях захворювання, в стінці судин, шлунково-кишкового тракту, міокарді, нирках, печінці відкладення амілоїдних мас.
Системні прояви ревматоїдного артриту зазвичай спостерігають при сіро позитивному його варіанті. Вони свідчать про більш важкому перебігу захворювання, гірший прогноз. Найчастіше серед позасуглобових проявів ревматоїдного артриту виявляють ревматоїдні вузлики (близько 25% хворих), реґіонарну або генералізовану лімфаденопатія (25-30% хворих) і аміотрофією / міозити.
ревматоїдні вузлики виникають, як правило, в місцях, що зазнають тиск. Звичайні місця їх локалізації - проксимальна третина розгинальній поверхні передпліччя (ліктьової кістки), зап'ястя, пальці верхніх кінцівок, область суглобів і вздовж сухожиль. Набагато рідше їх виявляють на п'ятковому сухожиллі, потилиці, в області дрібних суглобів стоп і колінних суглобів, сідничних горбів і крижів. також супроводжує активний ревматоїдний артрит і може поєднуватися з такими загальними проявами, як лихоманка і зменшення маси тіла. Найчастіше збільшуються регіонарні лімфатичні вузли на шляхах відтоку лімфи від запалених суглобів. Ступінь їх збільшення зазвичай незначна, вони безболісні і не спаяні з навколишніми тканинами. Генералізована лімфаденопатія трапляється рідко і вимагає диференціальної діагностики з лімфоми. Спектр інших системних проявів ревматоїдного артриту досить широкий і включає ревматоїдний васкуліт, ураження легень, серця, нирок, периферичної нервової системи, очей, екзокринних залоз, шкіри, шлунково-кишкового тракту.
Ревматоїдний артрит - це системне захворювання невідомої етіології з поширеним ураженням сполучної тканини, переважно в суглобах, з ерозивно змінами в них, з хронічним, часто рецидивуючим і прогресуючим перебігом. Пусковим механізмом може бути інфекційне вогнище, застуда, травма.
Патологічний процес призводить до повного руйнування суглобових тканин, до грубих деформацій і розвитку анкилозов, що призводить до втрати функцій суглобів і до інвалідності.
У важких випадках можуть страждати і внутрішні органи (серце, нирки, легені, кровоносні судини, м'язи та ін.), Що значно погіршує прогноз при ревматоїдному артриті. Симптоми, діагностику та методи лікування якого ми детально розберемо в цій статті.
Статистика
Поширеність ревматоїдного артриту серед дорослого населення різних кліматично-географічних зон складає в середньому 0,6 - 1,3%. Щорічна захворюваність за останнє десятиліття зберігається на рівні - 0,02%.
Відзначено наростання ревматоїдного артриту з віком, хворіють частіше жінки, ніж чоловіки. Серед осіб молодше 35 років поширеність захворювання становить 0,38%, у віці 55 років і старше - 1,4%. Висока частота недуги виявлена у родичів хворих першого ступеня споріднення (3,5%), особливо у осіб жіночої статі (5,1%).
Що це таке: причини виникнення
Чому виникає ревматоїдний артрит, і що це таке? Артрит ревматоїдний відноситься до аутоімунних захворювань, тобто захворювань, які виникають при порушенні нормальної роботи імунної системи. Як і для більшості аутоімунних патологій, точна причина захворювання не визначена.
Вважається, що провокуючими факторами для виникнення захворювання є:
- генетична схильність - у близьких родичів пацієнтів з ревматоїдним артритом це захворювання розвивається набагато частіше.
- Інфекції - часто артрит виникає після перенесеної, герпетичної інфекції, гепатиту В, паротиту.
- Несприятливі фактори зовнішнього і внутрішнього середовища - переохолодження, вплив отруйних продуктів, в тому числі і професійні шкідливості, стреси, а також вагітність, годування грудьми,.
Під впливом цих факторів клітини імунної системи починають атаку на клітини оболонки суглоба, що викликає в них запалення. В результаті цього процесу суглоби опухають, стають теплими і болючими при торканні. Клітини імунної системи викликають також ураження кровоносних судин, що пояснює так звані позасуглобні симптоми ревматоїдного артриту.
Ювенільний ревматоїдний артрит
Ювенільний ревматоїдний артрит (ювенільний ревматоїдний артрит) являє собою запальне захворювання суглобів, воно характеризується прогресуючим перебігом з досить швидким залученням в процес внутрішніх органів. На 100 000 дітей ця хвороба зустрічається в 5-15 чоловік.
Виникає недуга у дітей до 16 років і може тривати довгі роки. Поява захворювання може бути результатом різних впливів - вірусні та бактеріальні впливу, охолодження, лікарські засоби, Підвищена чутливість до деяких факторів зовнішнього середовища і багатьох інших.

перші ознаки
Ревматоїдний артрит може починатися гостро і підгостро, причому останній варіант дебюту спостерігається в більшості випадків.
Перші ознаки РА:
- хронічна втома;
- постійна м'язова слабкість;
- зниження ваги;
- появи болю в м'язах без видимих причин;
- раптові і безпричинні скачки температури до субфебрильного рівня (37-38ºС);
- підвищена пітливість.
Як правило, такі прояви хвороби залишаються без уваги, далі розвивається суглобовий синдром і позасуглобні прояви хвороби.
Симптоми ревматоїдного артриту: ураження суглобів
У разі ревматоїдного артриту при вивченні скарг хворого особлива увага звертається на такі симптоми:
- Болі в суглобах, їх характер (ниючі, гризуть), інтенсивність (сильні, помірні, слабкі), тривалість (періодичні, постійні), зв'язок з рухом;
- Ранкову скутість в суглобах, її тривалість;
- Зовнішній вигляд суглобів (набряклість, почервоніння, деформації);
- Стійке обмеження рухливості суглобів.
У хворого на ревматоїдний артрит також можна відзначити наявність інших симптомів:
- Гіперемію шкіри над запаленими суглобами;
- Атрофію прилеглих м'язів;
- При підвивихах в проксимальних міжфалангових суглобах кисть має вигляд «лебединою шиї», при підвивихах в п'ястно-фалангових суглобах - "ласти моржа».
При пальпації можна виявити: підвищення шкірної температури над поверхнею суглобів; хворобливість уражених суглобів; симптом «бічного стиснення»; атрофію м'язів і ущільнення шкіри; підшкірні освіти в області суглобів частіше ліктьових, так звані ревматоїдні вузлики; симптом балотування надколінка для визначення наявності рідини в колінному суглобі.
Залежно від клінічних та лабораторних даних, існує 3 ступеня загострення РА:
- Низька (біль в суглобах оцінюється пацієнтом не більше 3 балів за 10-бальною шкалою, ранкова скутість триває 30-60 хвилин, ШОЕ 15-30 мм / год, СРБ - 2 плюса);
- Середня (біль - 4-6 балів, скутість в суглобах до 12 годин після сну, ШОЕ - 30-45 мм / год, СРБ - 3 плюса);
- Висока (біль - 6-10 балів, скутість спостерігається протягом усього дня, ШОЕ - більше 45 мм / год, СРБ - 4 плюса).
При РА, в першу чергу, страждають периферичні суглоби, але не можна забувати про те, що це системне захворювання, і в патологічний процес можуть втягуватися будь-які органи і тканини, де присутній сполучна тканина.

Позасуглобових симптоми при ревматоїдному артриті
Розвиток позасуглобових (системних) проявів більш характерно для серопозитивной форми ревматоїдного артриту важкого тривалого перебігу.
- поразка мускулатури проявляється атрофією, зниженням м'язової сили і тонусу, вогнищевим миозитом.
- Поразка шкіри проявляється сухістю, витончення шкірних покривів, підшкірними крововиливами та ДРІБНОВОГНИЩЕВИМ некрозами.
- Порушення кровопостачання нігтьових пластин веде до їх ламкості, смугастість і дегенерації.
- Наявність ревматоїдних вузликів - підшкірно розташовані сполучнотканинні вузлики діаметром 0,5-2 см. Характерна округла форма, щільна консистенція, рухливість, безболісність, рідше - нерухомість внаслідок спаяності з апоневрозом.
Наявність ревматоїдного васкуліту, який зустрічається в 10-20% випадків.
Найбільш важким перебігом ревматоїдного артриту відрізняються форми, що протікають з лимфоаденопатией, ураженням шлунково-кишкового тракту (енетрітамі, амілоїдозом слизової прямої кишки), нервової системи (нейропатией, поліневритом, функціональними вегетативними порушеннями), залученням органів дихання (, дифузний фіброз, пневмоніт, фіброзуючий альвеоліт, бронхіоліт) , нирок (гломерулонефрит, амілоїдоз), очей.
З боку магістральних судин і серця при ревматоїдному артриті можуть виникати ендокардит, перикардит, міокардит, артеріїт коронарних судин, гранулематозний аортит.
ускладнення
- патології серцево-судинної системи;
- дисфункція нервової системи;
- хвороби крові;
- ураження дихальної системи;
- захворювання нирок;
- ураження суглобів і опорно-рухової системи;
- ураження шкірних покривів;
- захворювання очей;
- дисфункція шлунково-кишкового тракту;
- психічні порушення;
- інші патології.

Як відрізнити РА від інших хвороб?
На відміну від ревматизму, при ревматоїдному артриті запалення має стійкий характер - біль і набряк суглобів може тривати роками. Від артрозу відрізняється даний вид артриту тим, що біль не збільшується від навантаження, а навпаки, зменшується після активних рухів.
діагностика
Критерії діагностики ревматоїдного артриту Американської ревматологічний асоціації (1987). Наявність принаймні 4 з наступних ознак може говорити про наявність захворювання:
- ранкова скутість більше 1 години;
- артрит 3 і більше суглобів;
- артрит суглобів кистей;
- симетричний артрит;
- ревматоїдні вузлики;
- позитивний ревматоїдний фактор;
- рентгенологічні зміни.
Показує наявність запалення в організмі: поява особливих білків запалення - серомукоида, С-реактивного білка, а також ревматоїдного фактора.
Постановка діагнозу ревматоїдного артриту можлива тільки при оцінці всієї сукупності симптомів, рентгенологічних ознак і результатів лабораторної діагностики. При позитивному результаті призначається лікування.
Лікування ревматоїдного артриту
У разі точної діагностики ревматоїдного артриту, системне лікування передбачає використання певних груп препаратів:
- базисні препарати;
- гормональні речовини (глюкокортикоїди);
- біологічні агенти.
На сучасному етапі розвитку медицини, при лікуванні ревматоїдного артриту ставлять такі цілі:
- зменшення, а по можливості, усунення симптомів захворювання,
- запобігання руйнування тканин суглоба, порушення його функцій, розвитку деформацій і зрощень (анкилозов),
- досягнення стійкого і тривалого поліпшення стану хворих,
- збільшення терміну життя,
- поліпшення якісних показників життя.
Лікування складається з комплексу методів медикаментозної терапії, фізіотерапії, лікувального харчування, хірургічного лікування, Санаторно-курортного лікування і подальшої реабілітації.
Нестероїдні протизапальні препарати
Ця група препаратів не входить в базову терапію ревматоїдного артриту, оскільки не впливає на деструктивний процес в суглобах. Проте, препарати з цієї групи призначаються з метою зменшити больовий синдром і усунути скутість
в суглобах.
Найчастіше застосовують:
- диклофенак;
- ібупрофен;
- німесіл;
- мовилося;
- індометацин;
Призначаються в період загострення болю і вираженою скутості. З обережністю призначаються пацієнтам з гастритами.
базисні препарати
У комбінації з гормонами сприяють зниженню активності ревматоїдного артриту. Найбільш поширеними препаратами для лікування в даний час є:
- препарати золота;
- лефлуномид;
- пеницилламин;
- сульфасалазин.
Є також кошти резерву: циклофосфан, азатіоприн, циклоспорин - вони використовуються тоді, коли основні препарати не дали бажаного ефекту.
біологічні засоби
Моноклональні антитіла до деяких цитокінів забезпечують нейтралізацію фактора некрозу пухлин, який в разі ревматоїдного артриту провокує ураження власних тканин.
Також є дослідження, які пропонують використовувати в якості лікування ревматоїдного артриту регулятори диференціювання лімфоцитів. Це дозволить уникнути пошкодження синовіальних оболонок Т-лімфоцитами, які невірно «направляються» в суглоби імунітетом.
глюкокортикоїди
Це гормональні препарати:
- преднізолон;
- дексаметазон;
- метилпреднизолон;
- тріамцінолол;
Призначаються як при наявності системних проявів захворювання, так і при їх відсутності. Сьогодні в лікуванні ревматоїдного артриту практикують лікування і малими, і великими дозами гормонів (пульс-терапія). Кортикостероїди відмінно усувають больовий синдром.
Метотрексат при ревматоїдному артриті
Згідно відгуками, метотрексат при ревматоїдному артриті активно призначають в Росії і країнах Європи. Це препарат, який пригнічує клітини імунної системи, перешкоджає виникненню запальних процесів в суглобах і збільшенню перебігу захворювання. Зараз він застосовується дуже широко.
Препарат має кілька побічних ефектів, Тому застосовується під пильним контролем лікаря, під час курсу лікування пацієнт регулярно повинен здавати аналізи крові. Незважаючи на це, метотрексат при ревматоїдному артриті - найбільш доцільне рішення, в деяких випадках він просто незамінний.
Ціна препарату варіюється в залежності від форми випуску в діапазоні від 200 до 1000 рублів.

фізіотерапія
Тільки після того, як буде знята гостра форма хвороби, аналізи крові і температура нормалізуються - можна застосовувати масаж і інші методи фізіотерапії при ревматоїдному артриті. Справа в тому, що физиолечение надає стимулюючу дію і може посилити запальний процес.
Дані методи покращують кровопостачання суглобів, збільшують їх рухливість, зменшують деформацію. Застосовуються фонофорез, діатермія, УВЧ, озокерит і парафін, інфрачервоне опромінення, лікувальні грязі, бальнеолікування на курортах. Детально на цих методах ми зупинятися не будемо.
операція
Хірургічна операція може виправити становище зі здоров'ям на відносно ранніх стадіях хвороби, якщо один великий суглоб (коліна або зап'ястя) постійно запалюється. Під час такої операції (синовектомією) видаляється синовіальна оболонка суглоба, в результаті чого настає довгострокове полегшення симптомів.
Операцію по протезуванню суглоба проводять для пацієнтів з більш тяжким ступенем пошкодження суглобів. Найуспішнішими є операції на стегнах і колінах.
Хірургічне втручання переслідує такі цілі:
- полегшити біль
- відкоригувати деформації
- поліпшити функціональний стан суглобів.
Ревматоїдний артрит - перш за все, медична проблема. Тому хірургічна операція призначається тим, хто знаходиться під наглядом досвідченого ревматолога або лікаря.
живлення
Правилами дієти полягають в наступному:
- включення достатньої кількості фруктів і овочів;
- зниження навантаження на нирки, печінку і шлунок;
- виключення продуктів, що викликають алергію;
- заміна м'яса молочними і рослинними продуктами;
- вживання продуктів з підвищеним вмістом кальцію;
- відмова від їжі, що викликає надмірна вага.

Ревматоїдний артрит лікування народними засобами
Лікування народними засобами передбачає застосування лікарських рослин, які мають знеболюючими і протизапальними властивостями.
- Для полегшення болю при ревматоїдних артритах слід взяти порівну квіти бузини, корінь петрушки, лист кропиви дводомної і кору верби. Все подрібнити, а потім 1-ну столову ложку збору заварити 1-им склянкою окропу, після чого кип'ятити 5-7 хвилин на слабкому вогні, після охолодити і процідити. Приймати дві склянки відвару, вранці і ввечері.
- Зібрані під час цвітіння каштана квітки заливаються якісної горілкою (на дві частини квіток потрібно взяти одну частину горілки). Суміш настоюється два тижні в темному місці, проціджують і після цього настоянка готова до вживання. Приймати настоянку потрібно по 5 крапель тричі на день за годину до їжі.
- У ста грамах спирту розчиняється 50 грамів камфорного масла і додається 50 грамів гірчичного порошку. Окремо збивається білок від двох яєць і додається в суміш. Отримана мазь втирається в уражений суглоб і добре знімає больові симптоми.
- Зняти біль в суглобах допоможе лопух. Його можна використовувати у вигляді настоянок. Подрібнюємо на м'ясорубці листя рослини і заливаємо горілкою (на 500 г. листя 500 мл горілки). Суміш збовтувати і ставимо в холодильник. На ніч прикладаємо рясно намочену в цьому розчині марлю до хворого місця. Біль після декількох компресів проходить. Лікування ревматоїдного артриту народними засобами можна також проводити за допомогою обгортань на ніч цілими листям лопуха.
У домашніх умовах можна робити компреси, втирати мазі власного приготування, готувати відвари. Важливо дотримуватися правильний стиль харчування, що сприяє відновленню обміну речовин в організмі.
профілактика
Профілактика захворювання та його загострень спрямована, в першу чергу, на усунення факторів ризику (стреси, куріння, токсини), нормалізацію маси тіла і дотримання збалансованої дієти.
Дотримання цих правил допоможе уникнути інвалідності і запобігти швидке прогресування РА.
прогноз
Ревматоїдний артрит скорочує тривалість життя в середньому від 3 до 12 років. Дослідження 2005 року, проведене Клінікою Майо, показало, що ризик серцевих захворювань в два рази вище у хворих на ревматоїдний артрит, незалежно від інших факторів ризику, таких як діабет, алкоголізм, підвищений холестерин і ожиріння.
Механізм, через який підвищується ризик серцевих захворювань, невідомий; наявність хронічного запалення вважається значущим фактором. Можливо, використання нових біологічних препаратів здатне збільшити тривалість життя і знизити ризики для серцево-судинної системи, а також сповільнити розвиток атеросклерозу.
Обмежені дослідження демонструють зниження ризиків серцево-судинних захворювань, при цьому спостерігається зростання загального рівня холестерину при незмінному індексі атерогенності.
2453Ревматоїдний артрит - НЕ вікова хвороба, від неї можуть страждати не тільки літні бабуся чи дідусь, а й молоді активні люди і навіть діти. При ревматоїдному артриті запалюється сполучна тканина в суглобах, найчастіше в дрібних суглобах стопи. 
Причини виникнення
Причини розвитку цього аутоімунного захворювання можуть бути різними:
- інфекції;
- спадковість;
- погане харчування і погіршення екології;
- шкідливі звички;
- емоційне потрясіння;
- сильне переохолодження.
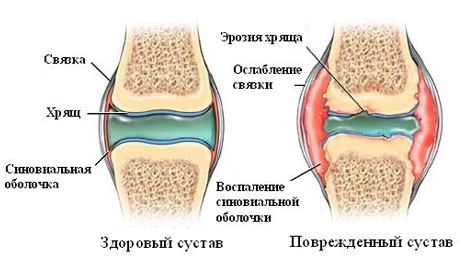 Внаслідок порушення роботи імунної системи організм починає боротися з сполучними тканинами власних суглобів. Медики б'ються над питанням, як вилікувати ревматоїдний артрит і запобігти його появі. Люди, які страждають від ревматоїдного артриту стопи або інших суглобів, намагаються знайти народні або аптечні засоби, які допоможуть усунути причини хвороби і повністю виключити рецидиви.
Внаслідок порушення роботи імунної системи організм починає боротися з сполучними тканинами власних суглобів. Медики б'ються над питанням, як вилікувати ревматоїдний артрит і запобігти його появі. Люди, які страждають від ревматоїдного артриту стопи або інших суглобів, намагаються знайти народні або аптечні засоби, які допоможуть усунути причини хвороби і повністю виключити рецидиви.
Лікування зазвичай лише переводить хвороба з гострої стадії в хронічну. Народні засоби допомагають зняти симптоми, уникнути загострень і дозволяють активно рухатися, і більш-менш повноцінно жити тим, хто страждає від цього важкого аутоімунного захворювання.
Однією з характерних рис ревматоїдного артриту стопи є те, що запалення може виявлятися в різних місцях, мігруючи мало не по всьому тілу. Для суглобів важливо, щоб лікування було комплексним і регулярним. Основні принципи:
- регулярний прийом лікарських і профілактичних препаратів;
- дотримання специфічної дієти;
- своєчасне купірування гострих нападів відповідними народними і медичними засобами;
- виконання необхідних фізичних вправ.
продукти бджільництва
У домашніх умовах для боротьби з ревматоїдним артритом суглобів часто використовують мед та інші продукти бджільництва. Цими народними засобами здійснюється не тільки лікування, а й профілактика хвороби.Прополіс володіє сильними протизапальними властивостями.
Багато фітотерапевти вважають, що прополіс і препарати, що містять його, - найбільш ефективні народні засоби, що допомагають зняти больові симптоми і полегшити рух.
 Прополіс має на організм багатосторонню дію:
Прополіс має на організм багатосторонню дію:
- нормалізує роботу імунної системи;
- знімає запалення;
- зменшує больові відчуття;
- знімає пухлина;
- підсилює дію аптечних ліків;
- зміцнює сили.
Прополіс не шкодить організму, але в рідкісних випадках може викликати алергію. Незважаючи на лікувальну дію, не варто занадто часто використовувати прополіс, оскільки перевищення дози призводить до небезпечного підвищення рівня лейкоцитів. Також за допомогою прополісу проводиться профілактика рецидивів артриту.
Для лікування ревматоїдного артриту в домашніх умовах прополіс використовують як в чистому вигляді, так і в комплексі з іншими засобами.
Для зовнішнього застосування готують різні мазі і компреси, що містять прополіс.
Компрес з прополісом і глиною
Компрес на основі блакитної глини готується наступним чином:
- Глину розвести водою до консистенції сметани.
- Додати 3 краплі спиртової настоянки прополісу і перемішати мазь.
- Обернути суглоб х / б тканиною, зверху нанести прополіс з глиною шаром в 3 сантиметри.
- Оброблену ділянку накрити тканиною і плівкою, зверху замотати рушником або шарфом.
- Тримати компрес потрібно протягом 3 годин, повторюючи процедуру 10 днів поспіль.
Масло
 Для приготування такого засобу знадобиться:
Для приготування такого засобу знадобиться:
- Змішати прополіс з базовим рослинним маслом, переважно використовувати оливкову, в рівних пропорціях.
- Гріти суміш на водяній бані до розчинення прополісу (приблизно, протягом півгодини).
- Після охолодження мазати суглоби вранці і ввечері.
знеболюючий компрес
Знеболюючий компрес можна приготувати в домашніх умовах таким чином:
- На слабкому вогні розтопити 100 грамів тваринного жиру.
- Додати прополіс в порошку (10 грамів).
- Нагріти суміш, постійно перемішуючи.
- Остигнула мазь наносять на тканину і прикладають до хворого місця.
- Зверху компрес загортають плівкою і теплим рушником і витримують 45 хвилин.
- Процедуру роблять щодня на ніч протягом 14 днів.
відвар
Для зняття болю і запалення суглобів використовують відвар з прополісу:
- 10 грамів порошку заливають склянкою води і доводять до кипіння.
- Остившім відваром змащують уражену ділянку і змивають через 30 хвилин.
- Таке лікування проводять двічі на день протягом 10 днів.
грязелікування
При ревматоїдному артриті ефективна профілактика і лікування цілющими грязями.
Найкраще діють кримські грязі з міста Саки, тому лікарі рекомендують людям, що страждають від цієї хвороби, хоча б раз на рік відправлятися на санаторно-курортне лікування.
Але і в домашніх умовах можна використовувати бруду. Це дозволить на півроку позбутися від запалення суглобів.
Грязьові аплікації досить легко приготувати, а лікувальний і профілактичний ефект буде просто дивовижним:
- Суху грязь потрібно розвести теплою водою до консистенції густої сметани.
- Бруд розігрівають на водяній бані до дуже теплого стану.
- Аплікацію накладають на суглоби, обертають поліетиленом і теплою тканиною.
- Потім потрібно прилягти на 40 хвилин, після чого змити бруд.
- Необхідно зробити не менше 6 процедур, повторюючи їх через день.
цілющі овочі
 У домашніх умовах при гострому ревматичному запаленні суглобів допомагає звичайна цибулиння. Вона містить квертецін, речовина з сильними протизапальними і антигістамінними властивостями. Профілактика із застосуванням лушпиння дозволяє уникнути загострення, набряків і больових відчуттів.
У домашніх умовах при гострому ревматичному запаленні суглобів допомагає звичайна цибулиння. Вона містить квертецін, речовина з сильними протизапальними і антигістамінними властивостями. Профілактика із застосуванням лушпиння дозволяє уникнути загострення, набряків і больових відчуттів.
Масло з цибулиння при ревматоїдному артриті
Подрібнена цибулиння заливається касторовою або оливковою маслом.Луковое масло - дуже ефективний засіб для хворих суглобів стопи і всього тіла. Готується масло так:
- Суміш настоюють далеко від сонячного світла протягом 3 тижнів.
- Проціджене масло зберігають у темному посуді в холодильнику.
У такому вигляді цибулиння застосовується для розтирань і аплікацій. Щоб зняти симптоми, можна просто мазати маслом хворе місце.
Цибулева мазь
Для приготовлення лікувальної мазі знадобляться перетерта цибулиння і будь-який жирний крем або вазелін. Вони змішуються в пропорціях 1: 3 або 2: 3 і зберігаються в скляному посуді в холоді.
Цибулиння корисна і при внутрішньому застосуванні. Квертецін працює зсередини, пов'язуючи гістамін і гістаміноподібні речовини, і не допускає запалення суглобів. Звичайно, така профілактика працює не завжди і тільки при достатній фізичної активності, Дотриманні дієти і в поєднанні з іншими протівоартрітнимі засобами.
Цибулева спиртова настоянка
Для лушпиння настойки знадобиться цибулиння і спирт або горілка. Готують її таким чином:
- Цибулиння повинна бути ретельно подрібнена.
- Рослинна сировина залити спиртом (1: 7) або горілкою (1: 5).
- Наполягати в скляному посуді протягом тижня.
- Процідити, зберігати в прохолоді без доступу сонячних променів.
Відвар цибулиння
У домашніх умовах цибулиння може використовуватися для приготування відвару. Приготувати його просто:
- 2 столових ложки сировини залити гарячою водою (400 мл).
- Цибулиння повинна нудитися на водяній бані протягом 15 хвилин.
- Проціджений відвар потрібно настояти 8 годин в темному прохолодному місці.
У цьому виді засіб вживається всередину протягом дня. Для зовнішніх процедур застосовують концентрований водний настій з однієї частини рослинної сировини і трьох частин води.
Компрес з картоплі
Народні способи лікування часто припускають використання компресів. при ревматоїдному запаленні суглобів стопи корисні будуть компреси з сирої картоплі. Процедуру повторюють щовечора протягом 7 днів:
- Натерти на крупній тертці кілька бульб.
- Викласти картоплю в сито і опустити його на 5 секунд в окріп.
- Чи не віджимаючи, перекласти отриману масу в тканинний мішечок.
- Компрес з картопляною масою прикладають на ніч до хворих суглобів, обмотують поліетиленом і теплою тканиною.
Застосування трав при ревматоїдному артриті
трав'яні ванни
Лікування і профілактика ревматоїдного артриту може здійснюватися травами.
Коли запалені суглоби не тільки стопи, але і всього тіла, застосовують трав'яні ванни. Їх потрібно приймати протягом місяця. Для цього знадобляться такі трави і рослини:
обгортання
Якщо необхідно швидко зняти біль у суглобах стопи або коліна, можна зробити обгортання лікувальними травами. Звичайно, таке лікування не є повноцінним і підходить тільки, як спосіб прибрати симптоми. Для цього до запаленого місця прикладають листя капусти, мати-й-мачухи і лопуха, які попередньо потрібно проколоти виделкою або пом'яти. Це необхідно, щоб трави пустили сік.
Настоянка кінського щавлю
Для лікування ревматоїдного артриту суглобів стопи або іншої ділянки застосовують. Для її приготування потрібно настояти три столових ложки трави на літрі спирту. Щоб зняти біль і зменшити запалення, досить випити пару ложок настоянки. Принципи прийому такі:
- Протягом 15 днів вранці і ввечері пити по столовій ложці настоянки.
- Перед прийомом потрібно не їсти.
- Після курсу необхідно зробити 2-х тижневу перерву.
- Для отримання стійкого ефекту проводять 4 курсу прийому.
трав'яний настій
Щоб зняти больові симптоми і запалення, застосовують такі трави: 
- 3 столових ложки квіток чорної бузини;
- 2 столових ложки ромашки;
- 3 столових ложки листя і бруньок берези;
- 2 столових ложки;
- 3 столових ложки календули;
- 2 столових ложки липового цвіту;
- 2 столових ложки хвоща.
Настій готується таким чином:
- Ретельно перемішати подрібнену рослинну сировину.
- Залити окропом з розрахунку літр води на 2 столових ложки збору.
- Настояти протягом години.
- Процідити і приймати по 60 - 70 мл за півгодини до їди тричі на день.
За допомогою цього засобу можна не тільки позбутися від болю в суглобах стопи або коліна, але і значно скоротити ризик рецидивів, якщо приймати настій протягом місяця.
мазь
Хоча причини ревматоїдного артриту усунути неможливо, народними засобами можна значно полегшити життя хворої людини. Наступну мазь застосовують навіть в періоди ремісії. Для приготування знадобляться: