Розшифровка екг для чайників. Розшифровка показників екг у дорослих Як виглядає нормальна екг без патології
Електрокардіограф за допомогою датчика реєструє та записує параметри діяльності серця, які роздруковуються на спеціальному папері. Виглядають вони як вертикальні лінії (зубці), висота та розташування яких щодо осі серця враховуються при розшифровці малюнка. Якщо ЕКГ у нормі, імпульси є чіткими рівними лініями, які випливають з певним інтервалом у суворій послідовності.
Дослідження ЕКГ складається з наступних показників:
- Зубець Р. відповідає за скорочення лівого та правого передсердь.
- Інтервал P-Q (R) - відстань між зубцем R і QRS-комплексом (початок зубця Q або R). Показує тривалість проходження імпульсу через шлуночки, пучок Гіса та атріовентрикулярний вузол назад до шлуночків.
- QRSТ-комплекс - дорівнює систолі (момент м'язового скорочення) шлуночків. Хвиля збудження поширюється з різним інтервалом у різних напрямках, утворюючи зубці Q, R, S.
- Зубець Q. Показує початок поширення імпульсу по міжшлуночковій перегородці.
- Зубець S. Відбиває закінчення розподілу збудження через міжшлуночкову перегородку.
- Зубець R. Відповідає роздачі імпульсу з правого та лівого міокарда шлуночків.
- Сегмент (R) ST. Це шлях імпульсу від кінцевої точки зубця S (за його відсутності - зубця R) на початок Т.
- Зубець Т. Показує процес реполяризації міокарда шлуночків (підйом шлункового комплексу у сегменті ST).
У відео розглянуто основні елементи, у тому числі складається електрокардіограма. Взято з каналу "MEDFORS".
Як розшифрувати кардіограму
- Вік та статева приналежність.
- Клітини на папері складаються з горизонтальних та вертикальних ліній з великими та дрібними осередками. Горизонтальні – відповідають за періодичність (час), вертикальні – це вольтаж. Великий квадрат дорівнює 25 маленьким, кожна сторона якого це 1 мм і 0,04 секунди. Великому квадрату відповідає значення 5 мм та 0,2 секунди, а 1 см вертикальної лінії- Це 1 мВ напруги.
- Анатомічну вісь серця можна визначити за допомогою вектора напрямку зубців Q, R, S. У нормі імпульс повинен проводитися через шлуночки вліво та вниз під кутом 30-70 º.
- Читання зубців залежить від вектора розподілу хвилі збудження на осі. Амплітуда відрізняється у різних відведеннях, а частина малюнка може бути відсутня. Напрямок вгору від ізолінії вважається позитивним, вниз негативним.
- Електричні осі відведень Ι, ΙΙ, ΙΙΙ мають різне розташування до осі серця, відображаючись відповідно з різною амплітудою. Відведення AVR, AVF та AVL показують відмінність потенціалів між кінцівками (з позитивним електродом) та середнім потенціалом двох інших (з негативним). Вісь AVR спрямована знизу вгору і праворуч, тому більша частина зубців має негативну амплітуду. Відведення AVL проходить перпендикулярно до електричної осі серця (ЕОС), тому в сумі QRS-комплекс близький до нуля.
Перешкоди та пилкоподібні коливання (частота до 50 Гц), що відображаються на картинці, можуть свідчити про наступне:
- м'язовий тремор (дрібні коливання з різною амплітудою);
- озноб;
- поганий контакт шкіри та електрода;
- несправність одного чи кількох проводів;
- перешкоди побутових електроприладів.
Реєстрація серцевих імпульсів відбувається за допомогою електродів, які з'єднують електрокардіограф з кінцівками людини та грудною клітиною.
Шляхи, якими йдуть розряди (відведення), мають такі позначення:
- AVL (аналог першого);
- AVF (аналог третього);
- AVR (відображення віддзеркалень дзеркальне).
Позначення грудних відведень:
Зубці, сегменти та інтервали
Інтерпретувати самостійно значення показників можна за допомогою норм ЕКГ для кожного з них:
- Зубець Р. повинен мати позитивне значення у відведеннях Ι-ΙΙ і бути двофазним в V1.
- PQ-інтервал. дорівнює сумі часу скорочення серцевих передсердь та їх проведення через AV вузол.
- Зубець Q. Має йти перед R і мати негативне значення. У відділеннях Ι, AVL, V5 та V6 він може бути присутнім при довжині не більше 2 мм. Його наявність у відведенні ΙΙΙ має бути тимчасовою та зникати після глибокого вдиху.
- QRS-комплекс. Розраховується за клітинами: нормальна ширина - це 2-2,5 клітини, інтервал - 5, амплітуда в грудному відділі- 10 маленьких квадратиків.
- Сегмент S-T. Для визначення значення потрібно порахувати кількість клітин від точки J. У їх нормі — 1,5 (60 мсек).
- Зубець Т. повинен збігатися з напрямком QRS. Має негативне значення у відведеннях: ΙΙΙ, AVL, V1 та стандартне позитивне - Ι, ΙΙ, V3-V6.
- Якщо цей показник відображається на папері, він може виникати в безпосередній близькості до зубця Т і зливатися з ним. Висота його становить 10% від Т у відділеннях V2-V3 та свідчить про наявність брадикардії.
Як підрахувати частоту скорочень серця
Схема розрахунку серцевого ритму виглядає так:
- Визначити високі зубці R зображення ЕКГ.
- Знайти великі квадрати між вершинами R – це частота серцевих скорочень.
- Розрахувати за формулою: ЧСС = 300/кількість квадратів.
Наприклад, між вершинами є 5 квадратів. ЧСС = 300/5 = 60 уд/хв.
Фотогалерея
Позначення для розшифрування дослідження На малюнку зображено нормальний синусовий ритм серця Миготлива аритмія Метод визначення ЧСС На фото діагностика ішемічної хворобисерця Інфаркт міокарда на електрокардіограмі
Що таке аномальна ЕКГ
Ненормальна електрокардіограма – це відхилення результатів дослідження від норми. Робота лікаря в цьому випадку – визначати рівень небезпеки аномалій у розшифровці дослідження.
Аномальні результати ЕКГ можуть говорити про наявність таких проблем:
- форма та розмір серця або однієї його стінки помітно змінені;
- порушення балансу електролітів (кальцій, калій, магній);
- ішемія;
- сердечний приступ;
- зміна нормального ритму;
- побічний ефект від медичних препаратів.
Як виглядає ЕКГ у нормі та при патології
Параметри електрокардіограми у дорослих чоловіків та жінок представлені в таблиці та виглядають так:
| Параметри ЕКГ | Норма | Відхилення | Ймовірна причина відхилення |
| Відстань R-R-R | Рівномірні проміжки між зубцями | Нерівномірна відстань |
|
| Частота серцевих скорочень | 60-90 уд/хв у спокійному стані | Нижче 60 або вище 90 уд/хв у спокої |
|
| Скорочення передсердь - зубець R | Спрямований нагору, зовні нагадує дугу. Висота складає близько 2 мм. Може не бути присутнім у ΙΙΙ, AVL, V1. |
|
|
| Інтервал P-Q | Пряма лінія між зубцями P-Q з інтервалом 0,1-0,2 секунди. |
|
|
| QRS-комплекс | Довжина 0,1 секунда - 5 мм, потім зубець Т і пряма лінія. |
|
|
| Зубець Q | Відсутня або спрямована вниз з глибиною, що дорівнює 1/4 зубця R | Глибина та/або ширина, що перевищують норму |
|
| Зубець R | Висота 10-15 мм, спрямований гострим кінцем догори. Є у всіх відведеннях. |
|
|
| Зубець S | Глибина 2-5 мм, гострий кінець спрямований униз. |
| Гіпертрофія лівого шлуночка. |
| Сегмент S-T | Збігається з відстанню між зубцями S-T. | Будь-яке відхилення горизонтальній лініїбільше ніж 2 мм. |
|
| Зубець T | Висота дуги до 1/2 зубця R або збігається (у сегменті V1). Напрямок - вгору. |
|
|
Яка має бути кардіограма у здорової людини
Показання хорошої кардіограми дорослої людини:
У відео представлено порівняння кардіограми здорової та хворої людини та дана правильна інтерпретація одержуваних даних. Взято з каналу "Життя гіпертоніка".
Показники у дорослих
Приклад нормальної ЕКГ у дорослих:
Показники у дітей
Параметри електрокардіограми у дітей:
Порушення ритму при розшифровці ЕКГ
Порушення серцевого ритму може спостерігатися у здорових людей та є варіантом норми. Найчастіше зустрічаються різновиди аритмії та відступу провідної системи. У процесі інтерпретації даних важливо враховувати всі показники електрокардіограми, а не кожен окремо.
Аритмії
Порушення серцевого ритму може бути таким:
- Синусова аритмія. Коливання амплітуди RR варіюються не більше 10%.
- Синусова брадикардія. PQ=12 секунд, частота серцевих скорочень менше 60 уд/хв.
- Тахікардія. Частота серцевих скорочень у підлітків – понад 200 уд/хв, у дорослих – понад 100-180. Під час шлуночкової тахікардії показник QRS вищий за 0,12 сек, синусової — трохи перевищує норму.
- Екстрасистоли. Позачергове скорочення серця допустиме у поодиноких випадках.
- Пароксизмальна тахікардія. Збільшення числа серцевих скорочень до 220 хв. Під час нападу спостерігається злиття QRS та P. Діапазон між R та Р з наступного скорочення
- Миготлива аритмія. Скорочення передсердь дорівнює 350-700 за хв, шлуночків - 100-180 за хв, Р відсутня, коливання по ізолінії.
- Тремтіння передсердь. Скорочення передсердь дорівнює 250-350 за хв, шлункові скорочення стають рідше. Пилоподібні хвилі у відділеннях ΙΙ-ΙΙΙ та V1.
Відхилення положення ЕОС
На проблеми зі здоров'ям може вказувати усунення вектора ЕОС:
- Відхилення вправо більше, ніж на 90º. У поєднанні з перевищенням висоти S над R сигналізує про патології правого шлуночка та блокаду пучка Гіса.
- Відхилення вліво на 30-90 º. З патологічним співвідношенням висоти S і R - лівошлуночкова гіпертрофія, блокада ніжки пучка Гіса.
Відхилення положення ЕОС можуть сигналізувати про такі хвороби:
- інфаркт;
- набряк легенів;
- ХОЗЛ (хронічне обструктивне захворювання легень).
Порушення провідної системи
Висновок ЕКГ може включати такі патології провідної функції:
- АВ-блокада Ι ступеня - відстань між зубцями P і Q перевищує інтервал в 0,2 секунд, послідовність шляху виглядає так - P-Q-R-S;
- АВ-блокада ΙΙ ступеня - PQ витісняють QRS (тип Мобіц 1) або QRS випадає по довжині PQ (тип Мобіц 2);
- повна АВ-блокада - частота скорочень передсердь більша, ніж шлуночків, PP = RR, довжина PQ різна.
Окремі захворювання серця
Детальне розшифрування електрокардіограми може показувати такі патологічні стани:
| Захворювання | Прояви на ЕКГ |
| Кардіоміопатія |
|
| Мітральний стеноз |
|
| Пролапс мітрального клапана |
|
| Хронічна обструкція легень |
|
| Поразка ЦНС |
|
| Гіпотиреоз |
|
Відео
У відеокурсі «ЕКГ під силу кожному» розглянуто порушення серцевого ритму. Взято з каналу "MEDFORS".
Патологія серцево-судинної системи – одна з найбільш поширених проблем, якої схильні люди різного віку. Своєчасне лікуваннята діагностика роботи системи кровообігу може суттєво знизити ризик розвитку небезпечних захворювань.
На сьогоднішній день найефективнішим і доступним методом дослідження роботи серця є електрокардіограма.
При вивченні результатів обстеження пацієнта, лікарі звертають увагу на такі складові ЕКГ, як:
- Зубці;
- Інтервали;
- Сегменти.
Оцінюється як їх наявність чи відсутність, а й висота, тривалість, розташування, напрям і послідовність.
Існують суворі параметри норми кожної лінії на стрічці ЕКГ, щонайменше відхилення від яких може свідчити про порушенняу роботі серця.
Аналіз кардіограми
Вся сукупність ліній ЕКГ досліджується і вимірюється математично, після чого лікар може визначити деякі параметри роботи серцевого м'яза та його провідної системи: ритм серця, частоту серцевих скорочень, водій ритму, провідність, електричну вісь серця.
На сьогоднішній день всі ці показники досліджують високоточні електрокардіографи.
Синусовий ритм серця
Це параметр, який відбиває ритмічність серцевих скорочень, що виникають під впливом синусового вузла (у нормі). Він показує злагодженість роботи всіх відділів серця, послідовність процесів напруги та розслаблення серцевого м'яза.
Ритм дуже легко визначити за найвищими зубцями R: якщо відстань між ними однакова протягом усього запису або відхиляється не більше ніж на 10%, значить пацієнт не страждає на аритмію.
ЧСС
Кількість ударів на хвилину можна визначити не тільки рахуючи пульс, але й по ЕКГ. Для цього необхідно знати швидкість, з якою проводився запис ЕКГ (зазвичай це 25, 50 або 100мм/с), а також відстань між найвищими зубцями (від однієї вершини до іншої).
Помножуючи тривалість запису одного мм на довжину відрізка R-R , можна отримати ЧСС У нормі його показники коливаються від 60 до 80 ударів за хвилину.

Джерело збудження
Автономна нервова система серця влаштована таким чином, що процес скорочення залежить від накопичення нервових клітин в одній із зон серця. В нормі це синусовий вузол, імпульси від якого розходяться по всій нервовій системі серця.
У деяких випадках роль водія ритму можуть брати на себе інші вузли (передсердний, шлуночковий, атріовентрикулярний). Визначити це можна, досліджуючи зубець P - малопомітний, що знаходиться трохи вище ізолінії.

Детальну та вичерпну інформацію про симптоми кардіосклерозу серця ви можете прочитати.
Провідність
Це критерій, що показує процес передачі імпульсу. У нормі імпульси передаються послідовно від водія ритму до іншого, не змінюючи порядок.
Електрична вісь
Показник, заснований на збудженні шлуночків. Математичний аналіз зубців Q, R, S у I та III відведенняхдозволяє розрахувати якийсь результуючий вектор їхнього збудження. Це необхідне встановлення функціонування гілок пучка Гиса.
Отриманий кут нахилу осі серця оцінюється за величиною: 50-70 ° норма, 70-90 ° відхилення вправо, 50-0 ° відхилення вліво.
У тих випадках, коли спостерігається нахил більш ніж на 90° або більше ніж -30°, має місце серйозне порушення в роботі пучка Гіса.
Зубці, сегменти та інтервали
Зубці - ділянки ЕКГ, що лежать вище ізолінії, їх значення таке:
- P- Відбиває процеси скорочення та розслаблення передсердь.
- Q, S- Відбивають процеси порушення міжшлуночкової перегородки.
- R- Процес збудження шлуночків.
- T- Розслаблення шлуночків.
Інтервали - ділянки ЕКГ, що лежать на ізолінії.
- PQ- Відбиває час поширення імпульсу від передсердь до шлуночків.
Сегменти - ділянки ЕКГ, що включають інтервал і зубець.
- QRST- Тривалість скорочення шлуночків.
- ST- Час повного збудження шлуночків.
- TP- Час електричної діастоли серця.

Норма у чоловіків та жінок
Розшифровка ЕКГ серця та норми показників у дорослих представлені в цій таблиці:

Здорові дитячі результати
Розшифровка результатів вимірювань ЕКГ у дітей та їх норма у цій таблиці:

Небезпечні діагнози
Які небезпечні стани можна визначити за показаннями ЕКГ під час розшифровки?
Екстрасистолія
Це явище характеризується збоєм серцевого ритму. Людина відчуває тимчасове збільшення частоти скорочень із наступною паузою. Пов'язано з активацією інших водіїв ритму, що посилають нарівні із синусовим вузлом додатковий залп імпульсів, що призводить до позачергового скорочення.
Якщо екстрасистоли з'являються не частіше 5 разів на годину, то істотної шкоди здоров'ю вони не можуть завдати.
Аритмія
Характеризується зміною періодичності синусового ритмуколи імпульси надходять з різною частотою. Лише 30% подібних аритмій потребують лікування, т.к. здатні спровокувати серйозніші захворювання.
В інших випадках це може бути проявом фізичної активності, зміною гормонального фону, результатом перенесеної лихоманки та не загрожує здоров'ю.

Брадикардія
Виникає при ослабленні синусового вузла, нездатного генерувати імпульси з належною частотою, внаслідок чого уповільнюється і ЧСС, аж до 30-45 ударів за хвилину.
Тахікардія
Протилежне явище, що характеризується збільшенням ЧСС більше 90 ударів за хвилину.У деяких випадках тимчасова тахікардія виникає під дією сильних фізичних навантажень та емоційних стресів, а також у період хвороб пов'язаних з підвищенням температури.

Порушення провідності
Крім синусового вузла, існують і інші водії ритму другого і третього порядків. У нормі вони проводять імпульси від водія першого ритму порядку. Але якщо їх функції слабшають, людина може відчувати слабкість, запамороченнявикликані пригніченням роботи серця.
Також можливе зниження артеріального тиску, т.к. шлуночки скорочуватимуться рідше або аритмічно.
Безліч факторів можуть призвести до порушень у роботі і самого серцевого м'яза. Розвиваються пухлини, порушується харчування м'яза, збої у процесах деполяризації. Більшість із цих патологій вимагають серйозного лікування.
Чому можуть бути відмінності у показниках
У деяких випадках при проведенні повторного аналізу ЕКГ виявляються відхилення від раніше отриманих результатів. З чим це може бути пов'язано?
- Різний час доби. Зазвичай ЕКГ рекомендується робити вранці або вдень, коли організм ще не встиг зазнати впливу стресових факторів.
- Навантаження. Дуже важливо, щоб при записі ЕКГ пацієнт був спокійний. Викид гормонів може збільшити ЧСС та спотворити показники. Крім того, перед обстеженням також не рекомендується займатися тяжкою фізичною працею.
- Приймання їжі. Процеси травлення впливають на кровообіг, а спиртні напої, тютюн та кофеїн можуть позначитися на ЧСС та тиску.
- Електроди. Неправильне їх накладення або випадкове усунення можуть серйозно змінити показники. Тому важливо не рухатися під час запису та знежирювати шкіру в області накладання електродів (використання кремів та інших засобів для шкіри перед обстеженням вкрай небажане).
- Фон. Іноді вплинути працювати електрокардіографа можуть сторонні прилади.

Додаткові методики обстеження
Холтер
Метод довготривалого вивчення роботи серцяможливий завдяки переносному компактному магнітофону, який здатний фіксувати результати на магнітну плівку. Метод особливо хороший, коли необхідно досліджувати патології, що періодично виникають, їх частоту і час появи.

бігова доріжка
На відміну від звичайної ЕКГ, що записується у стані спокою, даний метод ґрунтується на аналізі результатів після фізичного навантаження. Найчастіше це використовується для оцінки ризику можливих патологій, які не виявлені на стандартній ЕКГ, а також при призначенні курсу реабілітації пацієнтам, які перенесли інфаркт.
Фонокардіографія
 Дозволяє аналізувати тони та шуми серця.Їхня тривалість, періодичність та час виникнення співвідносяться з фазами серцевої активності, що дає можливість оцінити роботу клапанів, ризики розвитку ендо- та ревмокардиту.
Дозволяє аналізувати тони та шуми серця.Їхня тривалість, періодичність та час виникнення співвідносяться з фазами серцевої активності, що дає можливість оцінити роботу клапанів, ризики розвитку ендо- та ревмокардиту.
Стандартна ЕКГ є графічне зображення роботи всіх відділів серця. На її точність можуть вплинути багато факторів, тому слід дотримуватися рекомендацій лікаря.
Обстеження виявляє більшу частину патологій серцево-судинної системи, проте для точного діагнозу можуть знадобитися додаткові аналізи.
Насамкінець пропонуємо подивитися відео-курс з розшифровки «ЕКГ під силу кожному»:
Електрокардіограма є одним із найпопулярніших і доступних способів діагностувати серцеві захворювання у дорослих та дітей. Суть методу ЕКГ у позначці електричних імпульсів, які випромінює серце, а також відображення їх на папері, що записує.
Розшифровка результатів дозволяє встановити серцеву активність та структуру міокарда. Самостійно розшифрувати кардіограму складно, саме тому важливо звернутися до фахівця кардіолога.
Напрямок на кардіограму видається у таких випадках:
Недоліки дослідження ЕКГ
Інформація про стан актуальна лише на момент перевірки та може бути недостовірною. На результат впливає безліч факторів, що робить процедуру неоднозначною. Для діагностики складніших хвороб лікарі призначають добовий моніторинг.
Види аналізів ЕКГ
Для виконання стандартної процедури використається електрокардіограф. Такі апарати широко використовуються в кардіологічному стаціонарі, а також машинах швидкої допомоги. За допомогою присосок електроди кріпляться до тіла людини, надалі через них надходять електричні потенціали.
Електроди прийнято називати "відведеннями", в сумі їх встановлюють 6 штук. Відведення, прикріплені до кінцівок, вважаються основними і позначаються -I,II,III і aVL, aVR, aVF. На грудях електроди відмічені міткою V1-V6. 
Кожен тип відведення має певне завдання, тому окремо фактори дають різні значення. Лікарю необхідно з'єднати всю інформацію в одне ціле та розшифрувати кардіограму.
Графік виводиться на спеціальний міліметровий папір. До кожного відведення припадає свій графік. У стандартному застосуванні встановлюється швидкість стрічки 5 см/c, за необхідності її можна коригувати.
Холтерівське моніторування
На відміну від стандартної процедури, тривалість якої кілька хвилин під час холтерівського моніторування інформацію записують протягом доби. Тривалість процедури пояснюється необхідністю отримати повну картину про процеси, що відбуваються у серці. Така процедура здатна знімати свідчення, як під час спокою людини, а й за фізичних навантаженнях. 
Деякі захворювання складно виявити під час звичайної кардіограми, оскільки відхилення можуть виявлятися лише під час активності.
Інші типи процедур
Вирізняють також специфічні процедури отримання кардіограми:

Хто і коли призначає дослідження
Лист із направленням на кардіограму видається лікувальним терапевтом або кардіологом. За наявності скарг чи проблем із серцем, слід відразу звернутися до лікарні для проведення обстеження. Ця процедура дозволяє перевірити стан серця, а також визначити наявність відхилень.
За допомогою ЕКГ можна виявити низку певних патологій:
- утворення розширення у сфері серцевої камери;
- змін розмірів серцевого м'яза;
- розвиток некрозу у тканинах при інфаркті міокарда;
- ішемічні ураження стінки міокарда
Як підготуватися до дослідження
ЕКГ (розшифрування у дорослих має на увазі точну процедуру, від результатів якої залежить лікування) проводиться після пояснень лікарем основних нюансів підготовки, щоб результати дослідження стали максимально правильними:

Сучасна медицина дозволяє легко та безболісно досліджувати роботу серця. Для цього, у разі нездужання чи з метою профілактики, людина звертається до кардіолога для отримання направлення на аналіз.
ЕКГ проводять у спеціально обладнаному приміщенні, у якому розміщено електрокардіограф. Сучасні апарати оснащені термодруком елементом, що замінює звичайну чорнильну установку. За допомогою теплового ефекту на папері з'являється крива кардіограми.
У кардіографах останніх моделей результат не відразу друкується на папері, а залишається на екрані монітора. За допомогою програми апарат сам розшифровує показники, а також зберігає дані на диску або флешці.
Вперше пристрій розробив Ейнтховен у 1903 році. З того часу кардіограф отримав безліч змін і вдосконалень, але принцип дії залишився таким самим. Оснащення приладу багатоканальним пристроєм дозволяє виводити одразу результати з кількох відведень.
У 3-х канальних апаратах спочатку проходить розшифровка стандартних відведень (I, II, III), потім відділення aVL, aVR, aVF, що йдуть від кінцівок, а в кінці грудних.
Приміщення для проведення ЕКГ зазвичай розміщують далеко від електромагнітних полів та рентгенівського опромінення. У процедурному кабінеті пацієнт лягає на рівну кушетку. Попередньо слід зняти одяг до білизни або відкрити місця для кріплення електродів.
Електроди виготовляються у грушоподібній формі на присосках. Залежно від кількості каналів у кардіографі, колір дротів може бути білим або різнобарвним. 
У багатоканальних приладах маркування виконують так:
- V1-провід червоного кольору;
- V2-провід жовтого кольору;
- V3-провід зеленого кольору;
- V4-провід коричневого кольору;
- V5-провід чорного кольору;
- V6-провід синього кольору.
Перед початком процедури лікар повинен перевірити якість прилеглих електродів до тіла. Шкіра має бути чистою, без потових виділень та жирної плівки. Частину електродів накладають унизу гомілок і стопи. Для кріплення на кінцівки присоски виконуються у формі пластин. Їхня мета-реєстрація стандартних відведень.
Кожне кріплення має певний колір, що допомагає уникнути плутанини при дослідженні. Червоний провід кріпиться на праве зап'ястя, жовтий-на ліве, в область де активно промацується пульс, на ліву кінцівку внизу чіпляється зелений електрод, а на праву-чорний.
При вивченні кардіограми права нога не бере участі у показаннях. Тому електрод до неї чіпляють для заземлення. 
На кардіограмі виводяться зубчаста схема з циклами, яка відповідає за стан роботи серцевого м'яза на ударі та під час відпочинку. Така схема називається серцевий цикл, на кожному відведенні зазвичай відзначається до 5 циклів. Ці показання стандартні для звичайної кардіограми, але у разі симптоматики інфаркту міокарда чи іншого серцевого захворюванняцих циклів може бути в кілька разів більше.
Після роздруківки кардіограми людину звільняють від присосок. Отриманий папір підписують та залишають для аналізу. У специфічних випадках кардіограму призначають після виконання фізичних вправ. Для отримання правильних результатів показання знімають до і після навантаження.
Норми показників ЕКГ
ЕКГ (розшифрування у дорослих включає низку показників із допустимим інтервалом) проводиться відповідно до значень, які вказують на здоровий стан серцевої системи. 
| Позначення показника | Інтервал допустимих значень |
| P | 0,05-0,12 с |
| T | 0,14-0,27 с |
| Q | 0,04-0,06 с |
| QRS | 0,07-0,3 с |
| ЧСС | 63-85 уд/хв |
| PQ | 0,11-0,19 с |
Протипоказання
Найчастіше процедуру проводять всім, зокрема й у маленьких дітей. Відмовитися від ЕКГ необхідно лише у разі порушення стану шкіри у місцях кріплення електродів. Слід пам'ятати, що при екстреній госпіталізації кардіограму знімають у будь-якому випадку.
Що може впливати на результат ЕКГ
На достовірність даних впливають такі показники:

Перш ніж лягти на процедурний стіл, людина повинна провести 10-15 хв у спокійній обстановці. Важливо, щоб людина не переживала і її пульс знаходився у встановлених межах.
Розшифровка результатів
ЕКГ (розшифрування у дорослих відбувається з огляду на три показники: інтервал скорочень, сегментні фактори та величину зубців) вказує на ризик розвитку аритмії.
Синусовий ритм серця
Цей чинник відповідає за систематичний рух обох передсердь, які є активними під впливом синусової дії. З його допомогою можна вивчити, наскільки правильно функціонують відділи серця, відображає правильність роботи напруги та розслаблення серцевого м'яза.
Найвищі зубці на діаграмі відповідають за стан ритму.У нормі проміжок між вершинами має бути стандартним або змінюватися не більше ніж на 10%. Інакше виникне аритмія.
ЧСС
Частота серцевих скорочень у простому розумінні називається, як пульс, його легко вважають щодо ЕКГ. Для цього беруть швидкість проведення кардіограми, а також розмір відрізка між високими вершинами. 
Зазвичай швидкість процесу становить 25, 50 та 100 мм/с. Частоту визначають, множачи тривалість запису на довжину відрізка.
Провідність
Цей фактор показує стан імпульсної передачі. У нормальному стані імпульси передаються з однаковою послідовністю.
Зубці на ділянках ЕКГ розшифровуються таким чином:

Які захворювання серця можна визначити за допомогою ЕКГ
ЕКГ (розшифрування у дорослих може свідчити про низку патологій) вказує на небезпечні хвороби, що вимагають термінового втручання.

Що робити, якщо виявлено відхилення від норми
Не завжди перша одержана кардіограма відображає справжню картину стану серця пацієнта. Саме тому після отримання результатів рекомендують пройти другу перевірку. Частина серцевих захворювань не виявляється при звичайному обстеженні і потребує більш точних аналізів.
Після отримання поганих результатів слід переглянути деякі тонкощі:
- Час доби, коли проводилося ЕКГ. За правилами процедуру проводять у ранковий час, натще.
- Емоційний стан. Якщо людина відчуває стрес або хвилюється, про це повинен знати лікар, щоб результати ЕКГ не змінилися на гірший бік.
- Слід згадати, чи не було їди перед першим ЕКГ. Цей нешкідливий фактор може сильно вплинути на показання, особливо якщо пацієнт вживав алкоголь, жирну їжу чи каву.
- У деяких випадках протягом процедури можуть відходити електроди, що кардинально впливає на розшифровку.
Проблеми із серцевим ритмом можуть бути присутніми у житті здорових людей, що є нормою. Тому, при отриманні негативних результатів, не слід відразу впадати у відчай, оскільки серце орган чутливий і його дослідження займає багато часу.
З огляду на зазначені фактори слід переглянути пройдену процедуру. У будь-якому разі, за наявності скарг чи симптомів, пацієнта відправляють на повторну ЕКГ. Розшифровка показників ЕКГ у дорослих є складним і кропітким завданням. Від фахівця вимагається правильне поняття всіх кутів та складових. Слід пам'ятати, що на показання та результат можуть впливати різні значення.
Оформлення статті: Міла Фрідан
Відео про розшифрування ЕКГ
Як правильно розшифрувати ЕКГ:
Кардіологія
Розділ 5. Аналіз електрокардіограми

в.Порушення провідності.Блокада передньої гілки лівої ніжки пучка Гіса, блокада задньої гілки лівої ніжки пучка Гіса, повна блокада лівої ніжки пучка Гіса, блокада правої ніжки пучка Гіса, АВ-блокада 2 ступеня та повна АВ-блокада.
м.Аритмії- Див. 4.
VI.Електролітні порушення
А.Гіпокаліємія.Подовження інтервалу PQ. Розширення комплексу QRS (рідко). Виражений зубець U, сплощений інвертований зубець T, депресія сегмента ST, незначне подовження інтервалу QT.
Б.Гіперкаліємія
Легка(5,5-6,5 мекв/л). Високий гострий симетричний зубець T, укорочення інтервалу QT.
Помірна(6,5-8,0 мекв/л). Зменшення амплітуди зубця P; подовження інтервалу PQ. Розширення комплексу QRS, зниження амплітуди зубця R. Депресія чи підйом сегмента ST. Шлуночкова екстрасистолія.
Важка(9-11 мекв / л). Відсутність зубця P. Розширення комплексу QRS (до комплексів синусоїдальної форми). Повільний або прискорений ідіовентрикулярний ритм, шлуночкова тахікардія, фібриляція шлуночків, асистолія.
Ст.Гіпокальціємія.Подовження інтервалу QT (внаслідок подовження сегмента ST).
р.Гіперкальціємія.Укорочення інтервалу QT (внаслідок укорочення сегмента ST).
А.Серцеві глікозиди
Терапевтична дія.Подовження інтервалу PQ. Косонизхідна депресія сегмента ST, укорочення інтервалу QT, зміни зубця T (сплощений, інвертований, двофазний), виражений зубець U. Зниження ЧСС при миготливій аритмії.
Токсична дія.Шлуночкова екстрасистолія, АВ-блокада, передсердна тахікардія з АВ-блокадою, прискорений АВ-вузловий ритм, синоатріальна блокада, шлуночкова тахікардія, двонаправлена шлуночкова тахікардія, фібриляція шлуночків.
А.Дилатаційна кардіоміопатія.Ознаки збільшення лівого передсердя, іноді правого. Низька амплітуда зубців, псевдоінфарктна крива, блокада лівої ніжки пучка Гіса, передньої гілки лівої ніжки пучка Гіса. Неспецифічні зміни сегмента ST та зубця T. Шлуночкова екстрасистолія, миготлива аритмія.
Б.Гіпертрофічна кардіоміопатія.Ознаки збільшення лівого передсердя, іноді правого. Ознаки гіпертрофії лівого шлуночка, патологічні зубці Q, псевдоінфарктна крива. Неспецифічні зміни сегмента ST та зубця T. При апікальній гіпертрофії лівого шлуночка – гігантські негативні зубці T у лівих грудних відведеннях. Надшлуночкові та шлуночкові порушення ритму.
Ст.Амілоїдоз серця.Низька амплітуда зубців, псевдоінфарктна крива. Миготлива аритмія, АВ-блокада, шлуночкові аритмії, дисфункція синусового вузла.
р.Міопатія Дюшенна.Укорочення інтервалу PQ. Високий зубець R у відведеннях V1, V2; глибокий зубець Q у відведеннях V5, V6. Синусова тахікардія, передсердна та шлуночкова екстрасистолія, надшлуночкова тахікардія.
Д.Мітральний стеноз.Ознаки збільшення лівого передсердя. Спостерігається гіпертрофія правого шлуночка, відхилення електричної осі серця праворуч. Часто миготлива аритмія.
е.Пролапс мітрального клапана.Зубці T сплощені або негативні, особливо у III відведенні; депресія сегмента ST, незначне подовження інтервалу QT. Шлуночкова та передсердна екстрасистолія, надшлуночкова тахікардія, шлуночкова тахікардія, іноді миготлива аритмія.
Ж.перикардит.Депресія сегмента PQ, особливо у відведеннях II, aVF, V2-V6. Дифузний підйом сегмента ST опуклістю вгору у відведеннях I, II, aVF, V3-V6. Іноді - депресія сегмента ST у відведенні aVR (у поодиноких випадках - у відведеннях aVL, V 1 , V 2). Синусова тахікардія, передсердні порушення ритму. ЕКГ-зміни проходять 4 стадії:
підйом сегмента ST, зубець T нормальний;
сегмент ST опускається до ізолінії, амплітуда зубця T знижується;
сегмент ST на ізолінії, зубець T інвертований;
сегмент ST на ізолінії, зубець T нормальний.
З.Великий перикардіальний випіт.Низька амплітуда зубців, альтернація комплексу QRS. Патогномонічна ознака - повна електрична альтернатива (P, QRS, T).
І.Декстрокардія.Зубець P негативний у I відведенні. Комплекс QRS інвертований у I відведенні, R/S< 1 во всех грудных отведениях с уменьшением амплитуды комплекса QRS от V 1 к V 6 . Инвертированный зубец T в I отведении.
До.Дефект міжпередсердної перегородки.Ознаки збільшення правого передсердя, рідше – лівого; подовження інтервалу PQ. RSR" у відведенні V 1 ; електрична вісь серця відхилена вправо при дефекті типу ostium secundum, вліво - при дефекті типу ostium primum. Інвертований зубець T у відведеннях V 1, V 2. Іноді миготлива аритмія.
Л.Стеноз легеневої артерії.Ознаки збільшення правого передсердя. Гіпертрофія правого шлуночка з високим зубцем R у відведеннях V1, V2; відхилення електричної осі серця праворуч. Інвертований зубець T у відведеннях V1, V2.
М.Синдром слабкості синусового вузла.Синусова брадикардія, синоатріальна блокада, АВ-блокада, зупинка синусового вузла, синдром брадикардії-тахікардії, надшлуночкова тахікардія, мерехтіння/тріпотіння передсердь, шлуночкова тахікардія.
IX.Інші захворювання
А.ХОЗЛ.Ознаки збільшення правого передсердя. Відхилення електричної осі серця вправо, усунення перехідної зони вправо, ознаки гіпертрофії правого шлуночка, низька амплітуда зубців; тип ЕКГ S I-S II-S III. Інверсія зубця T у відведеннях V1, V2. Синусова тахікардія, АВ-вузловий ритм, порушення провідності, включаючи АВ-блокаду, уповільнення внутрішньошлуночкової провідності, блокади ніжки пучка Гіса.
Б.ТЕЛА.Синдром S I-Q III-T III, ознаки перевантаження правого шлуночка, минуща повна або неповна блокада правої ніжки пучка Гіса, зміщення електричної осі серця вправо. Інверсія зубця T у відведеннях V1, V2; неспецифічні зміни сегмента ST та зубця T. Синусова тахікардія, іноді – передсердні порушення ритму.
Ст.Субарахноїдальний крововилив та інші ураження ЦНС.Іноді - патологічний зубець Q. Високий широкий позитивний або глибокий негативний зубець T, підйом або депресія сегмента ST, виражений зубець U, подовження інтервалу QT. Синусова брадикардія, синусова тахікардія, АВ-вузловий ритм, шлуночкова екстрасистолія, шлуночкова тахікардія
р.Гіпотиреоз.Подовження інтервалу PQ. Низька амплітуда комплексу QRS. Сплощений зубець T. Синусова брадикардія.
Д.ХНН.Подовження сегмента ST (внаслідок гіпокальціємії), високі симетричні зубці T (внаслідок гіперкаліємії).
е.Гіпотермія.Подовження інтервалу PQ. Зазубрина в кінцевій частині комплексу QRS (зубець Осборна - див.). Подовження інтервалу QT, інверсія зубця T. Синусова брадикардія, миготлива аритмія, АВ-вузловий ритм, шлуночкова тахікардія.
ЕКС.Основні типи електрокардіостимуляторів описуються трилітерним кодом: перша буква вказує, яка камера серця стимулюється (A - A trium - передсердя, V - V entricle - шлуночок, D - D ual - і передсердя, і шлуночок), друга літера - активність якої камери сприймається (A, V або D), третя літера позначає тип реагування на активність, що сприймається (I - I nhibition - блокування, T - T riggering - запуск, D - D ual - і те, й інше). Так, в режимі VVI і стимулюючий і сприймає електроди розташовуються в шлуночку, а при виникненні спонтанної активності шлуночка стимуляція його блокується. У режимі DDD як у передсерді, так і в шлуночку розташовані по два електроди (стимулюючий і сприймає). Тип реагування D означає, що при виникненні спонтанної активності передсердя стимуляція його блокуватиметься, і через запрограмований проміжок часу (AV інтервал) буде виданий стимул на шлуночок; при виникненні спонтанної активності шлуночка, навпаки, буде блокуватися стимуляція шлуночка, а через запрограмований VA-інтервал запуститься стимуляція передсердя. Типові режими однокамерної ЕКС - VVI та AAI. Типові режими двокамерної ЕКС - DVI та DDD. Четверта буква R ( R ate-adaptive - адаптивний) означає, що кардіостимулятор здатний збільшувати частоту стимуляції у відповідь на зміну рухової активності або фізіологічних параметрів, що залежать від рівня навантаження (наприклад, інтервалу QT, температури).
А.Загальні засади інтерпретації ЕКГ
Оцінити характер ритму (власний ритм із періодичним включенням стимулятора чи нав'язаний).
Визначити, яка камера стимулюється.
Визначити, активність якої камери сприймається стимулятором.
Визначити запрограмовані інтервали кардіостимулятора (інтервали VA, VV, AV) щодо артефактів стимуляції передсердь (A) та шлуночків (V).
Визначити режим ЕКС. Необхідно пам'ятати, що ЕКГ-ознаки однокамерної ЕКС не виключають можливості наявності електродів у двох камерах: так, стимульовані скорочення шлуночків можуть відзначатися як при однокамерній, так і при двокамерній ЕКС, при якій шлуночкова стимуляція слідує через певний інтервал після зубця P (режим DDD) .
Виключити порушення нав'язування та детекції:
а. порушення нав'язування: є артефакти стимуляції, за якими не йдуть комплекси деполяризації відповідної камери;
б. порушення детекції: є артефакти стимуляції, які при нормальній детекції передсердної або шлуночкової деполяризації мають бути блоковані.
Б.Окремі режими ЕКС
AAI.Якщо частота власного ритму стає меншою за запрограмовану частоту ЕКС , то запускається передсердна стимуляція з постійним інтервалом AA. При спонтанній деполяризації передсердь (і її нормальної детекції) лічильник часу кардіостимулятора скидається. Якщо після заданого інтервалу AA спонтанна деполяризація передсердь не повторюється, запускається передсердна стимуляція.

VVI.При спонтанній деполяризації шлуночків (і її нормальної детекції) лічильник часу кардіостимулятора скидається. Якщо після заданого інтервалу VV спонтанна деполяризація шлуночків не повторюється, запускається шлуночкова стимуляція; інакше лічильник часу знову скидається, і цикл починається спочатку. В адаптивних VVIR-кардіостимуляторах частота ритму збільшується зі зростанням рівня фізичного навантаження (до заданої верхньої межі ЧСС).

DDD.Якщо частота власного ритму стає меншою за запрограмовану частоту ЕКС , запускається передсердна (A) і шлуночкова (V) стимуляція із заданими інтервалами між імпульсами A і V (інтервал AV) і між імпульсом V і наступним імпульсом A (інтервал VA). При спонтанній або нав'язаній деполяризації шлуночків (і її нормальної детекції) лічильник часу кардіостимулятора скидається і починається відлік інтервалу VA. Якщо цьому інтервалі виникає спонтанна деполяризація передсердь, то передсердна стимуляція блокується; інакше видається передсердний імпульс. При спонтанній або нав'язаній деполяризації передсердь (і її нормальної детекції) лічильник часу кардіостимулятора скидається і починається відлік інтервалу AV. Якщо цьому інтервалі виникає спонтанна деполяризація шлуночків, то шлуночкова стимуляція блокується; в іншому випадку видається шлуночковий імпульс.
Ст.Дисфункція кардіостимулятора та аритмії
Порушення нав'язування.За артефактом стимуляції не слідує комплекс деполяризації, хоча міокард не знаходиться у стадії рефрактерності. Причини: зміщення стимулюючого електрода, перфорація серця, збільшення порога стимуляції (при інфаркті міокарда, прийомі флекаїніду, гіперкаліємії), пошкодження електрода або порушення його ізоляції, порушення генерації імпульсу (після дефібриляції або внаслідок виснаження джерела живлення), а також неправильно задані.
Порушення детекції.Лічильник часу кардіостимулятора не скидається у разі виникнення власної або нав'язаної деполяризації відповідної камери, що призводить до виникнення неправильного ритму (нав'язаний ритм накладається на власний). Причини: низька амплітуда сигналу, що сприймається (особливо при шлуночковій екстрасистолії), неправильно задана чутливість кардіостимулятора, а також причини, перераховані вище (див. ). Часто досить перепрограмувати чутливість кардіостимулятора.
Надчутливість кардіостимулятора.В очікуваний момент часу (після відповідного інтервалу) стимуляції не відбувається. Зубці T (зубці P, міопотенціали) помилково інтерпретуються як зубці R, і лічильник часу кардіостимулятора скидається. При хибній детекції зубця T з нього починається відлік VA-інтервалу. У цьому випадку чутливість чи рефрактерний період детекції необхідно перепрограмувати. Можна також встановити відлік інтервалу VA із зубця T.
Блокування міопотенціалів.Міопотенціали, що виникають під час рухів рук, можуть невірно сприйматися як потенціали від міокарда та блокувати стимуляцію. В цьому випадку інтервали між нав'язаними комплексами стають різними, а ритм неправильним. Найчастіше подібні порушення виникають під час використання однополюсних кардіостимуляторів.

Кругова тахікардія.Нав'язаний ритм із максимальною для кардіостимулятора частотою. Спостерігається у разі, коли ретроградне збудження передсердь після стимуляції шлуночків сприймається передсердним електродом і запускає стимуляцію шлуночків. Це характерно для двокамерної ЕКС із детекцією збудження передсердь. У подібних випадках досить збільшити рефрактерний період детекції.
Тахікардія, індукована передсердною тахікардією.Нав'язаний ритм із максимальною для кардіостимулятора частотою. Спостерігається у разі, якщо у хворих з двокамерним кардіостимулятором виникає передсердна тахікардія (наприклад, миготлива аритмія). Часта деполяризація передсердь сприймається кардіостимулятором та запускає стимуляцію шлуночків. У подібних випадках переходять на режим VVI та усувають аритмію.
Електрокардіограма
є широко поширеним методом об'єктивної
діагностики
різної патології серця людини, яка застосовується сьогодні практично скрізь. Електрокардіограму (ЕКГ) знімають у поліклініці, швидкої допомоги або у відділенні лікарні. ЕКГ є дуже важливими записами, що відображають стан серця. Саме тому відбиток різних варіантів серцевої патології на ЕКГ описує окрема наука – електрокардіографія. Електрокардіографія також займається проблемами правильного зняття ЕКГ, питаннями розшифрування, трактуванням спірних та неясних моментів тощо.
Визначення та суть методу
Електрокардіограма є записом роботи
Яка представлена у вигляді кривої лінії на папері. Сама лінія кардіограми не є хаотичною, на ній є певні інтервали, зубці та сегменти, які відповідають певним етапам роботи серця.
Щоб розуміти суть електрокардіограми, необхідно знати, що конкретно записує апарат під назвою електрокардіограф. На ЕКГ записується електрична активність серця, яка змінюється циклічно, відповідно до настання діастоли та систоли. Електрична активністьсерця людини може здатися вигадкою, але це унікальне біологічне явище існує насправді. Насправді у серці є звані клітини провідної системи, які генерують електричні імпульси, що передаються на мускулатуру органа. Саме ці електричні імпульси змушують міокард скорочуватися та розслаблятися з певною ритмічністю та частотою.
Електричний імпульс поширюється клітинами провідної системи серця суворо послідовно, викликаючи скорочення і розслаблення відповідних відділів – шлуночків і передсердь. Електрокардіограма відбиває саме сумарну електричну різницю потенціалів у серці.
розшифровкою?

Електрокардіограму можна зняти у будь-якій поліклініці чи багатопрофільній лікарні. Можна звернутися до приватного медичного центру, де є фахівець
кардіолог
терапевт
Після запису кардіограми стрічки із кривими розглядає лікар. Саме він аналізує запис, розшифровує її і пише підсумковий висновок, в якому відображає всі видимі патології та функціональні відхилення від норми.
Електрокардіограма записується за допомогою спеціального приладу – електрокардіографа, який може бути багатоканальним чи одноканальним. Від модифікації та сучасності приладу залежить швидкість запису ЕКГ. Сучасні прилади можна під'єднати до комп'ютера, який за наявності спеціальної програми проаналізує запис і видасть готовий висновок, відразу після закінчення процедури.
Будь-який кардіограф має спеціальні електроди, які накладаються у строго визначеному порядку. Є чотири прищіпки червоного, жовтого, зеленого та чорного кольору, які накладають на обидві руки та обидві ноги. Якщо йти по колу, то прищіпки накладаються за правилом «зелений-чорний», від правої руки. Запам'ятати цю послідовність легко завдяки студентській приказці: «Кожна-Жінка-Злі-Чорта». Крім цих електродів є ще грудні, які встановлюються у міжреберні простори.
У результаті електрокардіограма складається з дванадцяти кривих, шість із яких записані з грудних електродів, і називаються грудними відведеннями. Шість відведень, що залишилися, записуються з електродів, прикріплених до рук і ніг, причому три з них називаються стандартними, і ще три - посиленими. Грудні відведення позначаються V1, V2, V3, V4, V5, V6, стандартні просто римськими цифрами – I, II, III, а посилені ножні – літерами aVL, aVR, aVF. Різні відведення кардіограми необхідні створення максимально повної картини діяльності серця, оскільки одні патології видно на грудних відведеннях, інші на стандартних, а треті – на посилених.
Людина лягає на кушетку, лікар закріплює електроди та включає прилад. Поки пишеться ЕКГ, людина має бути абсолютно спокійною. Не можна допускати появи будь-яких подразників, здатних спотворити справжню картину роботи серця.
Як правильно зробити електрокардіограму з наступною
розшифровкою - відео
Принцип розшифровки ЕКГ
Оскільки електрокардіограма відображає процеси скорочення та розслаблення міокарда, то можна простежити, як протікають ці процеси, та виявити наявні патологічні процеси. Елементи електрокардіограми тісно пов'язані, і відображають тривалість фаз серцевого циклу – систолу та діастолу, тобто скорочення та подальше розслаблення. Розшифровка електрокардіограми заснована на вивченні зубців, з положення один щодо одного, тривалості та інших параметрів. Для аналізу вивчають такі елементи електрокардіограми:
Інтервали.
Сегменти.
Зубцями називають всі гострі та плавні опуклості та увігнутості на лінії ЕКГ. Кожен зубець позначається буквою латинського алфавіту. Зубець Р відбиває скорочення передсердь, комплекс QRS – скорочення шлуночків серця, зубець Т – розслаблення шлуночків. Іноді після зубця Т на електрокардіограмі є ще один зубець U, але він не має клінічної та діагностичної ролі.
Сегментом ЕКГ вважається відрізок між сусідніми зубцями. Для діагностики патології серця велике значення грають сегменти P - Q і S - T. Інтервал на електрокардіограмі є комплексом, що включає в себе зубець і інтервал. Для діагностики велике значення мають інтервали P – Q та Q – T.
Часто у висновку лікаря можна побачити маленькі латинські літери, які також позначають зубці, інтервали та сегменти. Маленькі літери використовують у тому випадку, якщо зубець має довжину менше 5 мм. Крім того, у QRS-комплексі можлива поява кількох R – зубців, які прийнято позначати R', R” тощо. Іноді зубець R просто відсутній. Тоді весь комплекс позначається лише двома літерами – QS. Усе це має важливе діагностичне значення.
План розшифровки ЕКГ – загальна схема читання результатів

При розшифровці електрокардіограми обов'язково встановлюють такі параметри, що відбивають роботу серця:
положення електричної осі серця; визначення правильності серцевого ритму та провідності електричного імпульсу (виявляють блокади, аритмії); визначення регулярності скорочень серцевого м'яза; визначення частоти серцевих скорочень; виявлення джерела електричного імпульсу (визначають ритм синусовий, чи ні); аналіз тривалості, глибини та ширини передсердного зубця Р та інтервалу P – Q; аналіз тривалості, глибини, ширини комплексу зубців шлуночків серця QRST; аналіз параметрів сегмента RS – Т та зубця Т; аналіз параметрів інтервалу Q – Т. На підставі всіх вивчених параметрів лікар пише підсумковий висновок з електрокардіограми. Висновок може виглядати так: «Синусовий ритм з ЧСС 65. Нормальне положення електричної осі серця. Патології не виявлено. Або так: «Синусова тахікардія з ЧСС 100. Поодинока надшлуночкова екстрасистолія. Неповна блокада правої ніжки пучка Гіса. Помірні метаболічні зміни у міокарді».
У висновку з електрокардіограми лікар обов'язково має відобразити такі параметри:
синусовий ритм, чи ні; регулярность ритму; частоту серцевих скорочень (ЧСС); положення електричної осі серця. Якщо виявлено якісь із 4 патологічних синдромів, то вказати, які саме – порушення ритму, провідності, перевантаження шлуночків або передсердь, та пошкодження структури серцевого м'яза (інфаркт, рубець, дистрофія).
Приклад розшифрування електрокардіограми
На початку стрічки електрокардіограми повинен бути калібрувальний сигнал, який виглядає у вигляді великої літери «П» висотою 10 мм. Якщо цього калібрувального сигналу немає, то електрокардіограма є неінформативною. Якщо висота калібрувального сигналу становить нижче 5 мм у стандартних та посилених відведеннях, і нижче 8 мм – у грудних, то має місце низький вольтаж електрокардіограми, що є ознакою низки патологій серця. Для подальшого розшифрування та підрахунку деяких параметрів необхідно знати, який проміжок часу вкладається в одну клітинку міліметрового паперу. При швидкості руху стрічки 25 мм/с одна клітина довжиною 1 мм дорівнює 0,04 секунди, а при швидкості 50 мм/с – 0,02 секунди.
Перевірка регулярності скорочень серця
Оцінюється за інтервалами R – R. Якщо зубці протягом усього запису розташовані однаковій відстані один від одного, то ритм регулярний. Інакше його називають правильним. Оцінити відстань між зубцями R – R дуже просто: запис електрокардіограми робиться на міліметровому папері, яким легко вимірювати будь-які проміжки в міліметрах.
Обчислення частоти серцевих скорочень (ЧСС)

Проводиться простим арифметичним методом: підраховують кількість великих квадратів на міліметровому папері, які поміщаються між двома зубцями R. Потім частоту серцевих скорочень обчислюють за формулою, яка визначається швидкістю руху стрічки в кардіографі:
Швидкість стрічки дорівнює 50 мм/с – тоді ЧСС дорівнює 600 розділити на кількість квадратів.
Швидкість стрічки дорівнює 25 мм/с – тоді ЧСС дорівнює 300 розділити на кількість квадратів.
Наприклад, якщо між двома зубцями R помістилося 4,8 великих квадратів - тоді частота серцевих скорочень, при швидкості руху стрічки 50 мм/с, дорівнюватиме 600/4,8 = 125 ударів на хвилину.
Якщо ритм серцевих скорочень неправильний, тоді визначають максимальну та мінімальну ЧСС, взявши за основу також максимальну та мінімальну відстані між зубцями R.
Виявлення джерела ритму
Лікар вивчає ритм серцевих скорочень та з'ясовує, який вузол нервових клітин викликає циклічні процеси скорочень та розслаблень м'яза серця. Це дуже важливо визначення блокад.
Розшифровка ЕКГ – ритми
У нормі водієм ритму є синусовий нервовий вузол. А сам такий нормальний ритм називається синусовим – решта варіантів є патологічними. При різних патологіях як водій ритму може виступати будь-який інший вузол нервових клітин провідної системи серця. І тут циклічні електричні імпульси сплутуються, і ритм серцевих скорочень порушується - має місце аритмія.
При синусовому ритміна електрокардіограмі у II відведенні зубець Р є перед кожним QRS-комплексом, і він завжди позитивний. На одному відведенні всі зубці Р повинні мати однакову форму, довжину та ширину.
При передсердному ритмізубець Р у II-му та III-му відведеннях - негативний, але є перед кожним QRS-комплексом.
Атріовентрикулярні ритмихарактеризуються відсутністю зубців Р на кардіограмах, або появою цього зубця після QRS-комплексу, а не перед ним, як у нормі. При такому типі ритму частота серцевих скорочень - низька і становить від 40 до 60 ударів на хвилину.
Шлуночковий ритмхарактеризується збільшенням ширини QRS-комплексу, який стає великим і досить лякаючим. Зубці Р та QRS-комплекс зовсім не пов'язані один з одним. Тобто відсутня строга правильна нормальна послідовність – зубець Р, і за ним QRS-комплекс. Шлуночковий ритм характеризується зниженням частоти серцевих скорочень – менше 40 ударів за хвилину.
Виявлення патології провідності електричного імпульсу за структурами серця
Для цього вимірюють тривалість зубця Р, інтервалу P – Q та комплексу QRS. Тривалість цих параметрів вираховують по міліметровій стрічці, де записана кардіограма. Спочатку вважають, скільки міліметрів займає кожен зубець або інтервал, після чого отримане значення множать на 0,02 при швидкості запису 50 мм/с або на 0,04 при швидкості запису 25 мм/с.
Нормальна тривалість зубця Р становить до 0,1 секунди, інтервалу P – Q – 0,12-0,2 секунди, QRS-комплексу – 0,06-0,1 секунди.
Електрична вісь серця

Позначається як кут альфа. Вона може мати нормальне положення, горизонтальне чи вертикальне. Причому у худої людини вісь серця вертикальніша щодо середніх величин, а у повних – більш горизонтальна. Нормальне становище електричної осі серця становить 30-69
Вертикальне – 70–90
Горизонтальне – 0–29
Кут альфа, що дорівнює від 91 до ±180
Відображає різке відхилення електричної осі серця праворуч. Кут альфа, рівний від 0 до -90
Відображає різке відхилення електричної осі серця вліво.
Електрична вісь серця може відхилятися за різних патологічних станах. Наприклад, гіпертонічна хвороба призводить до відхилення праворуч, порушення провідності (блокади) може зміщувати її праворуч або ліворуч.
Передсердний зубець Р
Передсердний зубець Р має бути:
позитивним в I, II, aVF і грудних відведеннях (2, 3, 4, 5, 6); негативним в aVR; Нормальна тривалість Р - трохи більше 0,1 секунди, а амплітуда становить 1,5 – 2,5 мм.
Патологічні форми зубця Р можуть свідчити про такі патології:1. Високі та гострі зубці у II, III, aVF-відведеннях з'являються при гіпертрофії правого передсердя («легеневе серце»);
2. Зубець Р з двома вершинами з великою шириною I, aVL, V5 і V6-відведеннях говорить про гіпертрофію лівого передсердя (наприклад, порок мітрального клапана).
Інтервал P – Q
Інтервал P – Q має нормальну тривалість від 0,12 до 0,2 секунд. Збільшення тривалості інтервалу P – Q є відбитком атріовентрикулярної блокади. На електрокардіограмі можна виділити три ступені атріовентрикулярної блокади (AV):
І ступінь:Просте подовження інтервалу P – Q із збереженням решти комплексів і зубців. II ступінь:подовження інтервалу P - Q з частковим випаданням деяких QRS-комплексів. III ступінь:відсутність зв'язку між зубцем Р та QRS-комплексами. У цьому випадку передсердя працюють у своєму ритмі, а шлуночки – у своєму.
Шлуночковий QRST-комплекс

Шлуночковий QRST-комплекс складається власне з QRS-комплексу і сегмента S - T. Нормальна тривалість QRST-комплексу не перевищує 0,1 секунди, а її збільшення виявляється при блокадах ніжок пучка Гісса.
QRS-комплексскладається з трьох зубців, відповідно Q, R і S. Зубець Q видно на кардіограмі у всіх відведеннях, крім 1, 2 та 3 грудних. Нормальний зубець Q має амплітуду до 25% від такої зубця R. Тривалість зубця Q становить 0,03 секунди. Зубець R реєструється абсолютно у всіх відведеннях. Зубець S також видно у всіх відведеннях, але його амплітуда зменшується від 1-го грудного до 4-го, а в 5-му та 6-му він може взагалі бути відсутнім. Максимальна амплітуда цього зубця становить 20 мм.
Сегмент S – T єдуже важливою з діагностичної точки зору. Саме з цього зубця можна виявити ішемію міокарда, тобто нестача кисню в серцевому м'язі. Зазвичай цей сегмент проходить по ізолінії, в 1, 2 і 3 грудних відведеннях, він може підніматися нагору максимум на 2 мм. А в 4, 5 і 6 грудних відведеннях сегмент S - T може зміщуватися нижче ізолінії максимум на півміліметра. Саме відхилення сегмента від ізолінії відбиває наявність ішемії міокарда.
Зубець Т
Зубець Т є відображенням процесу зрештою розслаблення в серцевому м'язі шлуночків серця. Зазвичай при великій амплітуді зубця R зубець Т також буде позитивним. Негативний зубець Т реєструється в нормі лише у відведенні aVR.
Інтервал Q – T
Інтервал Q – T відбиває процес зрештою скорочення в міокарді шлуночків серця.
Розшифровка ЕКГ – показники норми
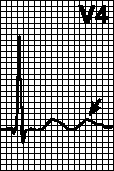
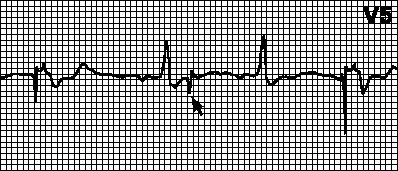
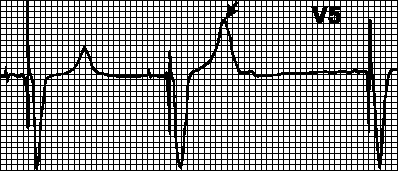
Розшифровка електрокардіограми зазвичай записується лікарем у висновку. Типовий приклад нормальної кардіограми серця виглядає так:
QRS - 0,06 с.
RR – 0,62 – 0,66 – 0,6.
ЧСС дорівнює 70 - 75 ударів за хвилину.
ритм синусовий.
електрична вісь серця розташована нормально.
У нормі ритм має бути лише синусовим, ЧСС дорослої людини – 60 – 90 ударів на хвилину. Зубець Р у нормі становить трохи більше 0,1 з, інтервал P – Q – 0,12-0,2 секунди, QRS-комплекс – 0,06-0,1 секунду, Q – Т до 0,4 з.
Якщо кардіограма – патологічна, то в ній вказуються конкретні синдроми та відхилення від норми (наприклад, часткова блокада лівої ніжки пучка Гісса, ішемія міокарда тощо). Також лікар може відобразити конкретні порушення та зміни нормальних параметрів зубців, інтервалів та сегментів (наприклад, скорочення зубця Р або інтервалу Q – Т тощо).
Розшифровка ЕКГ у дітей та вагітних жінок
У принципі у дітей та вагітних жінок нормальні показники електрокардіограми серця – такі ж, як у здорових дорослих людей. Однак є певні фізіологічні особливості. Наприклад, частота серцевих скорочень у дітей вища, ніж у дорослої людини. Нормальна ЧСС дитини до 3-річного віку становить 100 - 110 ударів за хвилину, 3 - 5 років - 90 - 100 ударів за хвилину. Потім поступово частота серцевих скорочень зменшується, і в підлітковому віці порівнюється з такою у дорослої людини – 60 – 90 ударів за хвилину.
У вагітних жінок можливе невелике відхилення електричної осі серця на пізніх термінах гестації через здавлення маткою, що росте. Крім того, часто розвивається синусова тахікардія, тобто збільшення частоти серцевих скорочень до 110 - 120 ударів на хвилину, що є функціональним станом, і відбувається самостійно. Збільшення частоти серцевих скорочень пов'язане з великим обсягом циркулюючої крові та збільшеним навантаженням. Через збільшення навантаження на серце у вагітних жінок може виявлятися навантаження різних відділіворгану. Ці явища не є патологією - вони пов'язані з вагітністю і пройдуть самостійно після пологів.
Розшифрування електрокардіограми при інфаркті
 Інфаркт міокарда
Інфаркт міокарда
являє собою різке припинення надходження кисню до клітин м'язів серця, внаслідок чого розвивається омертвіння ділянки тканини, що опинилась у стані
гіпоксії
Причина порушення надходження кисню може бути різною – найчастіше це закупорка кров'яної судини, або її розрив. Інфаркт захоплює лише частину м'язової тканини серця, і обсяг ураження залежить від величини кровоносної судини, що виявився закупореним або розірваним. На електрокардіограмі інфаркт міокарда має певні ознаки, якими його можна діагностувати.
У процесі розвитку інфаркту міокарда виділяють чотири стадії, які мають різні прояви на ЕКГ:
гостра; гостра; підгостра; рубцева. Найгостріша стадіяінфаркт міокарда може тривати протягом 3 годин – 3 діб з моменту порушення кровообігу. На даному етапі на електрокардіограмі може бути відсутній зубець Q. Якщо він є, то зубець R має низьку амплітуду, або повністю відсутній. У цьому випадку є характерний QS-зубець, що відбиває трансмуральний інфаркт. Друга ознака найгострішого інфаркту- Це підвищення сегмента S - Т мінімум на 4 мм над ізолінією, з формуванням одного великого зубця Т.
Іноді вдається застати фазу ішемії міокарда, що передує найгострішій, яка характеризується високими зубцями Т.
Гостра стадіяінфаркту протікає 2 – 3 тижні. У цей період на ЕКГ реєструється широкий і високоамплітудний зубець Q і негативний зубець Т.
Підгостра стадіяпротікає до 3 місяців. На ЕКГ реєструється дуже великий негативний зубець Т із величезною амплітудою, який поступово нормалізується. Іноді виявляється підйом сегмента S - T, який мав вирівнятися до цього періоду. Це тривожний симптом, оскільки може свідчити про формування аневризми серця.
Рубцева стадіяІнфаркт є кінцевою, оскільки на пошкодженому місці утворюється сполучна тканина, нездатна до скорочення. Цей рубець реєструється на ЕКГ як зубця Q, який залишиться протягом усього життя. Часто зубець Т згладжений, має низьку амплітуду, або зовсім негативний.
Розшифровка найпоширеніших ЕКГ
 Наприкінці лікарі пишуть результат розшифровки ЕКГ, який часто незрозумілий, оскільки складається з термінів, синдромів та просто констатації патофізіологічних процесів. Розглянемо найпоширеніші висновки ЕКГ, які виявляються незрозумілими людині без медичної освіти.
Наприкінці лікарі пишуть результат розшифровки ЕКГ, який часто незрозумілий, оскільки складається з термінів, синдромів та просто констатації патофізіологічних процесів. Розглянемо найпоширеніші висновки ЕКГ, які виявляються незрозумілими людині без медичної освіти.
Ектопічний ритмозначає не синусовий – що може бути як патологією, так і нормою. Нормою ектопічний ритм є тоді, коли має місце вроджене неправильне формування провідної системи серця, але людина не пред'являє жодних скарг і не страждає на інші серцеві патології. В інших випадках ектопічний ритм свідчить про наявність блокад.
Зміна процесів реполяризаціїна ЕКГ відбиває порушення процесу розслаблення серцевого м'яза після скорочення.
Синусовий ритм- Це нормальний серцевий ритм здорової людини.
Синусова або синусоїдальна тахікардіяозначає, що людина має правильний і регулярний ритм, але підвищена частота серцевих скорочень – понад 90 ударів на хвилину. У молоді до 30-річного віку є варіантом норми.
Синусова брадикардія- Це низька кількість серцевих скорочень - менше 60 ударів на хвилину на тлі нормального, регулярного ритму.
Неспецифічні зміни ST-Tозначають, що є незначні відхилення від норми, але їх причина може бути не пов'язана з патологією серця. Потрібно пройти повне обстеження. Такі неспецифічні зміни ST-T можуть розвиватися при дисбалансі іонів калію, натрію, хлору, магнію або різних ендокринних порушеннях, часто в період клімаксу у жінок.
Двофазний зубець Rразом з іншими ознаками інфаркту вказує на пошкодження передньої стінки міокарда. Якщо інших ознак інфаркту не виявлено, то двофазний зубець R не є ознакою патології.
Подовження QTможе свідчити про гіпоксію (нестачу кисню), рахіт, або перезбудження нервової системиу дитини, що є наслідком пологової травми.
Гіпертрофія міокардаозначає, що м'язова стінка серця потовщена і працює з величезним навантаженням. Це може призвести до формування:
пороків серця; серцевої недостатності; аритмії. Також гіпертрофія міокарда може бути наслідком перенесених інфарктів.
Помірні дифузні зміни у міокардіозначають, що харчування тканин порушено, розвинулася дистрофія серцевого м'яза. Це можна виправити: необхідно звернутися до лікаря і пройти адекватний курс лікування, включаючи нормалізацію харчування.
Відхилення електричної осі серця (ЕОС)ліворуч або праворуч можливо при гіпертрофії лівого або правого шлуночка відповідно. Ліворуч ЕОС може відхилятися у опасистих людей, а право – у худих, але в даному випадку це варіант норми.
Лівий тип ЕКГ- Відхилення ЕОС вліво.
НБПНПГ– абревіатура, що означає «неповна блокада правої ніжки пучка Гіса». Цей стан може зустрічатися у новонароджених дітей, і є варіантом норми. У поодиноких випадках НБПНПГ може спричинити аритмію, але в основному не призводить до розвитку негативних наслідків. Блокада ніжки пучка Гісса досить часто зустрічається у людей, проте якщо немає жодних скарг на серце - це зовсім не небезпечно.
БПВЛНПГ- Абревіатура, що означає "блокада передньої гілки лівої ніжки пучка Гіса". Відбиває порушення проведення електричного імпульсу серце, і призводить до розвитку аритмій.
Мале зростання зубця R в V1-V3може бути ознакою інфаркту міжшлуночкової перегородки. Щоб точно визначити, чи це так, необхідно зробити ще одне дослідження ЕКГ.
Синдром CLC(Синдром Клейн-Леві-Критеско) являє собою вроджену особливість провідної системи серця. Може спричинити розвиток аритмій. Цей синдромне вимагає лікування, але необхідно регулярно обстежуватися у лікаря кардіолога.
Низький вольтаж ЕКГчасто реєструється при перикардиті (великому обсязі сполучної тканиниу серці, що замістила м'язову). Крім того, ця ознакаможе бути відображенням виснаження або мікседеми.
Метаболічні зміниє відбитком недостатності харчування серцевого м'яза. Необхідно обстежитись у кардіолога та пройти курс лікування.
Екстрасистолія – це порушення ритму серцевих скорочень, тобто аритмію. Необхідне серйозне лікування та спостереження у кардіолога. Екстрасистолія може бути шлуночковою, передсердною, але суть не змінюється.
Порушення ритму та провідності- симптоми, які в сукупності вказують на аритмію. Необхідне спостереження у кардіолога та адекватна терапія. Можливе встановлення кардіостимулятора.
Уповільнення провідностіозначає, що нервовий імпульс проходить по тканинах серця повільніше, ніж у нормі. Саме собою цей стан не вимагає спеціального лікування - це може бути вродженою особливістю провідної системи серця. Рекомендується регулярне спостереження у лікаря-кардіолога.
Блокада 2 та 3 ступеніввідбиває серйозне порушення провідності серця, що проявляється аритмією. В цьому випадку необхідне лікування.
Поворот серця правим шлуночком упередможе бути непрямою ознакою розвитку гіпертрофії. У цьому випадку необхідно з'ясувати її причину, і пройти курс лікування, або скоригувати дієту та спосіб життя.
Ціна електрокардіограми з розшифровкою
Вартість електрокардіограми з розшифровкою значно коливається, залежно від конкретного медичного закладу. Так, у державних лікарнях та поліклініках мінімальна ціна за процедуру зняття ЕКГ та розшифровки її лікарем становить від 300 рублів. У цьому випадку ви отримаєте плівочки із записаними кривими та висновок лікаря за ними, яке він зробить сам, або за допомогою комп'ютерної програми.
Якщо ви бажаєте отримати ґрунтовний та докладний висновок з електрокардіограми, пояснення лікарем усіх параметрів та змін – краще звернутися до приватної клініки, яка надає подібні послуги. Тут лікар зможе не тільки написати висновок, розшифрувавши кардіограму, а й спокійно поговорити з вами, не поспішаючи роз'яснити всі моменти, що цікавлять. Однак вартість такої кардіограми з розшифровкою в приватному медичному центріколивається від 800 рублів до 3600 рублів. Не варто вважати, що у звичайній поліклініці чи лікарні працюють погані фахівці - просто у лікаря в державній установі, як правило, дуже великий обсяг роботи, тому йому просто ніколи розмовляти з кожним пацієнтом дуже докладно.
Вибираючи лікувально-профілактичний заклад для зняття кардіограми з розшифровкою, насамперед звертайте увагу на кваліфікацію лікаря. Краще, щоб це був фахівець – кардіолог чи терапевт із гарним досвідом роботи. Якщо кардіограма необхідна дитині, краще звертатися до фахівців – педіатрів, оскільки «дорослі» лікарі не завжди враховують специфіку та фізіологічні особливості малюків.
УВАГА! Інформація, розміщена на нашому сайті, є довідковою чи популярною та надається широкому колу читачів для обговорення. Призначення лікарських засобів має проводитися лише кваліфікованим фахівцем, виходячи з історії хвороби та результатів діагностики.
Розшифровка ЕКГ – справа знаючого лікаря. У цьому методі функціональної діагностики оцінюється:
серцевий ритм - стан генераторів електричних імпульсів і стан системи серця, що проводить ці імпульси, стан самого м'яза серця (міокарда), наявність або відсутність її запалень, пошкоджень, потовщень, кисневого голодування, електролітного дисбалансу
Однак, сучасні пацієнти нерідко мають доступ до своїх медичних документів, зокрема плівок електрокардіографії, на яких пишуться лікарські висновки. Своїм різноманіттям дані записи можуть довести до панічного розладу навіть саму врівноважену, але необізнану людину. Адже найчастіше пацієнтові достеменно невідомо, наскільки небезпечним для життя і здоров'я є те, що написано на звороті ЕКГ-плівки рукою функціонального діагноста, а до прийому у терапевта чи кардіолога ще кілька днів.
Щоб знизити розпал пристрастей, відразу попередимо читачів, що з жодним серйозним діагнозом (інфаркт міокарда, гострі порушення ритму) функціональний діагност пацієнта з кабінету не випустить, а, як мінімум, відправить його на консультацію до колеги-фахівця відразу. Про інші “таємниці Полішинеля” у цій статті. При всіх неясних випадках патологічних змін на ЕКГ призначається ЕКГ-контроль, добове моніторування (Холтер), ВІДЛУННЯ кардіоскопія (УЗД серця) та навантажувальні тести (тредміл, велоергометрія).
Цифри та латинські літери у розшифровці ЕКГ
 При описі ЕКГ зазвичай вказують частоту серцевих скорочень (ЧСС). Норма від 60 до 90 (для дорослих), для дітей (див. табл.) Далі вказуються різні інтервали та зубці з латинськими позначеннями. (ЕКГ із розшифровкою див. рис)
При описі ЕКГ зазвичай вказують частоту серцевих скорочень (ЧСС). Норма від 60 до 90 (для дорослих), для дітей (див. табл.) Далі вказуються різні інтервали та зубці з латинськими позначеннями. (ЕКГ із розшифровкою див. рис)
PQ-(0,12-0,2с) – час атріовентрикулярної провідності. Найчастіше подовжується на тлі AV-блокад. Коротшається при синдромах CLC та WPW.
P – (0,1с) висота 0,25-2,5 мм визначає скорочення передсердь. Може говорити про їхню гіпертрофію. 
QRS - (0,06-0,1с) -шлуночковий комплекс
QT – (не більше 0,45 с) подовжується при кисневому голодуванні (ішемії міокарда. інфаркті) та загрозі порушень ритму.
RR – відстань між верхівками шлуночкових комплексів відображає регулярність серцевих скорочень та дає можливість підрахувати ЧСС.
Розшифровка ЕКГ у дітей представлена на рис.
Варіанти опису серцевого ритму
Синусовий ритм
Це найчастіший напис, що зустрічається на ЕКГ. І, якщо більше нічого не додано і вказано частоту (ЧСС) від 60 до 90 ударів на хвилину (наприклад ЧСС 68`) - це найблагополучніший варіант, що свідчить про те, що серце працює як годинник. Це ритм, який задається синусовим вузлом (основним водієм ритму, що генерує електричні імпульси, що змушують серце скорочуватися). При цьому синусовий ритм передбачає благополуччя як у стані цього вузла, так і здоров'я провідної системи серця. Відсутність інших записів заперечує патологічні зміни серцевого м'яза і означає, що ЕКГ в нормі. Крім синусового ритму, може бути передсердний, атріовентрикулярний або шлуночковий, які свідчать про те, що ритм задається клітинами саме у цих відділах серця та вважається патологічним.
Синусова аритмія
Це варіант норми у молоді та дітей. Це ритм, у якому імпульси виходять із синусового вузла, але проміжки між скороченнями серця різні. Це може бути пов'язано з фізіологічними змінами (дихальна аритмія, коли скорочення серця уріжаються на видиху). Приблизно 30% синусової аритмії вимагають спостереження у кардіолога, оскільки загрожують розвитку більш серйозних порушень ритму. Це аритмії після перенесеної ревматичної лихоманки. На фоні міокардиту або після нього, на фоні інфекційних захворювань, серцевих вад і в осіб з обтяженою спадковістю по аритміях
Синусова брадикардія
Це ритмічні скорочення серця із частотою менше 50 на хвилину. У здорових брадикардія буває, наприклад, уві сні. Також брадикардія часто проявляється у професійних спортсменів. Патологічна брадикардія може свідчити про синдром слабкості синусового вузла. При цьому брадикардія більш виражена (ЧСС від 45 до 35 ударів на хвилину в середньому) і спостерігається у будь-який час. Коли брадикардія викликає паузи в серцевих скороченнях до 3 секунд вдень і близько 5 секунд вночі, призводить до порушень постачання киснем тканин і проявляється, наприклад, непритомністю, показана операція встановлення електростимулятора серця, який заміщає собою синусовий вузол, нав'язуючи серцю нормальний ритм скорочень.
Синусова тахікардія
ЧСС більше 90 за хвилину - поділяється на фізіологічну та патологічну. У здорових синусової тахікардії супроводжується фізичне та емоційне навантаження, прийом кави іноді міцного чаю або алкоголю (особливо енергетичних напоїв). Вона короткочасна та після епізоду тахікардії серцевий ритм повертається до норми за короткий проміжок часу після припинення навантаження. При патологічній тахікардії серцебиття турбують пацієнта у спокої. Її причинами стають підвищення температури, інфекції, крововтрати, зневоднення, тиреотоксикоз, анемії, кардіоміопатії. Лікують основне захворювання. Синусову тахікардію купірують лише при інфаркті або гострому коронарному синдромі.
Екстарсистолія
Це порушення ритму, при яких осередки поза синусовим ритмом дають позачергові серцеві скорочення, після яких йде подвоєна за довжиною пауза, яка називається компенсаторною. У цілому нині, серцебиття сприймаються пацієнтом як нерівні, прискорені чи уповільнені, іноді хаотичні. Найбільше турбують провали у серцевому ритмі. Можуть виникати неприємні відчуттяв грудній клітціу вигляді поштовхів, поколювання, почуття страху та порожнечі в животі.
Не всі екстрасистоли небезпечні для здоров'я. Більшість і їх не призводять до суттєвих розладів кровообігу та не загрожують ні життю, ні здоров'ю. Вони можуть бути функціональними (на тлі панічних атак, кардіоневрозу, гормональних збоїв), органічними (при ІХС, серцевих пороках. Міокардіодистрофії або кардіопатіях, міокардитах). Також до них можуть призводити інтоксикації та операції на серці. Залежно від місця виникнення, екстрасистоли поділяються на передсердні, шлуночкові та антріовентрикулярні (що виникають у вузлі на межі між передсердями та шлуночками).
Поодинокі екстрасистоли найчастіше рідкісні (менше 5 за годину). Вони, як правило, функціональні та не заважають нормальному кровопостачанню. Спарені екстрасистоли по дві супроводжують кілька нормальних скорочень. Таке порушення ритму частіше говорить про патологію і потребує дообстеження (холтерівського моніторування). Алоритмії - складніші типи екстрасистолій. Якщо кожне друге скорочення є екстрасистолою – це бігименія, якщо кожен третій – тригінемія, кожен четвертий – квадригименія.
Прийнято шлуночкові екстрасистоли ділити п'ять класів (по Лауну). Вони оцінюються при добовому моніторуванні ЕКГ, оскільки показники звичайної ЕКГ протягом кількох хвилин може і показати.
1 клас - поодинокі рідкісні екстрасистоли з частотою до 60 за годину, що виходять з одного вогнища (монотопні) 2 - часті монотопні більше 5 за хвилину 3 - часті поліморфні (різної форми) політопні (з різних вогнищ) тригіменії), епізоди пароксизмальної тахікардії 5 – ранні екстрасистоли
Чим вищий клас, тим серйозніші порушення, хоча на сьогодні навіть 3 та 4 класи не завжди вимагають медикаментозного лікування. В цілому, якщо шлуночковий екстрасистол менше 200 за добу, їх варто віднести до функціональних і не турбуватися з їх приводу. При частіших показані ВІДЛУННЯ КС, іноді – МРТ серця. Лікують не екстрасистолію, а захворювання, що призводить до неї.
Пароксизмальна тахікардія
Загалом пароксизм – це напад. Приступоподібне почастішання ритму може тривати кілька хвилин до кількох днів. При цьому проміжки серцевих скорочень будуть однаковими, а ритм збільшиться понад 100 за хвилину (в середньому від 120 до 250). Розрізняють надшлуночкову та шлуночкову форми тахікардії. В основі цієї патології – ненормальна циркуляція електричного імпульсу у провідній системі серця. Така патологія підлягає лікуванню. З домашніх способів усунення нападу:
затримка дихання посилений примусовий кашель занурення обличчя у холодну воду
WPW-синдром
Синдром Вольфа-Паркінсона-Уайта - різновид пароксизмальної надшлуночкової тахікардії. Названий за іменами авторів, які його описали. В основі появи тахікардії – наявність між передсердями та шлуночками додаткового нервового пучка, яким проходить швидший імпульс, ніж від основного водія ритму.
В результаті виникає позачергове скорочення серцевого м'яза. Синдром вимагає консервативного або хірургічного лікування(при неефективності або непереносимості антиаритмічних таблеток, при епізодах фібриляції передсердь, супутніх серцевих вад).
CLC – синдром (Клерка-Леві-Кристеско)
схожий механізмом на WPW і характеризується більш раннім порівняно з нормою збудженням шлуночків за рахунок додаткового пучка, яким йде нервовий імпульс. Синдром уроджений проявляється нападами прискорених серцебиття.
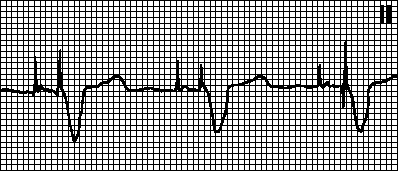
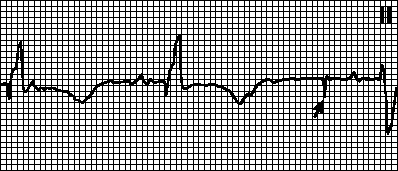
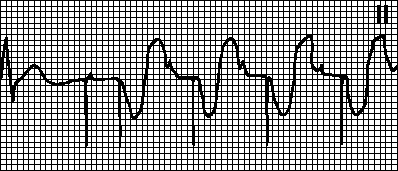
Миготлива аритмія
Вона може бути у вигляді нападу чи постійної форми. Вона проявляється у вигляді тріпотіння або мерехтіння передсердь.
Мерехтіння передсердь

Фібриляція передсердь
При мерехтіння серце скорочується зовсім нерегулярно (проміжки між скороченнями різної тривалості). Це тим, що ритм задає не синусовий вузол, інші клітини передсердь.
Виходить частота від 350 до 700 ударів на хвилину. Повноцінного скорочення передсердь просто немає, м'язові волокна, що скорочуються, не дають ефективного заповнення кров'ю шлуночків.
В результаті погіршується викид серцем крові і від кисневого голодування страждають органи та тканини. Інша назва мерехтіння передсердь – фібриляція передсердь. Далеко не всі передсердні скорочення досягають шлуночків серця, тому частота серцевих скорочень (і пульс) будуть або нижчими за норму (брадисистолія з частотою менше 60), або в нормі (нормосистолія від 60 до 90), або вища за норму (тахісистолія більше 90 ударів на хвилину) ).
Напад миготливої аритмії складно пропустити.
Зазвичай він починається із сильного поштовху серця. Розвивається як низка абсолютно неритмічних серцебиття з великою або нормальною частотою. Стан супроводжують слабкість, пітливість, запаморочення. Дуже виражений страх смерті. Можливо задишка, загальне збудження. Іноді спостерігається втрата свідомості. Закінчується напад нормалізацією ритму та позивами на сечовипускання, при якому відходить велика кількість сечі.
Для усунення нападу користуються рефлекторними способами, препаратами у вигляді таблеток або ін'єкцій або вдаються до кардіоверсії (стимуляції серця електричним дефібрилятором). Якщо напад миготливої аритмії не усунений протягом двох діб, зростають ризики тромботичних ускладнень (тромбоболії легеневої артерії, інсульту).
При постійній формі мерехтіння серцебиття (коли ритм не відновлюється ні на тлі препаратів, ні на тлі електростимуляції серця) стають звичнішим супутником пацієнтів і відчуваються тільки при тахісистолії (прискорених неритмічних серцебиття). Основне завдання при виявленні на ЕКГ ознак тахісистолії постійної форми фібриляції передсердь - це уріжання ритму до нормосистолії без спроб зробити його ритмічним.
Приклади записів на ЕКГ-плівках:
фібриляція передсердь, тахісистолічний варіант, ЧСС 160 '. Фібриляція передсердь, нормосистолічний варіант, ЧСС 64 '.
Миготлива аритмія може розвиватися в програмі ішемічної хвороби серця, на фоні тиреотоксикозу, органічних вад серця, при цукровому діабеті, синдромі слабкості синусового вузла, при інтоксикаціях (найчастіше алкоголем).
Тремтіння передсердь
Це часті (понад 200 за хвилину) регулярні скорочення передсердь і такі ж регулярні, але рідкісні скорочення шлуночків. У цілому нині тріпотіння частіше зустрічається у гострій формі і переноситься краще, ніж мерехтіння, оскільки у своїй розлади кровообігу виражені менше. Тремтіння розвивається при:
органічних захворюваннях серця (кардіоміопатіях, серцевої недостатності) після операцій на серці на тлі обструктивних хвороб легень у здорових воно не зустрічається практично ніколи
Клінічно тріпотіння проявляється прискореним ритмічним серцебиттям і пульсом, набуханням шийних вен, задишкою, пітливістю та слабкістю.
Порушення провідності
У нормі утворившись у синусовому вузлі, електричне збудження йде за провідною системою, відчуваючи фізіологічну затримку в частки секунди в атріовентрикулярному вузлі. На своєму шляху імпульс стимулює до скорочення передсердя та шлуночки, які перекачують кров. Якщо на якійсь із ділянок провідної системи імпульс затримується довше за визначений час, то й збудження до нижчих відділів прийде пізніше, а, значить, порушиться нормальна насосна робота серцевого м'яза. Порушення провідності звуться блокад. Вони можуть виникати як функціональні порушення, але найчастіше є результатами лікарських або алкогольних інтоксикацій та органічних захворювань серця. Залежно від рівня, у якому вони виникають, розрізняють кілька їх типів.
Синоатріальна блокада
Коли утруднений вихід імпульсу із синусового вузла. По суті, це призводить до синдрому слабкості синусового вузла, зменшення скорочень до вираженої брадикардії, порушень кровопостачання периферії, задишки, слабкості, запаморочення і втрат свідомості. Другий ступінь цієї блокади зветься синдромом Самойлова-Венкебаха.
Атріовентріуклярна блокада (AV-блокада)
Це затримка збудження в атріовентрикулярному вузлі нижче 0,09 секунди. Розрізняють три ступені цього типу блокад. Що ступінь, то рідше скорочуються шлуночки, тим важче розлади кровообігу.
При першій затримці дозволяє кожному скороченню передсердь зберігати адекватну кількість скорочень шлуночків. Другий ступінь залишає частину скорочень передсердь без скорочень шлуночків. Її описують залежно від подовження інтервалу PQ та випадання шлуночкових комплексів, як Мобітц 1, 2 або 3. Третій ступінь називається ще повною поперечною блокадою. Передсердя та шлуночки починають скорочуватися без взаємозв'язку.
При цьому шлуночки не зупиняються, тому що підпорядковуються водіям ритму з відділів серця, що знаходяться нижче. Якщо перший ступінь блокади може не виявлятися і виявлятися лише за ЕКГ, то другий вже характеризується відчуттями періодичної зупинки серця, слабкістю, стомлюваністю. При повних блокадах до проявів додаються мозкові симптоми (запаморочення, мушки в очах). Можуть розвиватися напади Морганьї-Едамса-Стокса (при вислизанні шлуночків від усіх водіїв ритму) з непритомністю і навіть судомами.
Порушення провідності усередині шлуночків
У шлуночках до м'язових клітин електричний сигнал поширюється такими елементами провідної системи, як стовбур пучка Гіса, його ніжки (ліва і права) і гілки ніжок. Блокади можуть виникати і на будь-якому з цих рівнів, що також відбивається на ЕКГ. При цьому замість того, щоб охоплюватися збудженням одночасно, один із шлуночків запізнюється, так як сигнал до нього йде в обхід заблокованої ділянки.
Крім місця виникнення розрізняють повну або неповну блокаду, а також постійну та непостійну. Причини внутрішньошлуночкових блокад аналогічні іншим порушенням провідності (ІХС, міо- та ендокардити, кардіоміопатії, вади серця, артеріальна гіпертензія, фіброз, пухлини серця). Також впливають прийом антиартимічних препаратів, збільшення калію в плазмі, ацидоз, кисневе голодування.
Найчастішою вважається блокада передньоверхньої гілки лівої ніжки пучка Гіса (БПВЛНПГ). На другому місці – блокада правої ніжки (БПНПГ). Ця блокада зазвичай не супроводжується захворюваннями серця. Блокада лівої ніжки пучка Гіса характерніша для уражень міокарда. При цьому повна блокада (ПБПНПГ) гірша, ніж неповна (НБЛНПГ). Її іноді доводиться відрізняти від синдрому WPW. Блокада задньонижньої гілки лівої ніжки пучка Гіса може бути в осіб із вузькою та витягнутою або деформованою грудною клітиною. З патологічних станів вона характерніша для перевантажень правого шлуночка (при ТЕЛА або пороках серця).
Клініка власне блокад на рівнях пучка Ґіса не виражена. На перше місце виходить картина основної кардіальної патології.
Синдром Бейлі – двопучкова блокада (правої ніжки та задньої гілки лівої ніжки пучка Гіса).
Гіпертрофія міокарда
При хронічних навантаженнях (тиском, об'ємом) серцевий м'яз в окремих ділянках починає товщати, а камери серця розтягуватися. На ЕКГ подібні зміни зазвичай описуються як гіпертрофія.
Гіпертрофія лівого шлуночка (ГЛШ) – типова для артеріальної гіпертензії, кардіоміопатії, серцевих вад. Але і в нормі у спортсменів, огрядних пацієнтів та осіб, зайнятих важкою фізичною працею, можуть зустрічатися ознаки ГЛШ. Гіпертрофія правого шлуночка - безперечна ознака підвищення тиску в системі легеневого кровотоку. Хронічне легеневе серце, обструктивні хвороби легень, кардіальні вади (стеноз легеневого стовбура, зошит Фалло, дефект міжшлуночкової перегородки) ведуть до ГПЗ. Гіпертрофія лівого передсердя (ГЛП) – при мітральному та аортальному стенозі або недостатності, гіпертонічній хворобі, кардіоміопатії після міокардиту. Гіпертрофія правого передсердя (ГПП) – при легеневому серці, пороках трикуспідального клапана, деформаціях грудної клітки, легеневі патології та ТЕЛА. Непрямі ознаки гіпертрофій шлуночків – це відхилення електричної осі серця (ЕOC) вправо чи вліво. Лівий тип ЕОС – це відхилення її вліво, тобто ГЛШ, правий – ГПЗ. Систолічне навантаження – це також свідчення гіпертрофії відділів серця. Рідше це свідчення ішемії (за наявності стенокардитичних болів).
Зміни скорочувальної здатності міокарда та його харчування
Синдром ранньої реполяризації шлуночків
Найчастіше - варіант норми, особливо для спортсменів та осіб з уродженою високою масою тіла. Іноді пов'язані з гіпертрофією міокарда. Належить до особливостей проходження електролітів (калію) через мембрани кардіоцитів та особливостей білків, з яких будуються мембрани. Вважається фактором ризику по раптовій зупинці серця, але клініки не дає і найчастіше залишається без наслідків.
Помірні чи виражені дифузні зміни у міокарді
Це свідчення порушення харчування міокарда внаслідок дистрофії, запалення (міокардиту) чи кардіосклерозу. Також оборотні дифузні зміни супроводжують порушення водно-електролітного балансу (при блюванні або проносі), прийомі ліків (сечогінних), тяжких фізичних навантажень.
Неспецифічні зміни ST
Це ознака погіршення харчування міокарда без вираженого кисневого голодування, наприклад, при порушенні та балансі електролітів або на фоні дисгормональних станів.
Гостра ішемія, ішемічні зміни, зміни зубця T, депресія ST, низькі T
Так описуються оборотні зміни, пов'язані з кисневим голодуванням міокарда (ішемією). Це може бути як стабільна стенокардія, так і нестабільна гострий коронарний синдром. Крім наявності самих змін описують їх розташування (наприклад, субэндокардиальная ішемія). Відмінна риса подібних змін - їх оборотність. У будь-якому випадку такі зміни вимагають порівняння цієї ЕКГ зі старими плівками, а при підозрі на інфаркт проведення тропонінових експрес-тестів на пошкодження міокарда або коронарографії. Залежно від варіанта ішемічної хвороби серця вибирається протиішемічне лікування.
Інфаркт, що розвинувся
Його, як правило, описується:
по стадіях: гостра (до 3 діб), гостра (до 3 тижнів), підгостра (до 3 місяців), рубцева (все життя після інфаркту) за обсягами: трансмуральний (великовогнищевий), субендокардіальний (дрібноосередковий) за розташуванням інфаркти: бувають передніми і передньо-перегородковими, базальними, бічними, нижніми (задньодіафрагмальними), циркулярними верхівковими, задньобазальними та правошлуночковими.
У будь-якому разі інфаркт – це привід для негайної госпіталізації.
Все різноманіття синдромів та специфічних змін на ЕКГ, різницю показників для дорослих і дітей, безліч причин, що призводять до однотипних змін ЕКГ, не дозволяють нефахівцеві трактувати навіть готовий висновок функціонального діагноста. Набагато розумніше, маючи на руках результат ЕКГ, своєчасно відвідати кардіолога та отримати грамотні рекомендації щодо подальшої діагностики чи лікування своєї проблеми, суттєво знизивши ризики невідкладних кардіологічних станів.
Електрокардіограма - це найдоступніший, найпоширеніший спосіб постановки діагнозу навіть в умовах екстреного втручання в ситуацію бригади швидкої допомоги.
Зараз у кожного лікаря кардіолога у виїзній бригаді є портативний та легкий електрокардіограф, здатний вважати інформацію за допомогою фіксування на самописці електричних імпульсів серцевого м'яза – міокарда у момент скорочення.
Розшифрувати ЕКГ під силу кожній навіть дитині з огляду на той факт, що пацієнт розуміє основні канони роботи серця. Ті самі зубці на стрічці і є пік (відповідь) серця на скорочення. Чим вони частіше - тим швидше відбувається скорочення міокарда, чим менше - тим повільніше відбувається серцебиття, а за фактом передача нервового імпульсу. Однак це лише загальне уявлення.
Щоб поставити правильний діагноз, необхідно враховувати часові інтервали між скороченнями, висоту пікового значення, вік хворого, наявність або відсутність обтяжуючих факторів і т.д.
 ЕКГ серця для діабетиків, у яких крім цукрового діабету є і пізні серцево-судинні ускладнення дозволяє оцінити ступінь виразності захворювання та вчасно втрутитися у те, що відбувається, щоб відстрочити подальше прогресування хвороби, яке може призвести до серйозних наслідківу вигляді інсульту, інфаркту міокарда, гіпертонічного кризу, тромбоемболії легеневої артерії тощо.
ЕКГ серця для діабетиків, у яких крім цукрового діабету є і пізні серцево-судинні ускладнення дозволяє оцінити ступінь виразності захворювання та вчасно втрутитися у те, що відбувається, щоб відстрочити подальше прогресування хвороби, яке може призвести до серйозних наслідківу вигляді інсульту, інфаркту міокарда, гіпертонічного кризу, тромбоемболії легеневої артерії тощо.
Цей вид дослідження також призначається і всім вагітним жінкам на ранніх та пізніх термінах без винятку, оскільки від роботи серця багато в чому залежить подальше благополучне виношування дитини.
Якщо вагітна була погана електрокардіограма, то призначають повторні дослідження з можливим добовим моніторингом.
Однак варто враховувати той факт, що значення на стрічці у вагітної будуть дещо іншими, тому що в процесі зростання плода відбувається природне усунення внутрішніх органів, які витісняються маткою, що розширюється. Їхнє серце займає інше положення в області грудної клітки, тому відбувається зміщення електричної осі.
Крім того, чим більший термін - тим більше навантаження відчуває серце, яке змушене інтенсивніше працювати, щоб задовольнити потреби двох повноцінних організмів.
Однак не варто так сильно переживати, якщо лікар за результатами повідомив про ту ж тахікардію, оскільки саме вона найчастіше може бути помилковою, спровокованою або навмисне, або через незнання самим пацієнтом. Тому дуже важливо правильно підготуватися до цього дослідження.
Як правильно підготуватися до ЕКГ чи техніка зняття електрокардіограми
Для того, щоб правильно здати аналіз необхідно розуміти, що будь-яке хвилювання, збудження та переживання неминуче позначиться на результатах. Тому важливо заздалегідь себе підготувати.
Неприпустимі
Вживання алкоголю або будь-яких інших міцних напоїв (включаючи енергетики та інше) Переїдання (найкраще здавати на голодний шлунок або трохи перекусити перед виходом) КурінняВживання лікарських засобів, що стимулюють або пригнічують серцеву активність або напоїв (наприклад, кава) Фізична активність Стрес
Нерідко такі випадки, коли пацієнт, спізнюючи процедурний кабінет до призначеного часу, починав сильно переживати або шалено мчав до заповітного кабінету, забуваючи про все на світі. В результаті його лист був поцяткований частими гострими зубцями, і лікар, зрозуміло, рекомендував своєму пацієнтові повторно пройти дослідження. Однак, щоб не створювати зайві проблеми постарайтеся максимально себе заспокоїти ще до заходу в кардіологічний кабінет. Тим більше що нічого страшного з Вами там не станеться.
Коли пацієнта запросять, необхідно за ширмою роздягнутися до пояса (жінкам зняти бюстгальтер) і лягти на кушетку. У деяких процедурних кабінетах, залежно від передбачуваного діагнозу, потрібно також звільнити тіло нижче торсу до нижньої білизни.
Після чого на місця відведення медсестра наносить спеціальний гель, до яких зміцнює електроди, від яких до апарату, що зчитує, протягнуті різнокольорові дроти.
Завдяки спеціальним електродам, які медсестра має в своєму розпорядженні на певних точках, уловлюється найменший серцевий імпульс, який і фіксується за допомогою самописця.
Після кожного скорочення, що називається деполяризацією, на стрічці відображається зубець, а в момент переходу в спокійний стан - реполяризацію самописець залишає пряму лінію.
Протягом кількох хвилин медсестра зніме кардіограму.
Саму стрічку, як правило, не віддають пацієнтам, а передають безпосередньо лікареві-кардіологу, який займається розшифровкою. З позначками та розшифровками стрічка відправляє лікарю або передається в реєстратуру, щоб пацієнт зміг сам забрати результати.
Але навіть якщо Ви візьмете в руки стрічку кардіограми, то важко зрозуміти, що ж там зображено. Тому, ми постараємося трохи відкрити завісу таємниці, щоб Ви змогли хоча б більш-менш оцінити потенціал свого серця.
Розшифровка ЕКГ
Навіть на чистому аркуші цього виду функціональної діагностики є деякі позначки, які допомагають лікарю з розшифровкою. Самописець відбиває передачу імпульсу, який за певний проміжок часу проходить по всіх відділах серця.
Щоб зрозуміти ці каракулі, необхідно знати у тому порядку і як саме відбувається передача імпульсу.
Імпульс, проходячи різні ділянки серця, на стрічці відображається у вигляді графіка, на якому умовно відображаються позначки у вигляді латинських літер: P, Q, R, S, T
Давайте розберемося, що вони позначають.
Значення P
Електричний потенціал, виходячи за межі синусового вузла, передає збудження насамперед у праве передсердя, в якому знаходиться синусовий вузол.
У цей момент прилад зачитує зміну у вигляді піку порушення правого передсердя. Після провідної системи - міжпредсердного пучка Бахмана перетворюється на ліве передсердя. Його активність настає у той момент, коли праве передсердя вже на всю охоплене збудженням.
 На стрічці обидва ці процеси постають у вигляді сумарного значення збудження обох передсердь правого та лівого та записуються як пік P.
На стрічці обидва ці процеси постають у вигляді сумарного значення збудження обох передсердь правого та лівого та записуються як пік P.
Іншими словами, пік P – це синусове збудження, яке проходить по провідних шляхах від правого до лівого передсердя.
Інтервал P-Q
Одночасно з збудженням передсердь імпульс, що вийшов за межі синусового вузла, проходить нижньою гілочкою пучка Бахмана і потрапляє в передсердно-шлуночкову сполуку, яку інакше називають - атріовентрикулярну.
Тут відбувається природна затримка імпульсу. Тому на стрічці з'являється пряма лінія, яку називають ізоелектричною.
 В оцінці інтервалу грає значення час, за який імпульс проходить це з'єднання та наступні відділи.
В оцінці інтервалу грає значення час, за який імпульс проходить це з'єднання та наступні відділи.
Підрахунок ведеться за секунди.
Комплекс Q, R, S
Після імпульс, переходячи по провідних шляхах у вигляді пучка Гіса і волокон Пуркіньє, досягає шлуночків. Весь цей процес на стрічці представлено у вигляді комплексу QRS.
Шлуночки серця завжди збуджуються у певній послідовності і імпульс проходить цей шлях за певну кількість часу, що також відіграє важливу роль.
Спочатку збудженням охоплюється перегородка між шлуночками. На це йде близько 0,03 сек. На діаграмі з'являється зубець Q, що йде трохи нижче основної лінії.
Після імпульсу за 0.05. сек. досягає верхівки серця та прилеглих до неї областей. На стрічці формується високий зубець R.
Після чого переходить до основи серця, яке відбивається у вигляді спадаючого зубця S. На це йде 0.02 сек.
Таким чином, QRS – це цілий шлуночковий комплекс із загальною тривалістю 0.10 сек.
Інтервал S-T
Оскільки клітини міокарда що неспроможні довго перебуває у збудженні, то настає момент спаду, коли імпульс згасає. На той час запускається процес відновлення початкового стану, що панував до порушення.
Цей процес також фіксується на ЕКГ.
 До речі, у цій справі початкову роль грає перерозподіл іонів натрію і калію, переміщення яких і дає цей імпульс. Все це прийнято називати одним словом – процес реполяризації.
До речі, у цій справі початкову роль грає перерозподіл іонів натрію і калію, переміщення яких і дає цей імпульс. Все це прийнято називати одним словом – процес реполяризації.
Ми не будемо вдаватися до подробиць, а лише зазначимо, що цей перехід від збудження до згасання видно на інтервалі від S до зубця T.
Норма ЕКГ
Такі основні позначення, дивлячись на які можна судити про швидкість та інтенсивність биття серцевого м'яза. Але, щоб отримати повнішу картину необхідно звести всі дані до якогось єдиного стандарту норми ЕКГ. Тому всі апарати налаштовані таким чином, що самописець спершу викреслює на стрічці контрольні сигнали, а вже потім починає вловлювати електричні коливання від електродів, підключених до людини.
Зазвичай такий сигнал дорівнює по висоті 10 мм і 1 мілівольт (mV). Це і є та сама калібрувальна, контрольна точка.
Усі виміри зубців проводять у другому відведенні. На стрічці воно позначено римською цифрою ІІ. Контрольній точці повинен відповідати зубець R, а виходячи з нього розраховується норма інших зубців:
висота T 1/2 (0.5 mV) глибина S - 1/3 (0.3 mV) висота P - 1/3 (0.3 mV) глибина Q - 1/4 (0.2 mV)
Відстань між зубцями і інтервалами розраховують у секундах. В ідеалі дивляться на ширину зубця P, яка дорівнює 0.10 сек, а подальша довжина зубців та інтервалів дорівнює щоразу по 0.02 сек.

Таким чином, ширина зубця Р дорівнює 0.10±0.02 сек. За цей час імпульс охопить збудженням обидва передсердя; P – Q: 0.10±0.02 сек; QRS: 0.10±0.02 сек; для проходження повного кола(збудження, що переходить від синусового вузла через атріовентрикулярну сполуку до передсердь, шлуночків) за 0.30±0.02 сек.
Давайте розглянемо кілька нормальних ЕКГ для різних вікових груп (у дитини, у дорослих чоловіків та жінок)
Дуже важливо враховувати вік пацієнта, його загальні скарги і стан, а також проблеми зі здоров'ям, що є на даний момент, оскільки навіть найменша застуда може позначитися на результатах.
Більше того, якщо людина займається спортом, то її серце звикає працювати в іншому режимі, що відбивається на підсумкових результатах. Досвідчений лікар завжди враховує всі фактори, що мають.

Норма ЕКГ підлітка (11 років). Для дорослої людини це не буде нормою.

Норма ЕКГ молодої людини (вік 20 – 30 років).

ЕКГ у межах норми
Аналіз ЕКГ оцінюється за напрямом електричної осі, у якому найбільшу важливість має інтервал Q-R-S. Будь-який кардіолог також дивиться на відстань між зубцями та їхню висоту.
Опис отриманої діаграми проводиться за певним шаблоном:
Ведеться оцінка серцевого ритму з вимірюванням ЧСС (частоти серцевих скорочень) при нормі: ритм – синусовий, ЧСС – 60 – 90 ударів на хвилину. Розрахунок інтервалів: Q-T при нормі 390 – 440 мс.
Це необхідно, щоб оцінити тривалість фази скорочення (їх називають систолами). При цьому вдаються за допомогою формули Базетта. Подовжений інтервал свідчить про ішемічну хворобу серця, атеросклероз, міокардит тощо. Короткий інтервал може бути пов'язаний із гіперкальціємією.
Оцінка електричної осі серця (ЕОС)
Цей параметр розраховують від ізолінії з урахуванням висоти зубців. При нормальному серцевому ритмі зубець R повинен бути завжди вищим за S. Якщо вісь відхиляється вправо, а S вище за R, то це свідчить про порушення в правому шлуночку, з відхиленням вліво у II та III відведеннях - гіпертрофія лівого шлуночка.
Оцінка комплексу Q-R-S
У нормі інтервал має перевищувати 120 мс. Якщо інтервал спотворений, то це може говорити про різні блокади у провідних шляхах (ніжок у пучках Гіса) або про порушення провідності в інших областях. За цими показниками можна виявити гіпертрофію лівого чи правого шлуночків.
ведеться опис сегмента S – T
По ньому можна судити про готовність серцевого м'яза до скорочення після повної деполяризації. Цей сегмент повинен бути довшим за комплекс Q-R-S.
Що позначають римські цифри на ЕКГ
Кожна точка, до якої підключають електроди, має своє значення. Вона фіксує електричні коливання і самописець відбиває їх у стрічці. Щоб вірно рахувати дані важливо правильно встановити електроди на певну зону.
Так наприклад:
різницю потенціалів між двома точками правою і лівою рукою записується в першому відведенні і позначається I друге відведення відповідає за різницю потенціалів між правою рукою і лівою ногою - II третє між лівою рукою і лівою ногою - III
Якщо подумки з'єднати всі ці точки, ми отримаємо трикутник, названий на честь засновника електрокардіографії Ейнтховена.
Щоб не сплутати їх між собою, всі електроди мають різні за кольором дроти: червоний кріпиться до лівої руки, жовтий – до правої, зелений – до лівої ноги, чорний – до лівої руки правій нозівін виконує роль заземлення.
Така схема розташування відноситься до двополюсного відведення. Воно найпоширеніше, але є ще й однополюсні схеми.
Такий однополюсний електрод позначається буквою V. Реєструючий електрод, встановлений на праву руку, позначається знаком VR, ліву, відповідно, VL. На нозі – VF (food – нога). Сигнал від цих точок слабкіший, тому його зазвичай посилюють, на стрічці є позначка «a».
Грудні відведення також трохи відрізняються. Електроди кріпляться безпосередньо на грудній клітці. Отримання імпульсів з цих точок найсильніші, чіткі. Вони не вимагають посилення. Тут електроди розташовуються за обумовленим стандартом:
| позначення | місце кріплення електрода |
| V1 | у 4-му міжребер'ї у правого краю грудини |
| V2 | у 4-му міжребер'ї біля лівого краю грудини |
| V3 | на середині відстані між V2 та V4 |
| V4 | |
| V5 | у 5-му міжребер'ї на серединно-ключичній лінії |
| V6 | на перетині горизонтального рівня 5-го міжребер'я та середньої пахвової лінії |
| V7 | на перетині горизонтального рівня 5-го міжребер'я та задньої пахвової лінії |
| V8 | на перетині горизонтального рівня 5-го міжребер'я та серединно-лопаткової лінії |
| V9 | на перетині горизонтального рівня 5-го міжребер'я та паравертебральної лінії |
При стандартному дослідженні використовується 12 відведень.
Як визначити патології у роботі серця
При відповіді на це запитання лікар звертає увагу на діаграму людини і за основними позначеннями може припустити який відділ почав збоїти.
Ми всю інформацію відобразимо у вигляді таблиці.
| позначення | відділ міокарда |
| I | передня стінка серця |
| II | сумарне відображення I та III |
| III | задня стінка серця |
| aVR | права бічна стінка серця |
| aVL | ліва передньо-бічна стінка серця |
| aVF | задньо-нижня стінка серця |
| V1 та V2 | правий шлуночок |
| V3 | міжшлуночкова перегородка |
| V4 | верхівка серця |
| V5 | передньо-бічна стінка лівого шлуночка |
| V6 | бічна стінка лівого шлуночка |
Враховуючи все вищеописане, можна навчитися розшифровувати стрічку хоча б за найпростішими параметрами. Хоча багато серйозних відхилень у роботі серця буде видно неозброєним поглядом навіть з урахуванням цього набору знань.
Для наочності ми опишемо кілька найневтішніших діагнозів, щоб можна було просто візуально порівнювати норму та відхилення від неї.
Інфаркт міокарда

З огляду на це ЕКГ діагноз буде невтішним. Тут із позитивного лише тривалість інтервалу Q-R-S, яке перебуває в нормі.
У відведеннях V2 – V6 ми бачимо підйом ST.
Це результат гострої трансмуральної ішемії (ГІМ) передньої стінки лівого шлуночка. Q хвилі видно у передніх відведеннях.

На цій стрічці ми бачимо порушення провідності. Однак навіть при цьому факті відзначається гострий передньоперегородковий інфаркт міокарда на тлі блокади правої ніжки пучка Гіса.
Праві грудні відведення демонтують підйом S-T та позитивні зубці T.

Римт – синусовий. Тут високі правильні зубці R, патологія зубців Q у задньо-бічних відділах.
Видно відхилення ST у I, aVL, V6. Все це вказує на задньо-бічний інфаркт міокарда з ішемічною хворобою серця (ІХС).
Таким чином, ознаками інфаркту міоркарда на ЕКГ є:
високий зубець Т підйом або депресія сегмента S-T патологічний зубець Q або його відсутність

Ознаки гіпертрофії міокарда
Шлуночків
Здебільшого гіпертрофія властива тим людям, серце яких тривалий час відчувало додаткове навантаження внаслідок, скажімо, ожиріння, вагітності, будь-якої іншої хвороби, що негативно позначається на несудинній діяльності всього організму в цілому або окремих органів (зокрема легень, нирок).
Гіпертрофований міокард характерний декількома ознаками, одна з яких – це збільшення часу внутрішнього відхилення.
Порушення доведеться витратити більше часу на проходження серцевих відділів.
Теж стосується і вектора, який також більший, довший.
Якщо шукати ці ознаки на стрічці, то зубець R буде вищим за амплітудою, ніж при нормі.
 Характерна ознака – ішемія, яка є наслідком недостатнього кровопостачання.
Характерна ознака – ішемія, яка є наслідком недостатнього кровопостачання.
Коронарними артеріями до серця йде потік крові, який при збільшенні товщі міокарда зустрічає на шляху перешкоду і сповільнюється. Порушення кровопостачання викликає ішемію субендокардіальних верств серця.
Виходячи з цього, порушується природна, нормальна функція провідних шляхів. Неадекватна провідність призводить до збоїв у процесі збудження шлуночків.
Після чого запускається ланцюгова реакція, адже роботи одного відділу залежить робота інших відділів. Якщо в наявності гіпертрофія одного із шлуночків, то його маса збільшується за рахунок зростання кардіоміоцитів - це клітини, які беруть участь у процесі передачі нервового імпульсу. Тому, його вектор буде більшим за вектор здорового шлуночка. На стрічці електрокардіограми буде помітно, що вектор буде відхилено у бік локалізації гіпертрофії зі зміщенням електричної осі серця.
До основних ознак відноситься і зміна в третьому грудному відведенні (V3), яка являє собою щось на кшталт перевалкової, перехідної зони.
До нього відносять висоту зубця R та глибину S, які рівні за своєю абсолютною величиною. Але за зміни електричної осі внаслідок гіпертрофії зміниться їх співвідношення.
Розглянемо конкретні приклади

При синусовому ритмі виразно помітна гіпертрофія лівого шлуночка з характерними високими зубцями T у грудних відведеннях.
Присутня неспецифічна депресія ST у нижньо-бічній ділянці.
ЕОС (електрична вісь серця) відхилено вліво з переднім геміблоком та подовженням інтервалу QT.
Високі зубці T вказують на наявність у людини крім гіпертрофії ще й гіперкаліємії, що швидше за все розвинулися на тлі ниркової недостатності та артеріальної гіпертензії, які властиві багатьом пацієнтам, які хворіють на цукровий діабет 2 типу протягом багатьох років.
Крім того, більш подовжений інтервал QT з депресією ST вказує на гіпокальціємію, яка прогресує при діабетичній нефропатії на останніх стадіях (при хронічній нирковій недостатності).
Таке ЕКГ відповідає літній людині, яка має серйозні проблеми з нирками. Він знаходиться на межі ниркового гемодіалізу.
Передсердь
Як Вам вже відомо сумарне значення збудження передсердь на кардіограмі показано зубцем P. У разі збоїв у цій системі збільшується ширина та/або висота піку.

При гіпертрофії правого передсердя (ГПП) P буде вищою за норму, але не ширше, тому що пік збудження ПП закінчується раніше збудження лівого. У деяких випадках пік набуває загостреної форми.
При ГЛП спостерігається збільшення ширини (більше 0.12 секунд) та висоти піку (з'являється двогорбість).

Ці ознаки свідчать про порушення провідності імпульсу, що називається внутрішньопередсердною блокадою.
Блокади
Під блокадами розуміються будь-які збої у провідній системі серця.
Трохи раніше ми переглядали шлях імпульсу від синусового вузла через провідні шляхи до передсердь, одночасно з цим синусовий імпульс спрямовується нижньою гілочкою пучка Бахмана і досягає атріовентрикулярного з'єднання, проходячи по ньому він зазнає природної затримки. Після чого потрапляє в систему шлуночків, що проводить, представлену у вигляді пучків Гіса.
Залежно від рівня, на якому стався збій, розрізняють порушення:
внутрішньопередсердної провідності (блокада синусового імпульсу в передсердях) атріовентрикулярної внутрішньошлуночкової
Внутрішньошлуночкова провідність
Ця система представлена у вигляді стовбура Гіса, розділеного на два відгалуження - ліву та праву ніжки.
Права ніжка "постачає" правий шлуночок, усередині якого вона розгалужується на безліч дрібних мереж. З'являється у вигляді одного широкого пучка з відгалуженнями всередині мускулатури шлуночка.
Ліва ніжка ділиться на передню та задню гілки, які «примикають» до передньої та задньої стінки лівого шлуночка. Обидві ці гілки утворюють мережу дрібніших відгалужень усередині мускулатури ЛШ. Вони називаються волокнами Пуркіньє.
Блокада правої ніжки пучка Гіса
Хід імпульсу спершу охоплює шлях через збудження міжшлуночкової перегородки, а потім у процес залучається спочатку незаблокований ЛШ, через звичайний його хід, а вже після збудеться правий, до якого імпульс доходить спотвореним шляхом через волокна Пуркіньє.
Зрозуміло, все це позначиться на структурі та формі комплексу QRS у правих грудних відведеннях V1 та V2. При цьому на ЕКГ ми побачимо роздвоєні вершини комплексу, схожі на букву «М», в якому R – збудження міжшлуночкової перегородки, а друга R1 – фактичне збудження ПЗ. S як і раніше відповідатиме за збудження ЛШ.


На цій стрічці бачимо неповну блокаду ПНПГ і AB блокаду I ступеня, також є рубцеві зміни задньо-діафрагмальної області.
Таким чином, ознаки блокади правої ніжки пучка Гіса наступні:
подовження комплексу QRS у II стандартному відведенні понад 0.12 сек. збільшення часу внутрішнього відхилення ПЖ (на графіку вище цей параметр представлений у вигляді J, яке більше 0.02 сек. у правих грудних відведеннях V1, V2) деформація та розщеплення комплексу на два «горби» негативний зубець T
Блокада лівої ніжки пучка Гіса
Хід збудження аналогічний, імпульс досягає ЛШ через манівці (він проходить не по лівій ніжці пучка Гіса, а через мережу волокон Пуркіньє від ПЖ).
Характерні риси цього явища на ЕКГ:
розширення шлуночкового комплексу QRS (більше 0.12 сек); збільшення часу внутрішнього відхилення в заблокованому ЛШ (J більше 0.05 сек); деформація та роздвоєння комплексу у відведеннях V5, V6 негативний зубець T (-TV5, -TV6)


Блокада (неповна) лівої ніжки пучка Гіса
Варто звернути увагу і на те, що зубець S буде «атрофований», тобто. він зможе досягти ізолінії.
Атріовентрикулярна блокада
Розрізняють кілька ступенів:
I - характерне уповільнення провідності (ЧСС у нормі в межах 60 - 90; всі зубці P пов'язані з комплексом QRS; інтервал Р-Q більшенормального 0.12 сек.) II - неповна, розділена на три варіанти: Мобітц 1 (сповільнюється ЧСС; не всі зубці P пов'язані з комплексом QRS; інтервал P - Q змінюється; з'являється періодика 4:3, 5:4 і т.д.) , Мобітц 2 (теж саме, але інтервал P - Q постійний; періодика 2:1, 3:1), високоступенева (значно знижена ЧСС; періодика: 4:1, 5:1; 6:1) III - повна, поділена на два варіанти: проксимальна та дистальна
Ми ну вдаватимемося в подробиці, а лише відзначимо найважливіше:
час проходження атріовентрикулярним з'єднання в нормі дорівнює 0.10±0.02. Разом, трохи більше 0.12 сек. відображено на інтервалі P – Q тут відбувається фізіологічна затримка імпульсу, яка важлива для нормальної гемодинаміки 
AV блокада II ступеня Мобіц II
Такі порушення призводять до збоїв внутрішньошлуночкової провідності. Зазвичай у людей з такою стрічкою є задишка, запаморочення або швидко перевтомлюються. Загалом це не так страшно і зустрічаються дуже часто навіть серед здорових людей, які не особливо скаржаться на своє здоров'я.
Порушення ритму
Ознаки аритмії, зазвичай, видно неозброєним поглядом.
Коли порушується збудливість, змінюється час відповіді міокарда на імпульс, що створює характерні графіки на стрічці. Причому варто розуміти, що не у всіх серцевих відділах ритм може бути постійним з урахуванням того, що має бути, скажімо, якась із блокад, що гальмує передачу імпульсу і спотворює сигнали.
Так, наприклад, нижченаведена кардіограма вказує на передсердну тахікардію, а та, що під нею на шлуночкову тахікардію з частотою 170 ударів на хвилину (ЛШ).


Правильним є синусовий ритм з характерною послідовністю та частотою. Його характеристики такі:
частота зубців Р в діапазоні 60-90 хв інтервал Р-Р однаковий зубець Р позитивний у II стандартному відведенні зубець Р від'ємний у відведенні aVR 
Синусовий ритм
Будь-яка аритмія вказує на те, що серце працює в іншому режимі, який не можна назвати регулярним, звичним та оптимальним. Найважливішим у визначенні правильності ритму є однаковість інтервалу зубців P-P. Синусовий ритм є правильним, коли дотримується цієї умови.
Якщо є невелика різниця в інтервалах (навіть 0,04 сек, не перевищує 0,12 сек), то лікар вже вкаже на відхилення.

Ритм синусовий, неправильний, оскільки інтервали Р-Р різняться лише на 0.12 сек.
Якщо інтервали будуть більше 0.12 сек, це вказує на аритмію. До неї належать:
екстрасистолія (зустрічається найчастіше) пароксизмальна тахікардія мерехтіння тріпотіння і т.д. 
Мерехтіння передсердь
Аритмія мати своє вогнище локалізації, коли на кардіограмі відбувається порушення ритму у певних ділянках серця (у передсердях, шлуночках).
Найбільш яскравою ознакою тріпотіння передсердь є високочастотні імпульси (250 – 370 ударів за хвилину). Вони настільки сильні, що перекривають частоту синусових імпульсів. На ЕКГ будуть відсутні зубці P. На їх місці на відведенні aVF будуть видні гострі, пилкоподібні низькоамплітудні «зуби» (не більше 0.2 mV).
ЕКГ Холтера
Цей метод інакше скорочено називають ХМ ЕКГ.
Перевага його в тому, що можна здійснити добовий моніторинг роботи серцевого м'яза. Сам апарат, що зчитує (реєстратор) компактний. Його використовують як портативний пристрій, здатний протягом тривалого часу фіксувати сигнали, що надходять електродам на магнітну стрічку.
На звичайному стаціонарному апараті помітити деякі стрибки, що періодично виникають, і збої в роботі міокарда виявляється досить складно (враховуючи безсимптомність) і щоб переконатися в правильності діагнозу використовують холтерівський метод.
Пацієнту пропонується самостійно після лікарських настанов вести докладний щоденник, тому що деякі патології можуть проявляти себе у певний час (серце «колит» тільки вечорами і то не завжди, вранці щось «давить» на серці).
Ведучи спостереження людина записує все, що відбувається з ним, наприклад: коли він перебував у спокої (спав), перевтомився, бігав, прискорював крок, працював фізично чи розумово, нервувався, хвилювався. При цьому важливо також прислухатися до себе і намагатися максимально чітко описувати свої відчуття, симптоми, які супроводжують ті чи інші дії, події.
 Час збору даних зазвичай триває не довше за добу. За таке добове моніторування ЕКГ дозволяє отримати чіткішу картину і визначитися з діагнозом. Але час збору даних може бути збільшено до декількох днів. Все залежить від самопочуття людини та якості, повноти попередніх лабораторних досліджень.
Час збору даних зазвичай триває не довше за добу. За таке добове моніторування ЕКГ дозволяє отримати чіткішу картину і визначитися з діагнозом. Але час збору даних може бути збільшено до декількох днів. Все залежить від самопочуття людини та якості, повноти попередніх лабораторних досліджень.
Зазвичай основою призначення такого типу аналізу є безболеві симптоми ішемічної хвороби серця, прихована гіпертонія, коли лікарі мають підозри, сумніви у будь-яких діагностичних даних. Крім того, можуть призначити його і при виписуванні нових для пацієнта лікарських засобів, що впливають на роботу міокарда, які застосовують у лікуванні ішемії або є штучний водій ритму і т.д. Робиться це також з метою оцінки стану хворого, щоб оцінити рівень ефективності призначеної терапії та інше.
Як підготуватися до ХМ ЕКГ
Зазвичай, нічого складно в цьому процесі немає. Однак варто розуміти, що на апарат можуть впливати інші прилади, що особливо випромінюють електромагнітні хвилі.
Взаємодія з будь-яким металом також не бажана (кільця, сережки, металеві пряжки та інше варто зняти). Прилад необхідно берегти від вологи (неприпустима повна гігієна тіла під душем або прийом ванни).
Синтетичні тканини також негативно позначаються на результатах, оскільки можуть створювати статичну напругу (вони електризуються). Будь-який такий «сплеск» від одягу, покривала та іншого спотворюють дані. Замініть їх на натуральні: бавовна, льон.
Прилад вкрай вразливий і чутливий до магнітів, не варто стояти біля мікрохвильової печі або індукційної панелі, уникайте знаходження поблизу високовольтних проводів (навіть якщо проїжджаєте в машині через невелику ділянку дороги, над яким пролягають високовольтні лінії).
Як проводиться забір даних?
Зазвичай пацієнту виписують направлення, і до призначеного часу він приходить до лікарні, де лікар після деякого теоретичного вступного курсу встановлює на певні ділянки тіла електроди, які приєднані за допомогою проводів до компактного реєстратора.
Сам реєстратор є невеликим приладом, який фіксує будь-які електромагнітні коливання і запам'ятовує їх. Кріпиться він на поясі та ховається під одягом.
Чоловікам іноді доводиться заздалегідь поголити деякі ділянки тіла, куди кріпляться електроди (наприклад, «звільнити» від волосся грудну клітину).
Після всіх приготувань та встановлення обладнання пацієнт може зайнятися своїми звичними справами. Він повинен влитися у своє повсякденне життя як ні в чому не бувало, правда, не забуваючи робити нотатки (вкрай важливо вказувати час прояву тих чи інших симптомів та подій).
Після закінчення заданого лікарем терміну «випробуваний» повертається до лікарні. З нього знімають електроди і забирають прилад, що зчитує.
Кардіолог за допомогою спеціальної програми обробить дані з реєстратора, який зазвичай легко синхронізується з ПК і зможе зробити конкретний опис всіх отриманих результатів.
Такий метод функціональної діагностики як ЕКГ набагато ефективніший, оскільки завдяки йому можна помітити навіть найменші патологічні зміни у роботі серця, і він повсюдно застосовується у лікарській практиці з метою виявлення небезпечних життя пацієнтів захворювань як інфаркт.
Діабетикам із серцево-судинними пізніми ускладненнями, що розвинулися на тлі цукрового діабету, особливо важливо періодично його проходити хоча б раз на рік.




